Дыхательная недостаточность – патологическое состояние при котором система внешнего дыхания не обеспечивает уровня газообмена, необходимого для оптимальной реализации функций организма и пластических процессов в нем
Респираторный дистресс-синдром взрослых (РДСВ)
Респираторный дистресс-синдром взрослых («влажное лёгкое») - острая форма дыхательной недостаточности преимущественно гипоксемического типа. Название синдрома отражает определённое сходство клинических, морфологических и функциональных изменений с респираторным дистресс-синдромом новорождённых. Однако, основными причинами последнего (в отличие от дистресс-синдрома взрослых) являются нарушения синтеза сурфактанта и его выделения на поверхность альвеолоцитов, а также избыточная податливость грудной клетки.
Рис. 1 - Основные причины дистресс-синдрома взрослых Существенно, что конечным исходом всех направлений развития дистресс-синдрома является гипоксемия.Проявления: развивается, как правило, через 20–40 ч. после действия причинного фактора и характеризуется прогрессирующим течением.
Одышка. Для дистресс-синдрома характерно тахипноэ.
Увеличение МОД.
Уменьшение лёгочных объёмов (общей ёмкости лёгких, остаточного объёма лёгких, ЖЁЛ, функциональной остаточной ёмкости лёгких).
Гипоксемия, острый дыхательный алкалоз.
Увеличение сердечного выброса (в терминальной стадии синдрома - снижение).
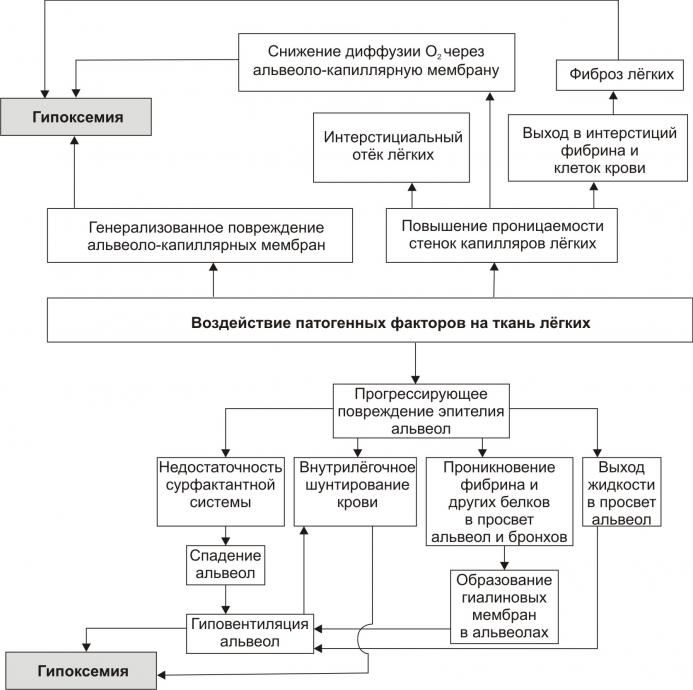
Рис. 2 - Основные звенья патогенеза дистресс-синдрома взрослых
Респираторный дистресс-синдром новорожденных (РДСН)
Симптомокомплекс тяжелой дыхательной недостаточности, возникающий, в первые часы жизни ребенка в связи со снижением содержания сурфактанта в альвеолах и развитием пневмопатий.
Частота развития РДСН зависит от степени недонашивания и составляет в среднем 60% у детей, родившихся при сроке беременности менее 28 нед., 15–20% - при сроке 32–36 нед. и 5% - при сроке 37 недель и более. При рациональном выхаживании таких детей летальность не превышает 10%.
Неблагоприятные исходы:
Бронхолегочная дисплазия.
Смерть новорожденного.
Сурфактант начинает вырабатываться в легких плода с 20–24 недели беременности, к 35–36 неделе система, обеспечивающая его синтез, полностью созревает. В момент родов синтез сурфактанта резко возрастает, что облегчает первичное расправление и стабилизацию альвеол новорожденного. При преждевременных родах, особенно до 36 недели беременности, легкие незрелые, количество сурфактанта недостаточно для полноценного расправления альвеол. Формируются первичные ателектазы. Вследствие неполноценной вентиляции развиваются гипоксия и ацидоз, снижается АД. Возникают рефлекторный спазм легочных артериол, отек стенок альвеол, нарушается проницаемость альвеолокапиллярной мембраны, что приводит к выходу плазмы из легочных капилляров с последующим выпадением на поверхности дыхательных бронхиол, альвеолярных протоков и альвеол гиалиноподобных веществ и образованием гиалиновых мембран. Гиалиновые мембраны способствуют еще большему снижению синтеза сурфактанта и развитию ателектазов легких. Вследствие развивающихся легочной гипертензии и ацидоза нарушается обычная для раннего неонатального периода перестройка кровообращения, в связи с чем сохраняются фетальные коммуникации (овальное отверстие в межпредсердной перегородке, артериальный проток, соединяющий легочный ствол с аортой). При этом усугубляется гипоксия, происходит диссеминированное внутрисосудистое свертывание крови, появляются отеки, кровоизлияния, кровоточивость; все это приводит к еще большему нарушению синтеза сурфактанта, возникает порочный круг.
Стадии РДСН:
I стадия - образование участков гиповентиляции легких и рассеянных ателектазов вследствие первичного дефицита «сурфактанта»
II стадия - повреждение эндотелия легочных капилляров вследствие прогрессирования дыхательной гипоксии и ацидоза → проницаемость альвеолокапиллярных мембран → пропотевание жидкой части крови в просвет альвеол («отечно-геморрагический синдром легких»)
III стадия - формирование т.наз. гиалиновых мембран из белков крови и некротизированного альвеолярного эпителия. Ателектазы и гиалиновые мембраны приводят к образованию альвеолярно-капиллярного блока (значительному снижению или прекращение диффузионного потока О 2 и СО 2 через альвеолокапиллярные мембраны).
Причины снижения синтеза сурфактанта: хроническая внутриутробная гипоксия, сахарный диабет беременной, острая асфиксия плода, кровопотеря при родах, гиперинсулинемия, инфекции, вызванные, прежде всего, грамотрицательными микроорганизмами, микоплазмой, вирусами.
Патогенное действие гипероксигенации при РДСН:
Оксидативный стресс (острая форма расстройств).
Ретинопатия недоношенных (хроническая форма расстройств).
Патологические типы дыхания
К патологическим типам дыхания относят: периодическое, термальное, диссоциированное.
Типы периодического дыхания : дыхание Чейна-Стокса, Биота, волнообразное. Все они характеризуются чередованием дыхательных движений и пауз апноэ. В основе развития периодических типов дыхания лежат расстройства системы автоматического регулирования дыхания.
При дыхании Чейна-Стокса паузы чередуются с дыхательными движениями, которые сначала нарастают по глубине, затем убывают.
Существует несколько теорий патогенеза развития дыхания Чейна-Стокса. Одна из них рассматривает его, как проявление нестабильности в системе обратных связей, регулирующих вентиляцию. При этом угнетается не дыхательный центр, а медуллярные хемочувствительные структуры, вследствие чего и уменьшается активность дыхательных нейронов. Дыхательный центр "пробуждается" лишь под действием сильной стимуляции артериальных хеморецепторов нарастающей гипоксемией с гиперкапнией, но как только лёгочная вентиляция нормализует газовый состав крови, вновь наступает апноэ.
При дыхании Биота паузы чередуются с дыхательными движениями нормальной частоты и глубины. В 1876 г. С Biot описал такое дыхание у больного туберкулезным менингитом. Впоследствии многочисленные клинические наблюдения выявили дыхание типа Биота при патологии ствола мозга, а именно, его каудального отдела. Патогенез дыхания Биота обусловлен поражением стволовой части мозга, в частности, пневмотаксической системы (средняя часть моста), которая становится источником собственного медленного ритма, которыми в норме подавляется тормозящим влиянием коры головного мозга. В результате этого происходит ослабление передачи афферентной импульсации через эту область моста, участвующей в центральной дыхательной регулирующей системе.
Волнообразное дыхание характеризуется дыхательными движениями постепенно нарастающими и убывающими по амплитуде. Вместо периода апноэ регистрируются низкоамплитудные дыхательные волны.
К терминальным типам дыхания относятся дыхание Куссмауля (большое дыхание), апнейстическое дыхание, гаспинг дыхание. Они сопровождаются грубыми нарушениями ритмогенеза.
Для дыхания Куссмауля характерен глубокий вдох и форсированный удлиненный выдох. Это шумное, глубокое дыхание. Оно характерно для пациентов с нарушением сознания при диабетической, уремической, печеночной комах. Дыхание Куссмауля возникает в результате нарушения возбудимости дыхательного центра на фоне гипоксии мозга, метаболического ацидоза, токсических явлений
Апнейстическое дыхание характеризуется продолжительным судорожным усиленным вдохом, изредка прерывающимся выдохом. Такой вид дыхательных движений возникает при поражении пневмотаксического центра (в эксперименте - при перерезке у животного обоих блуждающих нервов и ствола на границе между передней и средней третью моста).
Гаспинг дыхание - это единичные, глубокие, редкие, убывающие по силе вздохи. Источником импульсов при данном виде дыхательных движений являются клетки каудальной части продолговатого мозга. Возникает в терминальной фазе асфиксии, при параличе бульбарного дыхательного центра. До недавнего времени считалось, что возникновение терминальных типов дыхания (апнейстического и гаспинг дыхания) обусловлено множественностью центров, регулирующих дыхание, иерархической структурой дыхательного центра. В настоящее время появились данные, показывающие, что при апнейстическом дыхании и дыхании типа гаспинг в ритмогенезе участвуют одни и тe же дыхательные нейроны.
С этих позиций апнейзис можно считать вариантом обычного дыхательного ритма с затяжным вдохом, генерирующимся на той стадии гипоксии, когда еще сохранена адекватность ответов дыхательных нейронов на афферентную импульсацию, но уже изменены параметры активности инспираторных нейронов.
Гаспинг дыхание - другая, необычная форма дыхательных движений и проявляется при дальнейшем значительном углублении гипоксии. Дыхательные нейроны оказываются невосприимчивыми к внешним воздействиям. На характер гаспинга не влияют РаСО 2 , перерезка блуждающих нервов, что позволяет предположить эндогенную природу гаспинга.
К разновидностям диссоциированного дыхания относят: парадоксальные движения диафрагмы, ассиметрии движения левой и правой половины грудной клетки. Парадоксальные движения диафрагмы наблюдаются при двустороннем ее параличе (на вдохе диафрагма поднимается, на выдохе - опускается). При поражении дыхательных мышц может наблюдаться дискоординация экскурсий верхних и нижних отделов грудной клетки. При нарушениях мозгового кровообращения, опухолях мозга, тяжелых расстройствах нервной регуляции дыхания может развиваться «атаксическое» уродливое дыхание Грокко-Фругони, характеризующееся диссоциацией дыхательных движений диафрагмы и межреберных мышц.
Одним из наиболее постоянных признаков хронической дыхательной недостаточности являетсяодышка - субъективное ощущение дискомфорта, чаще всего связанное с гипоксемией и повышенной работой дыхательных мышц. Обычно одышка возникает, если аппарат вентиляции не может обеспечить необходимый уровень газообмена, адекватный метаболическим потребностям организма.
Понятия тахипноэ (учащение дыхания), гиперпноэ (гипервентиляция) и диспноэ (одышка) неидентичны, хотя симптомы могут совпадать. При тахипноэ и гиперпноэ может отсутствовать ощущение дискомфорта, удушья, тогда как при диспноэ это чувство преобладает, что ограничивает активность больных с ХДН.
Одышка может быть:
«нормальная» - возникает при тяжелой физической работе
психогенная - у мнительных пациентов, подозревающих у себя болезни сердца и легких. Они произвольно дышат глубоко и часто, что может привести к гипервентиляции легких с последствиями в виде тошноты, головокружений, обмороков
соматическая одышка может быть связана с высоким метаболизмом, анемией, сердечной недостаточностью, нервно- мышечной патологией, с легочной патологией в виде обструкции, рестрикции, нарушения альвеолокапиллярной диффузии и легочного кровотока.
Чаще всего одышка наблюдается у двух типов больных с ДН - так называемых розовых пыхтящих (pink puffers) и синих раздутых (blue bloated). К первому типу относятся обычно астеники с хроническим бронхитом, у которых одышка резко выражена, работа дыхательных мышц повышена, благодаря чему газовый состав артериальной крови поддерживается на удовлетворительном уровне. Гипоксемия и гиперкапния возникает только при физической нагрузке, т.е. ДН близка к компенсированной форме.
У второго типа больных одышка менее выражена и их дыхательные мышцы не столь активны. Чаще это больные с эмфиземой, раздутой грудной клеткой и сниженной чувствительностью дыхательного центра, благодаря чему у них наблюдается гипоксемия с цианозом и гиперкапния. Это декомпенсированная ДН, хотя внешний вид одышки у этих больных менее выражен, чем у предыдущего «розового» типа.
Механизмы возникновения одышки:
рефлекс Геринга-Брейера (тормозит или стимулирует вдох при растяжении альвеол или их спадании). При патологии может возникнуть постоянная импульсация с рецепторов, вызывающих этот рефлекс (при застойных явлениях в легких переполненные кровью сосуды, окружающие альвеолы, сдавливают их, емкость альвеол уменьшается, и начинают возбуждаться рецепторы, реагирующие на спадание стенок альвеол).
рефлексы с дыхательных путей (возбуждение центров вдоха и выдоха, связанное с присутствием раздражающих частиц в дыхательных путях - наличие слизи, экссудата или транссудата в бронхах и альвеолах при бронхите, пневмонии, бронхиальной астме и др. заболеваниях).
рефлексы с барорецепторов аорты и сонной пазухи при кровопотере, шоке, коллапсе, когда при АД 70 мм рт. ст и ниже резко уменьшается поток импульсов, в норме оказывающих тормозящее влияние на центр вдоха путем активации центра выдоха.
рефлексы с хеморецепторов аорты и сонной пазухи при снижении в крови напряжения кислорода, повышении содержания углекислоты или увеличении концентрации ионов водорода происходит усиленное возбуждение рецепторов, заложенных в аортальном и каротидном тельцах, и, как следствие, - усиленное возбуждение центра вдоха (ацидоз, недостаточности дыхания, анемия и т.д.).
непосредственная стимуляция дыхательных нейронов через хеморецепторы продолговатого мозга, избирательно чувствительных к углекислому газу (это может наблюдаться и при нарушении мозгового кровообращения - спазм или тромбоз сосудов головного мозга, отек мозга, коллапс).
рефлексы с дыхательных мышц при чрезмерном растяжении межреберных мышц и сильном возбуждении рецепторов растяжения, импульсация с которых поступает в высшие отделы головного мозга (выполнение тяжелой физической работы, уменьшение эластичности легких, сужение верхних дыхательных путей).
По механизмам развития различают три типа одышки :
инспираторная характеризуется затрудненным вдохом (усилен вдох), что может быть, например, при уменьшении дыхательной поверхности легких, нарушении проходимости верхних дыхательных путей, параличе дыхательной мускулатуры, пневмотораксе.
экспираторная проявляется затрудненным выдохом (усилен выдох), возникает при нарушении проходимости нижних дыхательных путей, спазме мускулатуры мелких бронхов
смешанная , при которой затруднен и вдох и выдох, чаще всего сопровождает нарушение проходимости дыхательных путей.
Значение одышки:
1. Может иметь приспособительный характер в случаях, когда приводит к усилению поступления в организм кислорода или к выведению из организма избытка углекислоты.
2. Форсированное дыхание при одышке может привести к гипокапнии и к развитию дыхательного алкалоза вследствие выведения из организма большого количества углекислоты.
3. Экспираторная одышка, сопровождаемая накоплением в организме углекислого газа и может вызвать развитие газового ацидоза.
Многие проявления, присущие сердечной недостаточности, встречаются и при других болезнях:
- Одышка. Болезни легких. Тревожность. Анемия.
- Отеки ног . Хроническая венозная недостаточность. Нефротический синдром. Тромбоз глубоких вен ног.
- Асцит . Цирроз печени. Тромбоз воротной вены.
- Набухание шейных вен . Синдром верхней полой вены. Констриктивный перикардит. Экссудативный перикардит.
Так, одышка требует дифференциальной диагностики с болезнями легких. Иногда это вызывает затруднения: и при ХОЗЛ бывают выраженное ортопноэ и приступы одышки по ночам, напоминающие сердечную астму. В этих случаях одышка обычно вызвана накоплением бронхиального секрета и уменьшается после кашля и отхождения мокроты, тогда как для снятия ночных приступов сердечной астмы приходится спать сидя. Для сердечной астмы более характерны потливость и цианоз, чем для бронхиальной астмы.
Свистящее дыхание, характерное для бронхоспазма, может резко усилиться при присоединении левожелудочковой недостаточности.
При сочетании болезней сердца и легких, как это часто бывает у пожилых, дифференциальная диагностика по клиническим данным иногда становится невозможной; выявить ведущую причину одышки помогает исследование функции легких и нагрузочная проба на тредмиле или велоэргометре (если позволяет состояние больного).
Проф. Д.Нобель
«Дифференциальная диагностика сердечной недостаточности» статья из раздела Кардиология
Дополнительная информация:
Комолов А. Г. Ветеринарная клиника «Белый Клык-М»
При обследовании пациента с подозрением на наличие ХСН ветеринарному врачу необходимо решить следующие задачи:
1. Являются ли симптомы, характерные для ХСН — кардиогенными.
2. Составить план дифференциальной диагностики: Одышка — необходимо дифференцировать от первичной респираторной патологии, анемии, поражения ЦНС. Кашель — от поражения респираторной системы. Утомляемость — от анемии, хронической почечной недостаточности (ХПН), первичной патологии мышечной системы, нарушений функции щитовидной железы. Асцит — от портальной гипертензии, патологии почек, неоплазии в брюшной полости. Отеки — от заболеваний печени, почек, гипоальбунемии, лимфостаза.
3. Определить степень ХСН (ФК).
4. Выявить и определить степени изменений со стороны ССС, и сформировать основные, объективные и субъективные критерии оценки эффективности терапии.
5. Установить диагноз заболевания ССС, приведшего к развитию ХСН.
6. Выявить осложнения со стороны других систем организма, развившихся вследствие недостатка кровообращения (нарушения функции печени, преренальная почечная недостаточность и, как следствие, нарушение мозгового кровообращения).
7. Выявить сопутствующие заболевания, приводящие к ухудшению состояния животного или способствующие прогрессированию ХСН, а также регламентирующие использование тех или иных препаратов.
Anamnesis Vitea. Нередко поражение миокарда и развитие ХСН является отсроченным осложнением различных патологий, поэтому очень важно выяснить обо всех ранее перенесенных заболеваниях и случаях применения лекарственных препаратов. К примеру, вирусные и бактериальные инфекции, нефропатия с развитием гипертонической болезни, гипертириоз, химиотерапия, отравления, сахарный диабет и др. — могут приводить к повреждению миокарда и развитию ХСН.
Anamnesis Morbi. Необходимо выяснить давность и динамику нарастания симптомов ХСН, отмечались ли подобные ситуации ранее, проводилась ли терапия и с какими результатами. Обратить внимание на наличие симптомов, свидетельствующих о поражении других систем, последовательность их возникновения. Обязательно следует учитывать особенности характера владельцев, так как не редки случаи гипо и гипердиагностики ими тех или иных симптомов ХСН. Очень важно как можно достовернее выяснить данные о переносимости физических нагрузок, частоте и зависимости от внешних факторов возникновения симптомов кашля, одышки. Главная задача врача кардиолога — установить хороший контакт с владельцем, основанный на полном доверии и готовности к сотрудничеству на полном взаимном доверии.
Клиническое обследование животного.
Слизистые оболочки. При ХСН снижена микроциркуляция крови, поэтому нередко отмечается бледность слизистых оболочек. При длительно существующей ХСН, а также сбросе крови «справа-налево» появляется цианоз. Следует отметить, что при анемии, даже при выраженном нарушении вентиляционно-перфузионного соотношения цианоз может не проявляться из-за низкого общего количества гемоглобина.
СНК. При ХСН — СНК может привышать 2 секунды, из-за нарушения микроциркуляции, вследствие снижения перфузии тканей. Данный симптом без объективных данных о наличии шока у животного является специфическим маркером ХСН.
Трахеальный рефлекс. Сильно выраженный положительный трахеальный рефлекс является симптомом, характерным для ХСН. Следует отметить, что нередко встречаются животные с положительным трахеальным рефлексом без объективных признаков ХСН.
Тургор кожи. Изменение тургора кожи не является показателем специфичным при ХСН, поскольку имеется тенденция задержки жидкости в организме, однако, является ценным показателем контроля при терапии диуретиками.
Исследование сердечного толчка. В норме у собак определяется верхушечный сердечный толчок. Лучше всего определяется слева в пятом межреберье. Разлитой или усиленный сердечный толчок в положении «лежа на левом боку» свидетельствует об увеличении левого желудочка. В то же время двойной сердечный толчок предполагает наличие значительной дисфункции левого желудочка и соответствует 4 тону сердца. При значительном снижении сократительности миокарда может отмечаться уменьшение силы сердечного толчка. Не информативно у сильно упитанных животных.
Перкуссия сердца. Перкуссией сердца можно определить границы сердца и косвенно говорить о наличии кардиомегалии.
Аускультация легких. При ХСН, нередко выявляется жесткое дыхание. При явлениях отека легких — пузырчатые хрипы по всем полям легких. Снижение дыхательных шумов характерно для плеврального выпота, нередко выявляющегося при правожелудочковой недостаточности.
Исследование периферического пульса. По пульсу можно оценить ЧСС; особенно эффективна одновременная пальпация бедренной артерии и аускультация — позволяет определить «дефицит пульса», что достоверно доказывает наличие гемодинамически значимой аритмии (желудочковый ритм — мерцательная аритмия). Также по пульсу можно косвенно дить об артериальном давлении: уменьшение величины пульсовой волны является неблагоприятным фактором и свидетельствует о развитии гипотонии и о СС декомпенсации. Альтернирующий пульс (с правильным ритмом, но различным наполнением) легче выявляется в положении стоя на фоне задержки дыхания в середине выдоха. Появление этого симптома зависит от степени нарушения сократительной способности миокарда и увеличением КДО левого желудочка. Пародоксальный пульс появляется во время вдоха при снижении артериального давления на 20 мм рт.ст. Этот симптом встречается достаточно редко при ХСН. Более характерен при констриктивном перикардите или тампонаде.
Аускультация сердца. У взрослых животных, при отсутствии клапанной регургитации, наличие третьего тона может быть обусловлено повышением давления в предсердиях и повышенной ригидности левого желудочка и является признаком сердечной недостаточности. Высокой специфичностью обладает, так называемый, ритм галопа, однако, у симптома низкая чувствительность и воспроизводимость. Следует обратить внимание на то, что при очень низких значениях сердечного выброса (С.В.) шумы могут не выслушиваться. Наличие тахикардии может свидетельствовать о нарушении сердечного ритма и повышении активности симпатико-адреналовой системы (САС). При аускультации обязательно стоит обратить внимание на соотношение тонов сердца в разных пунктах оптима. Например, ослабление 1-го тона на верхушке является признаком недостаточности митрального клапана (обычно сопровождается дующим систолическим шумом митральной регургитации); то же самое относится к аускультации трикуспидального клапана, только справа. В норме 2-ой тон несколько громче 1-го на легочной артерии и аорты. Сравнение громкости 2-го тона в этих двух точках аускультации друг с другом позволяет выявлять акцент и раздвоение 2-го тона. Акцент на аорте говорит о повышении системного давления. Акцент на легочной артерии соответствует повышению давления в легочной артерии и системе легочных капилляров.
Пальпация брюшной полости. Размеры печени. При венозном застое в большом круге кровообращения печень увеличивается в размерах. Необходимо дифференцировать от первичных патологий этого органа. При наличии асцитной жидкости необходимо провести ее биохимическое и цитологическое исследование для дифференциации с патологией печени, почек и новообразованием брюшной полости.
Нагрузочная проба. Целесообразно попросить владельцев совершить небольшую пробежку с собакой, чтобы самому оценить толерантность к физической нагрузке и степень проявления симптомов одышки, кашля.
Стандартные лабораторные исследования. Сами по себе стандартные лабораторные исследования не играют особой роли в диагностике ХСН, однако, позволяют провести дифференциальный диагноз, выявить наличие факторов, усугубляющих течение ХСН, способствуют комплексной оценке тяжести СН, а также контролировать появление побочных эффектов при терапии СН.
Общий анализ крови имеет диагностическое значение в следующих случаях:
— в результате снижения кислородосвязывающей способности крови при анемии, возможно декомпенсация;
— при снижении гематокрита 20 мм рт. Ст. Хотелось бы отметить, что при отсутствии снижения ФВ (5801 просмотр Страница для печати
Трудности в дифференциальной диагностике сердечной недостаточности
Егоров И.В.
Симптомы хронической сердечной недостаточности (ХСН), казалось бы, хорошо известны даже студентам. Что уж говорить о врачах-практиках! Между тем, совсем нередко рутинная ежедневная клиническая работа в стационарах и тем более в поликлиниках может сыграть злую шутку: глаз «замыливается», и, видя знакомый симптомокомплекс, доктор готов выставить наиболее частотный диагноз, для которого этот синдром характерен.
Одышка, отеки, увеличение печени… Плюс возраст пациента - около 60 лет. Плюс некие эфемерные, без придирчивой детализации, «боли в области сердца». Какой диагноз напрашивается? Разумеется, «ишемическая болезнь сердца (ИБС) со стенокардией такого-то функционального класса (ФК), недостаточность кровообращения (НК) такой-то стадии». Вот, как говорится, и вся недолга.
Однако те же студенты-медики при подготовке к госам изучают по меньшей мере два десятка причин сердечной недостаточности . И пусть ее величество Прак-тика суживает этот список до минимума, нам все же необходимо помнить о некоторых редких, но вполне реальных некоронарогенных нозологических ситуациях, манифестирующих картиной ХСН.
Иллюстрацией послужит следующее клиническое наблюдение. Вряд ли нам удастся при изложении этой истории оставаться до конца беспристрастными: слишком много замечаний она вызывает даже при беглом просмотре. Но вместе с тем она оказывается замечательным прологом для дальнейшего разговора.
Пациент Б. 60 лет, поступил в стационар 14 января 2011 г. с жалобами на общую слабость, недомогание, одышку, мелькание мушек перед глазами, головокружение.
История заболевания: С конца лета одышка, затруднение при дыхании, периодически в положении лежа удушье, хрипота в груди. Резко снизилась толерантность к физической нагрузке, лечился амбулаторно в терапевтическом отделении ЦРБ. Наблюдался в кардиоцентре при поликлинике. Принима-ет изосорбид динитрат, ацетилсалициловую кислоту. Улучше-ний нет, появились отеки нижних конечностей. После выписки из терапевтического отделения состояние существенно не изменилось, но уменьшились проявления ХСН II ФК (NYHA). Продолжал лечиться амбулаторно.
Перенесенные заболевания: грипп, ОРВИ. Туберкулез, гепатит, венозные заболевания отрицает.
Аллергоанамнез без особенностей. Вредные привычки отрицает.
Объективное обследование. Состояние средней тяжести. Сознание ясное. Положение активное. Телосложение нормостеническое. Питание нормальное. Кожные покровы и видимые слизистые чистые. Пастозность голеней. Лимфоузлы не увеличены. Костно-мышечная система развита правильно. Щитовидная железа не увеличена. Пульсация на артериях стоп определяется. Одышка при ходьбе. Форма грудной клетки правильная. Втяжения межреберий нет. Границы легких в пределах нормы, перкуторный звук легочный, дыхание везикулярное, хрипов нет. Область сердца визуально не изменена. Границы относительной сердечной тупости расширены влево на 0,5 см. Тоны сердца ритмичные, частота сердечных сокращений (ЧСС) 70 в мин. артериальное давление (АД) 110/60 мм рт.ст. Язык чистый, влажный. Зев чистый. Живот обычной формы, мягкий, безболезненный. Стул без особенностей. Печень не увеличена. Желчный пузырь не пальпируется. Селезенка не пальпируется. Мочеиспускание в норме. Симптом поколачивания отрицательный. Очаговой и менингеальной патологии нет.
Принимается во внимание ЭКГ от 05.01.11: тригеминиаль-ный ритм, ЧСС 81 в мин. Синусовые эпизоды чередуются с желудочковыми экстрасистолами. Неполная АV-блокада 1 ст.
На основании жалоб, анамнеза, объективных данных предварительный диагноз: «ИБС. Атеросклеротический кардиосклероз. Постинфаркт-ный кардиосклероз (давность неизвестна). Концентрическая гипертрофия миокарда».
Пациенту назначены кардиомагнил (150/30 мг), фуросемид (40 мг/сут.), верошпирон (50 мг/сут.), раствор теофиллина внутривенно капельно (5 мл на 100 мл физ. раствора), мексикор (200 мг 2 раза/сут. внутримышечно).
Общий анализ крови (15.01.2011): гемоглобин 128 г/л, эритроциты 3,91х1012 в.л. тромбоциты 101х109 в.л. лейкоциты 5,9х109 в.л. (палочкоядерные 5%, сегментоядерные 49%, лимфоциты 46%, моноциты 10%), СОЭ 10 мм/ч.
Общий анализ мочи (15.01.2011): цвет соломенно-желтый, прозрачность полная, удельный вес 1024, реакция кислая. Белок не обнаружен. Сахар не обнаружен, эпителий плоский - ед. в п/зр. лейкоциты - ед. в п/зр.
Биохимический анализ крови (15.01.2011): АЛТ 24 ед. АСТ 37 ед. глюкоза 4,9 ммоль/л, креатинин 66 ммоль/л, холе-стерин 4,9 ммоль/л, общий белок 74,7 г/л.
Утром 16 января (воскресенье) дежурный врач, приглашенный к пациенту в связи с жалобами на слабость и головокружение, выявил снижение АД до 90/60 мм рт.ст. в связи с чем назначил внутривенную струйную инфузию 12 мг дексаметазона.
Лечащий врач вновь осматривал пациента 17 января: состояние и гемодинамика стабильные, АД 110/60, ЧСС 70 в мин. К лечению добавлен аспаркам по 1 табл. 3 раза/сут.
ЭКГ (17.01.2011 г.): Синусовый ритм, ЧСС 84 в мин. Неполная АВ-блокада 1 ст. Блокада передне-верхней ветви левой ножки пучка Гиса. Крупноочаговые изменения передней, задней стенки левого желудочка (ЛЖ). Гипертрофия ЛЖ с резко выраженными изменениями миокарда.
ЭхоКГ (17.01.2011): Заключение: концентрическая гипертрофия миокарда левого желудочка 3-й ст. (толщина мезжелудочковой перегородки 19 мм, толщина задней стенки левого желудочка 19 мм). Выраженная гипокинезия преимущественно средних и базальных передних, перегородочных, задних, нижних и боковых сегментов (ударный объем 24 мл, ФВ 43,8%). Расширение полости левого предсердия (45 мм). Митральная регургитация 2-й ст. Регургитация на клапане легочной артерии 1-й ст. Трикуспидальная регургитация 2-й ст. Косвенные признаки повышения давления в легочной артерии и полости правого предсердия. Диастолическая дисфункция ЛЖ (конечно-диастолический размер (КДР) 42 мм). Умеренное количество жидкости в полости перикарда (сеперация листков до 12 мм, объем выпота до 350 мл).
Тропонины (17.01.2011) отрицательные.
Дневниковая запись за 18 января отсутствует, но в листе назначений доза фуросемида удваивается и к лечению добавляется изосорбид динитрат по 20 мг 2 раза/сут.
В дневнике от 19 января врач отмечает, что «сохраняются периферические отеки», АД 100/50 мм рт.ст. ЧСС 68 в мин. К лечению добавляют диувер (10 мг/сут. в обед).
Дневниковая запись за 20 января также отсутствует, но в листе назначений опять же наблюдаются изменения: отменяются инъекции мексикора, назначается триметазидин по 3 табл./сут.
Дневник от 21 января состоит из 11 слов и цифр давления (100/60 мм рт.ст.) и пульса (70 уд./мин.).
УЗИ органов брюшной полости (21.01.2011): Диф-фуз-ные изменения в печени, признаки застоя и фиброза (правая доля 176 мм, левая доля 80 мм). Вторичные изменения стенки желчного пузыря. Правосторонний плевральный выпот. В брюшной полости - минимальное количество свободной жидкости.
Электролиты крови (21.11.2011): Na+ 137 ммоль/л (норма 135-150), Cl- 101 ммоль/л (норма 95-111).
Следующий дневник 24.01.2011 г. состояние без положительной динамики. Сохраняется слабость, удушье как лежа, так и при ходьбе. В легких рассеянные сухие и влажные хрипы, АД 90/60 мм рт.ст. ЧСС 70 в мин. К лечению добавляется внутривенное струйное введение 1 грамма милдроната в сутки.
Учитывая 10-е сутки от начала госпитализации, оформляется этапный эпикриз, в котором формулируется клинический диагноз как сочетание гипертрофической кардиомиопатии и обширного постынфарктного кардиосклероза, осложненных НК 2-й Б ст. (ФК IV по NYHA) и сложными нарушениями ритма и проводимости.
Вечером этого же дня в связи с чувством удушья и одышкой (ЧДД 26 в мин.) пациент переводится в блок интенсивной терапии (БИТ), где ему назначают ингаляции кислорода и однократно 40 мг лазикса внутривенно. За время наблюдения уровень АД 90-100/60-80 мм рт.ст.
Электролиты крови (24.11.2011): К+ 5,35 ммоль/л (норма 3,6-5,0), Na+ 132 ммоль/л (норма 135-150), Cl- 101 ммоль/л (норма 97-111).
Утром 25 января больного возвращают в кардиологическое отделение, где его осматривает заведующий отделением: «Диагноз прежний. Основной проблемой на настоящий момент является прогрессирующая сердечная недостаточность при низком АД и выраженном снижении ударного и минутного объема. Варианты ведения: 1) петлевые диуретики, глюкокортикоиды и плазмозамещающие растворы; 2) кардиотоники, инфузия прессорных аминов». В лист назначения добавляют планово лазикс 40 мг внутривенно струйно, дексаметазон 8 мг внутривенно струйно, а таблетированный аспаркам заменяют на внутривенные инфузии панангина.
Рентгенография органов грудной клетки (25.01.2011): Справа определяется жидкость в плевральной полости с верхней границей на уровне переднего отрезка IV ребра - V межреберья. Инфильтративные изменения в легких не определяются. Корни тяжисты. Синус слева свободен. Сердце увеличено влево.
Дневник от 26 января: жалобы на выраженную спастическую одышку, отеки нижних конечностей. Состояние тяжелое. Скудные влажные хрипы. АД 80/60 мм рт.ст. ЧСС 70 в мин. ритм правильный. Живот мягкий, безболезненный. К назначениям - метоклопрамид по 1 табл. 3 раза/сут.
Дневник от 27.01.2011 в истории болезни отсутствует.
Биохимический анализ крови (27.01.2011): АЛТ 180 ед. АСТ 216 ед.
Лечащий врач осматривает пациента 28 января: состоя-ние стабильное, средней тяжести. Влажные хрипы. Отеки уменьшились вдвое. Спит лежа. АД 100/60 мм рт.ст. ЧСС 70 в мин. Живот мягкий, безболезненный. К лечению планово добавляются внутривенная капельная инфузия гипертонического раствора и альбумина (по 100 мл каждого).
В ночь с 28 на 29 января в 2:25 пациент теряет сознание, врач кардиореанимации отмечает цианоз лица, шеи, надключичных областей. Через полчаса, несмотря на весь комплекс реанимационных мероприятий, была констатирована смерть пациента.
Врач БИТ, оформляя посмертный эпикриз, в качестве заключительного полностью повторил диагноз лечащего врача, добавив к нему тромбоэмболию крупных ветвей легочной артерии.
Диагноз клинический (заключительный)
Основной: Гипертрофическая кардиомиопатия. ИБС: постынфарктный кардиосклероз передне-перегородочной, передней, боковой, задней стенок (давность неизвестна).
Осложнения основного: ХСН 2-й Б ст. ФК IV (NYHA). Застойные легкие, периферические отеки. Желудочковая экстрасистолия по типу тригеминии от 5.01.11. АV-блокада 1-й ст. Блокада передне-верхней ветви левой ножки пучка Гиса.
Сопутствующий диагноз: тромбофлебит глубоких вен нижних конечностей. Тромбоэмболия крупных ветвей легочной артерии от 29.01.2011.
Патологоанатомический диагноз
Основной: Амилоидоз сердца.
Осложнения: Пристеночные организованные тромбы в полости ушка правого предсердия, протрагированная тромбоэмболия сегментарных ветвей легочной артерии, инфаркт нижней доли левого легкого. Хроническое общее венозное полнокровие: мускатный фиброз печени, цианотическая индурация селезенки, почек. Асцит (5000 мл). Двухсторонний гидроторакс (по 2300 мл с каждой стороны). Гидроперикард (370 мл). Экстрасистолия (клинически). АV-блокада 1-й ст. (клинически). Блокада передне-верхней ветви левой ножки пучка Гиса (клинически).
Сопутствующие: атеросклероз аорты (2-я степень, 2-я стадия). Хронический слизисто-гнойный бронхит вне обострения. Перибронхиальный склероз.
Листая историю болезни и анализируя заключение патологоанатома о 2-й категории расхождения, невольно приходишь к неутешительному выводу: хотя история болезни велась безобразно и ошибку в диагнозе ничем оправдать нельзя, но, даже окажись лечащие врачи на высоте, пациенту вряд ли что-либо могло всерьез помочь. Амилоидоз сердца - инкурабельная болезнь, и у нас на сегодняшний день нет реальных средств для помощи таким больным. Но разбор этого случая полезен уже хотя бы потому, что у нас на глазах появляются не только новые лекарства, но и новые группы лекарств. И, кто знает, возможно, совсем скоро в нашем арсенале окажутся эффективные препараты для лечения амилоидоза . И тогда подобная ошибка станет непростительной.
Целесообразно начать с замечаний по истории болезни, приняв на время за вводную тот диагноз, с которым вели пациента, т.е. ИБС.
Ни для кого не секрет, что в правильно собранном анамнезе на 70% заключается ключ к диагнозу. Но только не в том, который был записан при поступлении пациента в стационар. Набор бессмысленных, а подчас и нелепых фраз. «Хрипота в груди», «лечился амбулаторно в терапевтическом отделении» (он лежал в нем 20 дней в декабре, о чем свидетельствует приложенная выписка!), «состояние существенно не изменилось, но уменьшились проявления ХСН II ФК (NYHA)».
Далее следует осмотр, подробность которого, учитывая скудность и бестолковость анамнеза, вызывает большие сомнения: и пульсацию на артериях стоп определяли, и одышку при ходьбе (это во время физикального-то обследования!) оценили, и щитовидную железу с селезенкой и желчным пузырем пальпировали, и границы сердца и легких перкутировали, и даже на предмет менингеальной патологии обследовали! Тогда как же при такой тщательности не были обнаружены ни гидроторакс, ни асцит, ни макроглоссия, ни кардиомегалия?
После такого, скажем прямо, непрофессионального знакомства с пациентом в отделении фраза «предварительный диагноз выставлен на основании жалоб, анамнеза, объективных данных» выглядит просто насмешкой. Потому что выставленный диагноз ну ни одним словом не вытекает из всего вышеперечисленного. Первые лекарственные назначения тоже вызывают растерянность: если кардиомагнил оправдан, то показания к диуретикам не отражены в диагнозе (в нем не указана степень НК), мексикор вызывает улыбку, а теофиллин так и вовсе необъясним.
Дневниковые записи лечащего врача не выдерживают никакой критики: куцые, неинформативные, без признаков какого-либо анализа состояния пациента. Пульс чуть ли не в течение всего срока госпитализации - 70 ударов в минуту. Хотя состояние Б. постепенно ухудшалось, его, согласно утвердившейся в стационаре традиции (связанной с дефицитом рабочих кадров и большим количеством больных), продолжают осматривать через день. При этом более чем неуместным выглядит слово «сохраняется», которое дважды всплывает из ниоткуда: 19 января лечащий врач фиксирует, что «сохраняются периферические отеки» (хотя до этого описывал лишь пастозность голеней), а 24 января - «сохраняется удушье как лежа, так и при ходьбе» (хотя до этого ни о чем подобном речи не шло).
Лекарственные назначения хаотичны и никак не объясняются записями в истории болезни. За два дня (18 и 19 января), несмотря на постоянную склонность к гипотензии, доза петлевых диуретиков увеличивается в три раза (удваивают дозу фуросемида и добавляют диувер), зачем-то назначается изосорбид динитрат (какие к нему имелись показания?!), один «невнятный» препарат - мексикор - меняют на другой «невнятный» препарат - триметазидин. Не поддаются пониманию такие параллели между дневниками и листом назначений, как: «Жалобы на удушье. Назначено: милдронат внутривенно», - или: «Жалобы на одышку и отеки. Назначено: метоклопрамид по 1 табл. 3 раза».
Не оставляет равнодушным запись заведующего отделением за 4 дня до смерти пациента - эдакая эклектика на основе медицинской терминологии, литературной эквилибристики и общей отвлеченности. Никаких размышлений, никакого осмысления столь быстрого прогрессирования болезни, никаких конкретных рекомендаций по лечению! Кому зав. отделением предлагает «варианты ведения»? Себе? Лечащему врачу? Или самому больному?
Ни разу пациент, состояние которого оценивается как средне-тяжелое, а затем и тяжелое, не оставляется под наблюдение дежурным врачам! Единственная запись по дежурству связана со снижением артериального давления, врач назначает внутривенно кортикостероиды. И удивление вызывает даже не то, что в качестве кардио- или вазотонического средства выбирается не кордиамин, мезатон или допамин, а именно дексаметазон, а то, что затем уровень давления не перемеряется и не контролируется в динамике.
Ну и наконец, два назначения, которые могли приблизить драматический финал. С 26 января пациенту с выявленной гиперкалиемией (!) назначают внутривенное введение панангина (что существенно увеличивало риск аритмогенных осложнений) и к лечению добавлены 40 мг лазикса внутривенно.
Вспомним составляющие триады Вирхова, объяс-няющей механизмы тромбообразования: 1) травма внутренней стенки вен (количество ежедневных внутривенных инфузий вполне удовлетворяло этому условию); 2) повышение свертываемости крови (никому за весь период госпитализации не пришло в голову проверить коагулограмму) и 3) снижение скорости тока венозной крови (хотя бы это у пациента с тяжелой сердечной недостаточностью не вызывает никаких сомнений). И на этом фоне пациент двое суток одновременно получал 80 мг фуросемида в таблетках, 50 мг верошпирона в таблетках, 10 мг диувера в таблетках и 40 мг лазикса внутривенно! Даже в инструкциях к торасемиду (диуверу) и фуросемиду (лазиксу) даны симптомы их передозировки, среди которых снижение АД, гиповолемия, гемоконцентрация, аритмии (в т.ч. AV-блокада, фибрилляция желудочков), тромбозы, тромбоэмболии. Впро-чем, все эти состояния закономерно вытекают из форсированного диуреза, поэтому простой клинической логики хватило бы, чтобы остеречься подобной лекарственной комбинации.
В результате смерть наступила при клинических симптомах тромбоэмболии легочной артерии (ТЭЛА). В качестве основного клиницисты выносят сразу два диагноза, которые правильно было бы поставить не в одну строку, а разделив их как конкурирующие. Впрочем, как оказалось, оба были неверными. Пока-за-тельно и то, что для объяснения источника ТЭЛА мгновенно «изобретается» тромбофлебит глубоких вен нижних конечностей, будто тяжелой сердечной патологии для этого недостаточно.
Теперь пришло время вспомнить, каким заболеванием на самом деле страдал пациент.
В середине XIX века упомянутый выше гениальный Рудольф Вирхов впервые описывает амилоидоз . Огром-ная распространенность туберкулеза и сифилиса позволяла изучить на доступном ему уровне «сальную болезнь» почек, селезенки, печени и, реже, кишечника, возникающую при этих заболеваниях. Собственно, именно Вирхов ввел и само понятие «амилоид». Но потребовалось более столетия, чтобы установить фибриллярную структуру этой белковой субстанции .
Сегодня эта форма носит название АА-амилоидоза, вторичного по отношению к целому ряду ревматологических заболеваний (ревматоидный и псориатический артриты, анкилозирующий спондилоартрит) , длительно протекающих опухолевых процессов (в том числе гематологических, в частности лимфопролиферативных) , хронических заболеваний кишечника (неспецифический язвенный колит и болезнь Крона) . Два названных выше инфекционных «титана» потеряли свою былую актуальность, чего нельзя сказать о периодической болезни, которая по-прежнему может вызывать вторичный амилоидоз . Заподозрить АА-амилоидоз можно по появлению протеинурии у пациентов с вышеперечисленными заболеваниями.
Периферической сенсорно-моторной нейропатией и нарушением ряда вегетативных функций в среднем возрасте проявляет себя семейный АТТR-амилоидоз, при котором нестабильные мутантные белки, в отличие от обычных, при определенных условиях могут выпадать в фибриллярные амилоидные структуры . Похожий механизм наблюдается и при наиболее благоприятно протекающем старческом амилоидозе, обычно сочетающемся с атеросклерозом .
Но в разбираемом нами случае речь идет о другом варианте амилоидоза. У нашего пациента не было ни одного из тех заболеваний, которые могли бы оказаться первичными.
Такое повреждение сердца характерно для идиопатического АL-амилоидоза. И хотя он встречается при миеломной болезни и В-клеточных опухолях (например, болезни Вальденстрема), AL-амилоидоз куда чаще оказывается самостоятельным, первичным заболеванием . В силу пока не установленных причин В-лимфоциты продуцируют избыточные количества иммуно-глобулинов, циркулирующих в крови и обладающих амилоидогенностью. Кроме сердца, желудочно-кишечный тракт по всей своей длине и почки оказываются «нашпигованными» амилоидом, состоящим из легких цепей моноклональных иммуноглобулинов. А также в процесс совсем нередко вовлекаются нервная система, мышцы, кожа, адвентиция средних и крупных сосудов.
В результате клиническая картина может быть очень мозаичной, разнообразной . В связи со своими жалобами пациент может оказаться на приеме у докторов самых разных специальностей. Больной, историю которого мы разбираем сегодня, описывается лечащими врачами настолько скудно и безлико, что трудно представить себе post factum всю полноту его соматического и клинического статуса. Между тем, хотя первичный амилоидоз встречается в десять раз реже вторичного, именно при нем пестрота картины приводит к тому, что ошибочно диагностируют и ревматологические, и почечные, и онкологические, и гематологические, и неврологические заболевания.
Однако следует признать, что диагноз системного амилоидоза ставится редко . По данным патологоанатомов, число случаев клинически нераспознанного амилоидоза в целом 52,2%, а первичного - вообще 80%. С одной стороны, это, видимо, связано с «казуистичностью» разбираемого состояния, отсутствием у врачей как знаний, так и настороженности в его отношении, а с другой стороны, бесперспективностью в терапевтических подходах к таким пациентам («ну поставлю я диагноз амилоидоза, а что я с этим потом делать буду?»).
Чуть подробнее остановимся на поражении сердечно-сосудистой системы, которое имеет клинические проявления у 70% больных, а морфологические изменения обнаруживают почти в 90% случаев . Миокард, между миофибриллами которого откладывается амилоид, утолщается, становится ригидным. При этом страдают и систолическая, и диастолическая функции, быстро снижается фракция выброса, и в результате у половины больных явления ХСН (одышка, головокружение, синкопальные эпизоды, отеки) появляются уже в дебюте болезни и, стремительно прогрессируя, оказываются причиной смерти. Рефрактерная к лечению застойная сердечная недостаточность относится к ведущим признакам первичного AL-амилоидоза , при вторичном АА-амилоидозе она практически никогда не развивается.
Хотя чаще боли в груди не носят ангинозный характер (на секции поражение основных стволов коронарных артерий находят редко), но иногда амилоид сдавливает интрамуральные артерии и артериолы, становясь причиной стенокардии. Если же он откладывается в области узлов проводящей системы или пучка Гиса, пациент может жаловаться не только на сердцебиение, но и на «перебои в работе» сердца . На ЭКГ в таких случаях могут обнаруживаться нарушения предсердно-желудочковой проводимости (вплоть до полной атриовентрикулярной блокады), мерцание предсердий, экстрасистолия, пароксизмальная тахикардия, синдром слабости синусового узла. Если более 50% ткани миокарда заменено амилоидными массами, изменения на ЭКГ заставляют подозревать инфаркт миокарда (маленькие зубцы R в отведениях V3-V6, реже патологический Q в отведениях II, III, aVF) . Именно это мы видели на примере истории болезни Б.
На сегодняшний день самым оптимальным методом диагностики оказывается эхокардиография. Выражен-ное нарушение диастолического расслабления левого желудочка и повышение конечного диастолического давления в желудочках сердца, непропорционально большие размеры обоих предсердий в сравнении с размерами желудочков, выпот в полости перикарда, утолщение миокарда до 15-20 мм (нередко симметричное), повышение его эхогенности, иногда с характерным «свечением» фрагментов стенки, но главное - значительное и (при динамическом контроле) быстрое снижение фракции выброса . Последнее удивляет своим несоответствием анамнезу, появлением болезни, что называется, на ровном месте.
Развивается рестриктивная кардиомиопатия, при которой размеры сердца бывают и нормальными, но резко снижена эластичность миокарда, его сократительная функция, камеры сердца теряют возможность расширяться, в результате возникают выраженные гемодинамические нарушения . Обычно после появления первых признаков ХСН смерть наступает через 8-12 мес. максимум через полтора года. Помимо этого, причиной смерти могут быть фибрилляция желудочков, полная атриовентрикулярная блокада, эмболия в легочные артерии.
Хотя верифицировать диагноз амилоидоза сердца непросто, заподозрить его в общем-то вполне возможно . Чем больше из нижеперечисленных признаков имеется у пациента, тем вероятнее у него амилоидоз:
Появление быстро нарастающей сердечной недостаточности;
Умеренная кардиомегалия (в том числе и за счет перикардиального выпота);
Систолический шум регургитации на атриовентрикулярных клапанах и глухость тонов сердца;
Отсутствие значимой коронарной недостаточности и клапанных пороков;
Низкое артериальное давление, ортостатическая гипотензия, синкопальные состояния;
Инфарктоподобная ЭКГ;
Тахиаритмии или, наоборот, развитие синдрома слабости синусового узла (вследствие его амилоидной инфильтрации);
Резистентность к терапии.
Если в стационаре имеется радиоизотопное отделение, помочь может сцинтиграфия миокарда с использованием изотопа пирофосфата технеция. Он хорошо связывается с амилоидом, однако эта проба оказывается положительной только при массивных отложениях патологического белка в сердце. В последние годы в клинической практике используют также сывороточный Р-компонент, меченный J123, который специфически связывается с амилоидными депозитами и визуализируется количественно на серии сцинтиграмм.
Разумеется, подтвердить диагноз можно только морфологически. Принято считать, что гистологическое изучение сердечной мышцы способно почти всегда установить истину . Однако имеются и весьма пессимистичные данные: эндомиокардиальная биопсия помогает выявить амилоид не более чем в 30% случаев, тогда как посмертное исследование в 100% случаев дает возможность обнаружить амилоидную инфильтрацию сердца . Поэтому риск проведения этого исследования можно считать неоправданным, чего никак нельзя сказать о биопсии из нескольких участков слизистой оболочки и подслизистого слоя прямой кишки или из подкожно-жировой клетчатки передней стенки живота . Хотя вероятность обнаружения амилоида, скажем прямо, не превышает 50%, но эта манипуляция куда менее травматична и рискованна. Во всяком случае, если амилоид будет найден, это даст ответ на вопрос о прогнозе, перспективах лечения пациента и осторожности в отношении назначения некоторых препаратов (напомним, что те же сердечные гликозиды у пациентов с амилоидозом повышают риск аритмогенной смерти). Также информативным следует признать стернальный пунктат: выявление амилоида в костном мозге (с оценкой плазматических клеток) дает представление о типе амилоидоза (амилоидоз костного мозга более характерен для АL-типа).
В заключение хотелось бы упомянуть деталь, которую мы сознательно не озвучивали раньше. В талоне направления на госпитализацию участковый терапевт пишет: «Пациент Б. направляется в кардиологическое отделение с диагнозом «ИБС. ХСН 2-й Б ст. Гипертрофия миокарда обоих желудочков и папиллярных мышц. Диастолическая дисфункция». Диагноз дифференцировать с рестриктивной кардиомиопатией и амилоидозом». Это еще и еще раз подтверждает, что в нашем отечестве немало врачей, способных на глубокое и цельное осмысление тяжелых пациентов и редких диагнозов.
Литература
1. Wechalekar A.D. Hawkins P.N. Gillmore J.D. Perspectives in treatment of AL amyloidosis // Br. J. Haematol. - 2008. - Vol. 140 - pp. 365-377
2. Virchow R. Uber den Gang der amyloiden degeneration // Virchows Arch. Pathol. Anat. - 1854. - Vol. 8 - pp. 364-366
3. Inoue S. Kisilevsky R. A high resolution ultrastructural study of experimental murine AA amyloid // Lab Invest. - 1996. - Vol. 74 - pp. 670-683
4. Monteiro P. Abreu P. Salvador M.J. Secondary amyloidosis and systemic lupus erythematosus // Acta Reumatol Port. - 2009. - Vol. 34 - pp. 400-404
5. Bestard O. Poveda R. Ibernon M. Systemic AA amyloidosis induced by benign neoplasms // Nefrologia - 2008. - Vol. 28 - pp. 93-98
6. Fidalgo C. Calado J. Cravo M. Secondary amyloidosis in a patient with long duration Crohn’s disease // Bio Drugs. - 2010. - Vol. 14 - pp. 15-17
7. Larrimore C. Chronic familial Mediterranean fever with development of secondary amyloidosis // Clin. Lab. Sci. - 2011. - Vol. 24 - pp. 2-7
8. Said G. Familial amyloid polyneuropathy: a clinico-pathologic study // J. Neurol. Sci. - 2009. - Vol. 15 - pp. 149-154
9. Carmo P.A. Kirsztajn G.M. Carmo W.B. et al. Histopathological findings in elderly patients // J. Bras. Nefrol. - 2010. - Vol. 32 - pp. 286-291
10. Comenzo R.L. Primary systemic amyloidosis // Curr. Treat. Options Oncol. - 2000. - Vol. 1 - pp. 83-89
11. Ebert E.C. Nagar M. Gastrointestinal manifestations of amyloidosis // Am. J. Gastroenterol. - 2008. - Vol. 103 - pp. 776-787
12. Barretto A.C. Precoma D. Serro-Azul J.B. et al. Cardiac amyloidosis. A disease with many faces and different prognosis // Arq. Bras. Cardiol. - 1997. - Vol. 69 - pp. 89-93
13. Gameren I. Diagnostic and therapeutic difficulties in systemic amyloidosis // Amyloid. - 2010. - Vol. 17 - pp. 94-97
14. Dubrey S.W. Falk R.H. Amyloid heart disease // Br. J. Hosp. Med. - 2010. - Vol. 71 - pp. 76-82
15. Rivera R.J. Vicenty S. Cardiac manifestations of amyloid disease // Bol. Asoc. Med. P. R. - 2008. - Vol. 100 - pp. 60-70
16. Nadkar M.Y. Pandit A.P. Cardiac amyloidosis // J Assoc Physicians India. - 2008. - Vol. 56 - pp. 992-994
17. Eshaghian S. Kaul S. Shah P.K. Cardiac amyloidosis: new insights into diagnosis and management // Rev. Cardiovasc. Med. - 2007. - Vol. 8 - pp. 189-199
18. Piper C. Butz T. Farr M. et al. How to diagnose cardiac amyloidosis early: impact of ECG, tissue Doppler echocardiography, and myocardial biopsy // Amyloid. - 2010. Vol. 17 - pp. 1-9
19. Nihoyan P. Dawson D. Restrictive cardiomyopathies // Eur .J. Echocardiogr. - 2009. - Vol. 10 - pp. 23-33
20. Obici L. Perfetti V. Palladini G. Clinical aspects of systemic amyloid diseases // Biochim. Biophys. Acta. -2005. - Vol. 1753 - pp. 11-22
21. Kieninger B. Eriksson M. Kandolf R. et al. Amyloid in endomyocardial biopsies // Virchows Arch. - 2010. - Vol. 456 - pp. 523-532
22. Pellikka P.A. Holmes D.R. Edwards W.D. et al. Endomyocardial biopsy in 30 patients with primary amyloidosis and suspected cardiac involvement // Arch. Intern. Med. - 1988. - Vol. 148 - pp. 662-666
23. Westermark P. Diagnosing amyloidosis // Scand. J. Rheumatol. - 1995. - Vol. 24 - pp. 327-329
Одышка – субъективное ощущение нехватки воздуха, является одной из самых частых жалоб у пациентов на приеме у терапевта или врача общей практики. Спектр заболеваний и состояний, которые сопровождаются одышкой, достаточно широк, включая такие угрожающие жизни патологии, как инфаркт миокарда или ТЭЛА, с одной стороны, и достаточно «безобидные» с прогностической точки зрения расстройства, такие как гипервентиляционный синдром и детренированность, с другой. Таким образом, в клинической практике требуется своевременное распознавание причины одышки у каждого конкретного пациента. В нашей статье мы попытаемся представить возможные подходы к дифференциальному диагнозу одышки.Основные причины удушья и одышки
Одышка является проявлением несоответствия между повышенными потребностями газообмена и нагрузкой, которую выполняет дыхательная мускулатура. Одышка может возникать и при нормальном газообмене, но также при наличии патологии дыхательной мускулатуры. Одышка является субъективным ощущением, которое сложно измерить объективными методами. Вместе с тем, возможно определить косвенные признаки одышки: изменение частоты (тахипноэ), зависимость от положения (ортопноэ, платипноэ) и нарушение дыхательного цикла (патологические типы дыхания). Существуют также способы объективизировать ощущения пациента – различные шкалы и вопросники, которые предоставляются пациенту для оценки выраженности одышки. Однако такие инструменты скорее в научных исследованиях, чем в клинической практике.
Механизм возникновения удушья и одышки.
Система регуляции дыхания состоит из эфферентного (направляющего импульсы к дыхательной мускулатуре), афферентного (направляющего импульсы от рецепторов к мозгу) звена и собственно центра дыхания, перерабатывающего информацию. Нарушение в каждом из этих звеньев может привести к возникновению одышки. Так, при нарушении внешнего дыхания увеличивается работа дыхательных мышц, а при патологии дыхательной мускулатуры необходимы большие их усилия. Считается, что импульсы моторных эфферентных нейронов, параллельно с дыхательной мускулатурой, направляются в чувствительную кору, что приводит к возникновению ощущения одышки. Сенсорная афферентная импульсация усиливается под влиянием активации хеморецепторов гипоксией, гиперкапнией и ацидозом. В результате также возникает чувство одышки. Этот же механизм активируется в ответ на бронхоспазм, повышение давления в легочной артерии и даже гиперинфляцию. Наконец, при выраженном тревожном расстройстве одышка является следствием неверной интерпретации сигналов от афферентного звена, а также учащения дыхания, превышающего физиологические потребности.
Патофизиологические причины одышки принято разделять на легочные и внелегочные. К первым относится возникновение одышки при обструктивных заболеваниях (бронхообструкция, стеноз верхних дыхательных путей), рестриктивной патологии легких (инфильтративные процессы, легочный фиброз, после резекции доли легкого) и сосудистых заболеваниях легких (ТЭЛА, легочная гипертензия, внутрилегочные шунты). К внелегочным механизмам относится внелегочная рестрикция (морбидное ожирение, паралич диафрагмы, нейромышечные заболевания, тяжелый кифосколиоз), сердечно-сосудистые заболевания (систолическая и диастолическая дисфункция миокарда, клапанные пороки) и другие причины, в числе которых анемия, выраженный ацидоз любого генеза, третий триместр беременности и нарушения регуляции дыхания (паническая атака с гипервентиляционным синдромом, альвеолярная гипервентиляция) .
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ ПРИ ОДЫШКЕ.
В клинической практике одышка наиболее часто встречается при заболеваниях с развитием обструктивных нарушений функции внешнего дыхания, т. е. при повышении сопротивления потоку вдоха или выдоха. При рестриктивных нарушениях внешнего дыхания из-за инфильтрации, фиброза или отека уменьшается податливость легких. Выявление выраженного бронхообструктивного синдрома обычно не вызывает значительных сложностей за счет типичного анамнеза и характерной аускультативной картины (сухие хрипы, в т. ч. при форсированном выдохе). В то же время, при сочетании обструктивного и рестриктивного поражения легких, аускультативная картина может быть достаточно скудной. То же самое характерно и для нетяжелой персистирующей бронхиальной астмы у тренированных лиц. Ключевым моментом для выявления бронхообструкции как причины одышки у таких больных является проведение исследования функции внешнего дыхания (обязательно с использованием бронходилататора) и бодиплетизмографии в неясных случаях.
Для одышки в связи с хронической легочной патологией характерно усиление при нагрузках, а также отсутствие связи между одышкой и положением тела. Исключением является ортопноэ у больных с тяжелым обострением бронхиальной астмы или хронической обструктивной болезни легких (ХОБЛ), платипноэ (усиление одышки в вертикальном положении из-за развития гипоксемии) у пациентов с наличием внутрилегочных шунтов со сбросом крови справа налево (при сосудистых мальформациях, портопульмональной гипертензии), а также после пульмонэктомии. Считается, что развитие платипноэ может быть связано с открытием овального окна после пульмонэктомии. В положении стоя увеличивается сброс крови справа налево, что и приводит к возникновению одышки.
Одышка является одним из основных проявлений левожелудочковой недостаточности, как систолической, так и диастолической. Одышка связана с повышением давления в камерах сердца и, как следствие, с легочной венозной гипертензией. Значительную роль в повышении давления в камерах играет гиперволемия – еще одно проявление сердечной недостаточности. Одышка при сердечной недостаточности усиливается при нагрузке, а в случае декомпенсации – и в покое. В последнем случае одышка усиливается в положении на спине (ортопноэ), в т. ч. после засыпания (сердечная астма). Для декомпенсированной левосторонней сердечной недостаточности характерны признаки гиперволемии (влажные хрипы в легких, плевральные выпоты, выбухание наружной яремной вены, отеки). В ряде случаев при декомпенсации за счет отека стенки бронхов возможно развитие бронхообструкции с характерными проявлениями (свистящие сухие хрипы, изменения показателей исследования функции внешнего дыхания). Наличие признаков перегрузки жидкостью и известная патология сердца (инфаркт миокарда в анамнезе, клапанные пороки, длительный анамнез артериальной гипертензии, фибрилляция предсердий) позволяют диагностировать сердечную недостаточность как причину одышки без особого труда. Намного сложнее выявить сердечную недостаточность как причину одышки в отсутствие признаков перегрузки объемом, что особенно характерно для диастолической сердечной недостаточности. В этой ситуации полезным может оказаться определение уровня натрийуретического пептида «мозгового» типа (МНУП).
Концентрация МНУП повышается параллельно увеличению перегрузки миокарда желудочков (правого или левого) объемом или давлением, т. е. давление заполнения камер. Значения МНУП (BNP) более 400 пг/мл, а его н-терминального предшественника (NT-proBNP) – более 1600 мг/дл – указывают на сердечную причину одышки. Значения BNP менее 100 пг/мл, а NT-proBNP – менее 300 пг/мл с большой вероятностью ее исключают. С другой стороны, МНУП отображает повышение давления и в правых камерах, таким образом, его содержание в крови может повышаться при легочной гипертензии, ТЭЛА и легочном сердце. У больных с морбидным ожирением, особенно у женщин, уровни МНУП могут быть, наоборот, значительно сниженными даже при наличии сердечной недостаточности.
Дифференциальный диагноз при одышке
Сложной клинической задачей является дифференциальный диагноз между одышкой при сердечной недостаточности с сохраненной фракцией выброса, еще без признаков выраженной перегрузки жидкостью, и одышкой как эквивалентом стенокардии. Складывается впечатление о гипердиагностике последнего в отечественной клинической практике. Ключом к дифференциальному диагнозу в этом случае являются характеристики одышки (более длительная при сердечной недостаточности), результаты нагрузочных проб и ответ на терапию петлевыми диуретиками. Необходимо отметить, что нитраты уменьшают одышку в обоих случаях. Следовательно, у этих больных положительный ответ на прием нитроглицерина не может рассматриваться как дифференциально-диагностический признак.
Еще одной причиной возникновения коротких приступов одышки могут быть нарушения сердечного ритма, например частая желудочковая экстрасистолия, особенно по типу бигеминии или тригеминии, при исходно редком пульсе и короткие пароксизмы фибрилляции предсердий. Нарушения ритма не всегда выявляются при регистрации стандартной 12-канальной ЭКГ. Может потребоваться суточное мониторирование ЭКГ по Холтеру для уточнения характера нарушений ритма и их соответствия по времени симптомам.
Другой причиной недолговременных эпизодов одышки может быть легочная артериальная гипертензия (первичная, в рамках системных заболеваний соединительной ткани), для которой характерны «кризы» – повышения давления в легочных сосудах, сопровождаемые одышкой.
Несмотря на это в большинстве случаев дифференциальный диагноз «сердечной» и «легочной» одышки не вызывает больших сложностей. Исключение составляют больные с сопутствующими заболеваниями сердца и легких, у которых необходимо выделить превалирующий механизм.
Другие причины одышки
Одышка при умеренных нагрузках достаточно часто встречается при анемии и тиреотоксикозе, состояниях с высоким сердечным выбросом. При этом выраженность одышки зависит от исходного состояния сердечно-сосудистой системы.
Одышка и тахипноэ, даже в покое, сопровождают метаболический ацидоз любого генеза. В клинической практике чаще всего это диабетический кетоацидоз, ацидоз при почечной недостаточности (в т. ч. почечный канальцевый ацидоз с гиперкалиемией у больных с диабетической нефропатией и умеренным снижением фильтрации при терапии спиронолактоном), а также ацидоз при отравлениях салицилатами и антифризом. Повышение концентрации прогестеронов, характерное для третьего триместра беременности, также способствует развитию одышки при небольших нагрузках.
К возникновению одышки при нагрузках также приводят заболевания, вызывающие внелегочные рестриктивные нарушения, в т. ч. выраженный кифосколиоз, плевральный выпот, значительное утолщение плевры и патологию диафрагмы.
Наконец, одышка в рамках гипервентиляционного синдрома – частое проявление тревожных расстройств и целого ряда неврозов и неврозоподобных состояний, при которых клинические проявления могут быть выражены достаточно сильно.
Клинический подход к больному с жалобами на одышку
При анализе жалоб и анамнеза особое внимание необходимо уделить описанию ощущения одышки самим пациентом, скорости ее развития и влиянию на выраженность одышки изменения положения тела, присоединения инфекций и изменения внешних факторов, например температуры и влажности. Спектр заболеваний, приводящих к резкому возникновению одышки и постепенному ее развитию, различается. Более того, резкое усиление длительно существующей одышки может говорить как о прогрессировании основного процесса, так и о присоединении второго заболевания. Среди заболеваний, приводящих к резкому развитию выраженной одышки, в клинической практике чаще всего встречаются пневмонии, декомпенсированная или острая сердечная недостаточность (в т. ч. при развитии безболевого инфаркта миокарда по типу status asthmaticus), ТЭЛА, бронхообструктивный синдром (обострение бронхиальной астмы или ХОБЛ), пневмоторакс (в т. ч. спонтанный), аспирация инородного тела, гипервентиляционный синдром и метаболический ацидоз (наиболее часто – кетоацидоз) . Большинство из этих заболеваний при типичной клинической картине не вызывают значительных сложностей для диагностики, за исключением ТЭЛА, при которой чаще всего единственными симптомами являются одышка, тахикардия, боль в грудной клетке и снижение сатурации кислорода в покое. Необходимо отметить, что цианоз и кровохарканье встречаются у меньшинства больных с ТЭЛА . То же касается и классического изменения на ЭКГ Q1S3T3 (наиболее частым изменением на ЭКГ при ТЭЛА являются неспецифические изменения ST–T по передней стенке левого желудочка) . Большинство заболеваний, приводящих к развитию резкой одышки, требуют госпитализации и стационарного лечения.
В амбулаторной практике чаще приходится сталкиваться со случаями хронической одышки, когда дифференциальный диагноз проводится между сердечными, легочными, сердечно-легочными и «несердечными и нелегочными» причинами одышки. Возникновение одышки в горизонтальном положении наиболее характерно для сердечной недостаточности, но также встречается при бронхиальной астме, ассоциированной с гастроэзофагеальным рефлюксом и морбидным ожирением. Ночные приступы одышки и удушья позволяют предположить наличие сердечной недостаточности или бронхиальной астмы. При сборе анамнеза необходимо обратить особое внимание на факторы сердечно-сосудистого риска и профессиональный путь больного (рис. 1).
Одышка при разговоре указывает на значительное снижение жизненной емкости легких (при отеке легких, поздних стадиях интерстициальных заболеваний) или гиперстимуляции дыхательного центра (паническая атака, ацидоз). Участие вспомогательной мускулатуры при дыхании указывает на выраженную бронхообструкцию и/или значительное снижение эластичности легких. При тщательном осмотре можно выявить признаки определенных заболеваний, ассоциированных с одышкой. Так, набухание шейных вен в положении сидя указывает на повышение давления в правом предсердии, т. е. на наличие правожелудочковой сердечной недостаточности. Утолщение ногтевых фаланг по типу пальцев Гиппократа может говорить о наличии интерстициальных болезней легких как причины одышки, синдром Рейно ассоциирован с легочной гипертензией при системной склеродермии и других системных заболеваниях соединительной ткани. Парадоксальное движение брюшной стенки (движение «вовнутрь» на вдохе в положении лежа) указывает на поражение диафрагмы, обычно двустороннее.
Во многих случаях для постановки диагноза достаточно тщательного анализа жалоб, анамнеза и осмотра больного. Если причина одышки не ясна, следующим шагом является рентгенография органов грудной клетки (ОГК), позволяющая выявить кардиомегалию как частое проявление сердечной недостаточности, а также инфильтративные изменения легких, гиперинфляцию как проявление бронхообструктивных заболеваний и плевральный выпот. Большинству больных также необходимо выполнить электрокардиографию и исследование функции внешнего дыхания при подозрении на вентиляционные нарушения. Во многих случаях значительную помощь оказывает определение МНУП, о чем сказано выше. Среди других причин хронической одышки в клинической практике наиболее часто встречаются анемия, тиреотоксикоз, ожирение или натренированность, патология грудной клетки и нейромышечные заболевания . Следовательно, проведение клинического анализа крови, а также ТТГ может дать информацию, необходимую для постановки диагноза.
При отсутствии четкой клинической картины, а также наличии сопутствующих заболеваний сердца и легких необходимо проведение нагрузочной пробы с газовым анализом, спироэргометрии. Эта методика позволяет определить показатели легочного газообмена при нагрузке: потребление кислорода, продукцию углекислого газа, а также минутную легочную вентиляцию. Т. к. при заболеваниях легких толерантность к нагрузке лимитируют нарушения дыхательной механики (обструктивные или рестриктивные), одышка возникает в результате достижения максимальной произвольной вентиляции (MVV). Разница между МVV и измеренной на пике нагрузки VEmax называется дыхательным резервом и составляет в норме 50–80% MVV. У пациентов с хроническими заболеваниями легких VEmax при нагрузке приближается к MVV в значительно большей степени. Это означает, что толерантность к нагрузке у таких пациентов имеет «легочные границы», дыхательный резерв 50%). Существуют и другие респираторные параметры для дифференцирования одышки, каждый из которых обладает в большей или меньшей степени хорошей чувствительностью и специфичностью. Посредством комплексного анализа этих параметров спироэргометрия позволяет делать заключения о факторах, лимитирующих физическую работоспособность.
Одышка является частой жалобой, заставляющей обратиться за медицинской помощью. Использование ступенчатого подхода, основанного на анализе жалоб, клинической картины и использовании дополнительных методов в отдельных случаях, позволяет идентифицировать причину одышки у большинства пациентов на амбулаторном уровне.
Для цитирования:
Долецкий А.А., Щекочихин Д.Ю., Максимов М.Л. Дифференциальный диагноз одышки в клинической практике // РМЖ. 2014. №6. С. 458
Одышка - субъективное ощущение нехватки воздуха, является одной из самых частых жалоб у пациентов на приеме у терапевта или врача общей практики . Спектр заболеваний и состояний, которые сопровождаются одышкой, достаточно широк, включая такие угрожающие жизни патологии, как инфаркт миокарда или ТЭЛА, с одной стороны, и достаточно «безобидные» с прогностической точки зрения расстройства, такие как гипервентиляционный синдром и детренированность, с другой. Таким образом, в клинической практике требуется своевременное распознавание причины одышки у каждого конкретного пациента. В нашей статье мы попытаемся представить возможные подходы к дифференциальному диагнозу одышки.
Механизмы возникновения одышки
Одышка является проявлением несоответствия между повышенными потребностями газообмена и нагрузкой, которую выполняет дыхательная мускулатура. Одышка может возникать и при нормальном газообмене, но также при наличии патологии дыхательной мускулатуры . Одышка является субъективным ощущением, которое сложно измерить объективными методами. Вместе с тем, возможно определить косвенные признаки одышки: изменение частоты (тахипноэ), зависимость от положения (ортопноэ, платипноэ) и нарушение дыхательного цикла (патологические типы дыхания). Существуют также способы объективизировать ощущения пациента - различные шкалы и вопросники, которые предоставляются пациенту для оценки выраженности одышки. Однако такие инструменты используются скорее в научных исследованиях, чем в клинической практике.
Система регуляции дыхания состоит из эфферентного (направляющего импульсы к дыхательной мускулатуре), афферентного (направляющего импульсы от рецепторов к мозгу) звена и собственно центра дыхания, перерабатывающего информацию. Нарушение в каждом из этих звеньев может привести к возникновению одышки. Так, при нарушении внешнего дыхания увеличивается работа дыхательных мышц, а при патологии дыхательной мускулатуры необходимы большие их усилия. Считается, что импульсы моторных эфферентных нейронов, параллельно с дыхательной мускулатурой, направляются в чувствительную кору, что приводит к возникновению ощущения одышки. Сенсорная афферентная импульсация усиливается под влиянием активации хеморецепторов гипоксией, гиперкапнией и ацидозом. В результате также возникает чувство одышки. Этот же механизм активируется в ответ на бронхоспазм, повышение давления в легочной артерии и даже гиперинфляцию. Наконец, при выраженном тревожном расстройстве одышка является следствием неверной интерпретации сигналов от афферентного звена, а также учащения дыхания, превышающего физиологические потребности .
Патофизиологические причины одышки принято разделять на легочные и внелегочные. К первым относится возникновение одышки при обструктивных заболеваниях (бронхообструкция, стеноз верхних дыхательных путей), рестриктивной патологии легких (инфильтративные процессы, легочный фиброз, после резекции доли легкого) и сосудистых заболеваниях легких (ТЭЛА, легочная гипертензия, внутрилегочные шунты). К внелегочным механизмам относится внелегочная рестрикция (морбидное ожирение, паралич диафрагмы, нейромышечные заболевания, тяжелый кифосколиоз), сердечно-сосудистые заболевания (систолическая и диастолическая дисфункция миокарда, клапанные пороки) и другие причины, в числе которых анемия, выраженный ацидоз любого генеза, третий триместр беременности и нарушения регуляции дыхания (паническая атака с гипервентиляционным синдромом, альвеолярная гипервентиляция) (табл. 1, 2).
Одышка при болезнях легких
В клинической практике одышка наиболее часто встречается при заболеваниях с развитием обструктивных нарушений функции внешнего дыхания, т. е. при повышении сопротивления потоку вдоха или выдоха. При рестриктивных нарушениях внешнего дыхания из-за инфильтрации, фиброза или отека уменьшается податливость легких. Выявление выраженного бронхообструктивного синдрома обычно не вызывает значительных сложностей за счет типичного анамнеза и характерной аускультативной картины (сухие хрипы, в т. ч. при форсированном выдохе). В то же время, при сочетании обструктивного и рестриктивного поражения легких, аускультативная картина может быть достаточно скудной. То же самое характерно и для нетяжелой персистирующей бронхиальной астмы у тренированных лиц. Ключевым моментом для выявления бронхообструкции как причины одышки у таких больных является проведение исследования функции внешнего дыхания (обязательно с использованием бронходилататора) и бодиплетизмографии в неясных случаях.
Для одышки в связи с хронической легочной патологией характерно усиление при нагрузках, а также отсутствие связи между одышкой и положением тела. Исключением является ортопноэ у больных с тяжелым обострением бронхиальной астмы или хронической обструктивной болезни легких (ХОБЛ), платипноэ (усиление одышки в вертикальном положении из-за развития гипоксемии) у пациентов с наличием внутрилегочных шунтов со сбросом крови справа налево (при сосудистых мальформациях, портопульмональной гипертензии), а также после пульмон-эктомии. Считается, что развитие платипноэ может быть связано с открытием овального окна после пульмонэктомии. В положении стоя увеличивается сброс крови справа налево, что и приводит к возникновению одышки .
Одышка при болезнях сердца
Одышка является одним из основных проявлений левожелудочковой недостаточности, как систолической, так и диастолической. Одышка связана с повышением давления в камерах сердца и, как следствие, с легочной венозной гипертензией. Значительную роль в повышении давления в камерах играет гиперволемия - еще одно проявление сердечной недостаточности. Одышка при сердечной недостаточности усиливается при нагрузке, а в случае декомпенсации - и в покое. В последнем случае одышка усиливается в положении на спине (ортопноэ), в т. ч. после засыпания (сердечная астма). Для декомпенсированной левосторонней сердечной недостаточности характерны признаки гиперволемии (влажные хрипы в легких, плевральные выпоты, выбухание наружной яремной вены, отеки). В ряде случаев при декомпенсации за счет отека стенки бронхов возможно развитие бронхообструкции с характерными проявлениями (свистящие сухие хрипы, изменения показателей исследования функции внешнего дыхания). Наличие признаков перегрузки жидкостью и известная патология сердца (инфаркт миокарда в анамнезе, клапанные пороки, длительный анамнез артериальной гипертензии, фибрилляция предсердий) позволяют диагностировать сердечную недостаточность как причину одышки без особого труда. Намного сложнее выявить сердечную недостаточность как причину одышки в отсутствие признаков перегрузки объемом, что особенно характерно для диастолической сердечной недостаточности. В этой ситуации полезным может оказаться определение уровня натрийуретического пептида «мозгового» типа (МНУП).
Концентрация МНУП повышается параллельно увеличению перегрузки миокарда желудочков (правого или левого) объемом или давлением, т. е. давление заполнения камер. Значения МНУП (BNP) более 400 пг/мл, а его н-терминального предшественника (NT-proBNP) - более 1600 мг/дл - указывают на сердечную причину одышки. Значения BNP менее 100 пг/мл, а NT-proBNP - менее 300 пг/мл с большой вероятностью ее исключают. С другой стороны, МНУП отображает повышение давления и в правых камерах, таким образом, его содержание в крови может повышаться при легочной гипертензии, ТЭЛА и легочном сердце. У больных с морбидным ожирением, особенно у женщин, уровни МНУП могут быть, наоборот, значительно сниженными даже при наличии сердечной недостаточности .
Сложной клинической задачей является дифференциальный диагноз между одышкой при сердечной недостаточности с сохраненной фракцией выброса, еще без признаков выраженной перегрузки жидкостью, и одышкой как эквивалентом стенокардии. Складывается впечатление о гипердиагностике последнего в отечественной клинической практике. Ключом к дифференциальному диагнозу в этом случае являются характеристики одышки (более длительная при сердечной недостаточности), результаты нагрузочных проб и ответ на терапию петлевыми диуретиками. Необходимо отметить, что нитраты уменьшают одышку в обоих случаях. Следовательно, у этих больных положительный ответ на прием нитроглицерина не может рассматриваться как дифференциально-диагностический признак.
Еще одной причиной возникновения коротких приступов одышки могут быть нарушения сердечного ритма, например частая желудочковая экстрасистолия, особенно по типу бигеминии или тригеминии, при исходно редком пульсе и короткие пароксизмы фибрилляции предсердий. Нарушения ритма не всегда выявляются при регистрации стандартной 12-канальной ЭКГ. Может потребоваться суточное мониторирование ЭКГ по Холтеру для уточнения характера нарушений ритма и их соответствия по времени симптомам.
Другой причиной недолговременных эпизодов одышки может быть легочная артериальная гипертензия (первичная, в рамках системных заболеваний соединительной ткани), для которой характерны «кризы» - повышения давления в легочных сосудах, сопровождаемые одышкой.
Несмотря на это в большинстве случаев дифференциальный диагноз «сердечной» и «легочной» одышки не вызывает больших сложностей. Исключение составляют больные с сопутствующими заболеваниями сердца и легких, у которых необходимо выделить превалирующий механизм.
Другие причины одышки
Одышка при умеренных нагрузках достаточно часто встречается при анемии и тиреотоксикозе, состояниях с высоким сердечным выбросом. При этом выраженность одышки зависит от исходного состояния сердечно-сосудистой системы.
Одышка и тахипноэ, даже в покое, сопровождают метаболический ацидоз любого генеза. В клинической практике чаще всего это диабетический кетоацидоз, ацидоз при почечной недостаточности (в т. ч. почечный канальцевый ацидоз с гиперкалиемией у больных с диабетической нефропатией и умеренным снижением фильтрации при терапии спиронолактоном), а также ацидоз при отравлениях салицилатами и антифризом. Повышение концентрации прогестеронов, характерное для третьего триместра беременности, также способствует развитию одышки при небольших нагрузках.
К возникновению одышки при нагрузках также приводят заболевания, вызывающие внелегочные рестриктивные нарушения, в т. ч. выраженный кифосколиоз, плевральный выпот, значительное утолщение плевры и патологию диафрагмы.
Наконец, одышка в рамках гипервентиляционного синдрома - частое проявление тревожных расстройств и целого ряда неврозов и неврозоподобных состояний, при которых клинические проявления могут быть выражены достаточно сильно.
Клинический подход к больному с жалобами на одышку
При анализе жалоб и анамнеза особое внимание необходимо уделить описанию ощущения одышки самим пациентом, скорости ее развития и влиянию на выраженность одышки изменения положения тела, присоединения инфекций и изменения внешних факторов, например температуры и влажности. Спектр заболеваний, приводящих к резкому возникновению одышки и постепенному ее развитию, различается. Более того, резкое усиление длительно существующей одышки может говорить как о прогрессировании основного процесса, так и о присоединении второго заболевания. Среди заболеваний, приводящих к резкому развитию выраженной одышки, в клинической практике чаще всего встречаются пневмонии, декомпенсированная или острая сердечная недостаточность (в т. ч. при развитии безболевого инфаркта миокарда по типу status asthmaticus), ТЭЛА, бронхообструктивный синдром (обострение бронхиальной астмы или ХОБЛ), пневмоторакс (в т. ч. спонтанный), аспирация инородного тела, гипервентиляционный синдром и метаболический ацидоз (наиболее часто - кетоацидоз) . Большинство из этих заболеваний при типичной клинической картине не вызывают значительных сложностей для диагностики, за исключением ТЭЛА, при которой чаще всего единственными симптомами являются одышка, тахикардия, боль в грудной клетке и снижение сатурации кислорода в покое. Необходимо отметить, что цианоз и кровохарканье встречаются у меньшинства больных с ТЭЛА . То же касается и классического изменения на ЭКГ Q1S3T3 (наиболее частым изменением на ЭКГ при ТЭЛА являются неспецифические изменения ST-T по передней стенке левого желудочка) . Большинство заболеваний, приводящих к развитию резкой одышки, требуют госпитализации и стационарного лечения.
В амбулаторной практике чаще приходится сталкиваться со случаями хронической одышки, когда дифференциальный диагноз проводится между сердечными, легочными, сердечно-легочными и «несердечными и нелегочными» причинами одышки. Возникновение одышки в горизонтальном положении наиболее характерно для сердечной недостаточности, но также встречается при бронхиальной астме, ассоциированной с гастроэзофагеальным рефлюксом и морбидным ожирением. Ночные приступы одышки и удушья позволяют предположить наличие сердечной недостаточности или бронхиальной астмы. При сборе анамнеза необходимо обратить особое внимание на факторы сердечно-сосудистого риска и профессиональный путь больного (рис. 1).
Одышка при разговоре указывает на значительное снижение жизненной емкости легких (при отеке легких, поздних стадиях интерстициальных заболеваний) или гиперстимуляции дыхательного центра (паническая атака, ацидоз). Участие вспомогательной мускулатуры при дыхании указывает на выраженную бронхообструкцию и/или значительное снижение эластичности легких. При тщательном осмотре можно выявить признаки определенных заболеваний, ассоциированных с одышкой. Так, набухание шейных вен в положении сидя указывает на повышение давления в правом предсердии, т. е. на наличие правожелудочковой сердечной недостаточности. Утолщение ногтевых фаланг по типу пальцев Гиппократа может говорить о наличии интерстициальных болезней легких как причины одышки, синдром Рейно ассоциирован с легочной гипертензией при системной склеродермии и других системных заболеваниях соединительной ткани. Парадоксальное движение брюшной стенки (движение «вовнутрь» на вдохе в положении лежа) указывает на поражение диафрагмы, обычно двустороннее.
Во многих случаях для постановки диагноза достаточно тщательного анализа жалоб, анамнеза и осмотра больного. Если причина одышки не ясна, следующим шагом является рентгенография органов грудной клетки (ОГК), позволяющая выявить кардиомегалию как частое проявление сердечной недостаточности, а также инфильтративные изменения легких, гиперинфляцию как проявление бронхообструктивных заболеваний и плевральный выпот. Большинству больных также необходимо выполнить электрокардиографию и исследование функции внешнего дыхания при подозрении на вентиляционные нарушения. Во многих случаях значительную помощь оказывает определение МНУП, о чем сказано выше. Среди других причин хронической одышки в клинической практике наиболее часто встречаются анемия, тиреотоксикоз, ожирение или натренированность, патология грудной клетки и нейромышечные заболевания . Следовательно, проведение клинического анализа крови, а также ТТГ может дать информацию, необходимую для постановки диагноза.
При отсутствии четкой клинической картины, а также наличии сопутствующих заболеваний сердца и легких необходимо проведение нагрузочной пробы с газовым анализом, спироэргометрии. Эта методика позволяет определить показатели легочного газообмена при нагрузке: потребление кислорода, продукцию углекислого газа, а также минутную легочную вентиляцию. Т. к. при заболеваниях легких толерантность к нагрузке лимитируют нарушения дыхательной механики (обструктивные или рестриктивные), одышка возникает в результате достижения максимальной произвольной вентиляции (MVV). Разница между МVV и измеренной на пике нагрузки VEmax называется дыхательным резервом и составляет в норме 50-80% MVV. У пациентов с хроническими заболеваниями легких VEmax при нагрузке приближается к MVV в значительно большей степени. Это означает, что толерантность к нагрузке у таких пациентов имеет «легочные границы», дыхательный резерв < 50%.
При заболеваниях сердца одышка возникает вследствие пониженного сократительного резерва, поэтому ограничение пикового потребления кислорода (VO2peak) и вентиляционный порог (VT) обусловлены неадекватной транспортировкой кислорода на периферию, а вентиляционный резерв остается нормальным (> 50%). Существуют и другие респираторные параметры для дифференцирования одышки, каждый из которых обладает в большей или меньшей степени хорошей чувствительностью и специфичностью. Посредством комплексного анализа этих параметров спироэргометрия позволяет делать заключения о факторах, лимитирующих физическую работоспособность .
Одышка является частой жалобой, заставляющей обратиться за медицинской помощью. Использование ступенчатого подхода, основанного на анализе жалоб, клинической картины и использовании дополнительных методов в отдельных случаях, позволяет идентифицировать причину одышки у большинства пациентов на амбулаторном уровне.
Роланд X. Инграм, мл., Е. Браунвальд (Roland H. Ingram, Jr., Eugene Braunwald)
ОдышкаХарактер дыхания контролируется целым рядом высших центральных и периферических механизмов, которые увеличивают вентиляцию легких в случае повышения метаболических потребностей при таких обстоятельствах, как беспокойство и страх, а также соответственно возрастающей физической активности. Здоровый человек в покое не замечает, как осуществляется акт дыхания. При умеренной физической нагрузке он может осознать, что стал дышать активнее, что, однако, не доставляет ему дискомфорта. В то же время после истощающего напряженного труда человек бывает неприятно удивлен, замечая, как часто и тяжело он дышит. Тем не менее его успокаивает сознание того, что подобное чувство пройдет со временем, так как связано с выполненной работой. Таким образом, будучи кардинальным симптомом заболеваний, при которых нарушаются дыхание и кровообращение, одышка может быть определена как патологическое, вызывающее дискомфорт ощущение собственного дыхания.
Хотя одышка не является болезненным ощущением, она, как и боль, подразумевает восприятие и реакцию на это восприятие. Одышка может сопровождаться целым рядом неприятных ощущений у больного, для описания которых он использует еще более разнообразные выражения, такие как «не хватает воздуха», «воздух не до конца заполняет легкие», «чувство удушья», «чувство сдавления в груди», «чувство усталости в груди». Вот почему для того, чтобы установить наличие одышки у пациента, необходимо тщательно проанализировать данные анамнеза и выявить наиболее неопределенные и непонятные жалобы, с помощью которых он и описывает одышку. После того как наличие одышки у больного подтверждено, чрезвычайно важно определить обстоятельства, в которых она возникает, а также симптомы, с которыми она сочетается. Бывают ситуации, когда дышать действительно тяжело, но одышка при этом не возникает. Например, гипервентиляция в ответ на метаболический ацидоз редко сопровождается одышкой. С другой стороны, больные с внешне спокойным дыханием могут жаловаться на нехватку воздуха.
Количественная оценка одышкиДля оценки тяжести одышки целесообразно использовать величину физического напряжения, которое необходимо приложить для того, чтобы возникло это чувство. В повседневной практике основные функциональные классификации состояния больных с заболеванием легких или сердца основаны главным образом на таком критерии, как соотнесение одышки со степенью физического напряжения. Однако, определяя тяжесть (выраженность) одышки, важно иметь ясное представление об общем физическом состоянии пациента, о его профессии и физической работе, которую он обычно выполняет, о том, как он привык отдыхать. Например, появление одышки у тренированного бегуна, пробежавшего всего 2 мили (3,2 км), может свидетельствовать о наличии у него более серьезного расстройства, чем развитие такой же по выраженности одышки у человека, ведущего малоподвижный образ жизни, пробежавшего лишь часть этой дистанции. У некоторых пациентов с заболеванием легких или сердца могут иметься и другие нарушения, такие как недостаточность периферических сосудов или тяжелый остеоартрит тазобедренного или коленного суставов, которые затрудняют их передвижение, что мешает распознаванию у них одышки, несмотря на тяжелые расстройства функции легких и сердца.
Некоторые виды одышки непосредственно не связаны с физическим напряжением. Внезапное и неожиданное возникновение одышки в покое может быть результатом эмболии сосудов легких, спонтанного пневмоторакса или сильного возбуждения. Тяжелая пароксизмальная одышка в ночное время характерна для левожелудочковой недостаточности. Появление одышки после принятия больным положения лежа на спине, ортопноэ (ниже), которую принято связывать главным образом с застойной сердечной недостаточностью, может также возникнуть у больных с бронхиальной астмой и хронической обструкцией дыхательных путей и является частым симптомом при двустороннем параличе диафрагмы. Термин «трепопноэ» используют для описания тех необычных ситуаций, когда одышка возникает только в положении на левом или правом боку. Наиболее часто это состояние встречается у больных с заболеваниями сердца. Если одышка возникает в вертикальном положении, используют термин «платипноэ». Последние два варианта одышки требуют более подробного обследования пациентов, но оба они могут быть связаны с позиционным изменением вентиляционно-перфузионных взаимоотношений (гл. 200).
Механизмы одышкиВрачи обычно связывают появление одышки с такими явлениями, как обструкция дыхательных путей или застойная сердечная недостаточность, и, считая, что они познали механизм одышки, продолжают диагностические исследования и (или) предпринимают попытки начать лечение. На самом же деле, истинные механизмы одышки еще ожидают своих исследователей.
Одышка возникает всякий раз, когда чрезмерно повышается работа дыхания. Для того чтобы обеспечить необходимое изменение дыхательных объемов в условиях, когда грудная клетка или легкие теряют податливость или же повышается сопротивление прохождению воздуха в дыхательных путях, требуется повышение силы сокращения дыхательной мускулатуры. Работа дыхания становится повышенной также в ситуациях, когда вентиляция легких превышает потребности организма. Наиболее важным элементом теории развития одышки является повышение работы дыхания. При этом считают несущественным деталь различия между глубоким дыханием с нормальной механической нагрузкой и обычным дыханием с повышенной механической нагрузкой. При обоих вариантах дыхания величина работы дыхания может быть одной и той же, однако именно нормальное по объему дыхание с повышенной механической нагрузкой сочетается с большим дискомфортом. Последние исследования свидетельствуют, что повышение механической нагрузки, например при появлении дополнительного сопротивления дыханию на уровне ротовой полости, сопровождается повышением активности дыхательного центра. Но это повышение активности дыхательного центра может не соответствовать увеличению работы дыхания. Следовательно, более привлекательной является теория, исходя из которой в основе развития одышки лежит несоответствие растяжения и напряжения дыхательных мышц: Campbell предположил, что чувство дискомфорта возникает, когда растяжение веретенообразных нервных окончаний, контролирующих напряжение мышц, не соответствует длине мышц. Это несоответствие приводит к появлению у человека чувства, что производимый им вдох мал по сравнению с напряжением, создаваемым дыхательными мышцами. Подобную теорию трудно проверить. Но даже если при определенных обстоятельствах она может быть изучена и подтверждена, с ее помощью тем не менее нельзя объяснить, почему пациент, полностью парализованный либо вследствие пересечения спинного мозга, либо при нейромышечной блокаде испытывает ощущение одышки, несмотря на то что ему проводится вспомогательная механическая вентиляция легких. Возможно, в этом случае причиной появления чувства одышки являются импульсы, поступающие от легких и (или) дыхательных путей по блуждающему нерву в ЦНС.
При всей схожести механизмов в различных клинических ситуациях, в которых развивается одышка, преобладает тот или иной. Вероятно, в некоторых ситуациях одышка является результатом раздражения рецепторов верхних дыхательных путей; при других обстоятельствах - раздражением рецепторов легких, дыхательных путей меньшего диаметра, дыхательных мышц или раздражением рецепторов нескольких из этих структур. В любом случае одышка характеризуется чрезмерной или патологической активацией дыхательного центра, расположенного в продолговатом мозге. К этой активации приводит восходящая импульсация, поступающая от различных структур через многочисленные пути, включая: 1) внутригрудные вагусные рецепторы; 2) афферентные соматические нервы, исходящие, в частности, от дыхательных мышц и грудной стенки, а также от других скелетных мышц и суставов; 3) хеморецепторы мозга, аортальные и каротидные тельца, другие отделы системы кровообращения; 4) высшие (корковые) центры и, возможно, 5) афферентные волокна диафрагмальных нервов. В целом имеется довольно сильная корреляция между тяжестью одышки и вызывающими ее нарушениями функции дыхания и кровообращения.
Дифференциальная диагностикаОбструктивное поражение дыхательных путей (также гл. 202, 208). Причина нарушения прохождения воздуха по дыхательным путям может локализоваться на любом уровне: от экстраторакальных крупных до мельчайших дыхательных путей, расположенных на периферии легких. Обструкция крупных внегрудных дыхательных путей может развиться остро, как, например, при аспирации пищи или какого-либо инородного тела, а также при ангионевротическом отеке голосовой щели. Косвенные признаки или утверждения свидетелей могут позволить врачу заподозрить аспирацию инородного тела, а указания на аллергию в анамнезе в сочетании с разбросанными по телу больного элементами сыпи в виде крапивницы подтверждают вероятность развития отека голосовой щели. Острые формы обструкции верхних дыхательных путей относятся к области неотложной медицины. Хронические формы обструкции, нарастающие постепенно, могут иметь место при опухолях или фиброзном стенозе вследствие трахеостомии или продленной интубации трахеи. Как при острой, так и при хронической обструкции дыхательных путей кардинальным симптомом является одышка, а характерными признаками - стридор и втяжение надключичных областей при вдохе.
Обструкция внутригрудных дыхательных путей может возникнуть остро и затем рецидивировать или медленно прогрессировать, обостряясь при респираторных инфекциях. Периодическая остро возникающая обструкция, сопровождающаяся свистящими хрипами, представляет собой типичную астму. Хронический кашель с выделением мокроты типичен для хронического бронхита и бронхоэктазов. При хроническом бронхите длительное выделение мокроты наиболее часто сочетается с генерализованными грубыми хрипами, при бронхоэктазах хрипы выслушиваются в каком-то ограниченном участке легких. Интеркуррентные инфекции приводят к усугублению кашля, увеличению количества выделяемой гнойной мокроты, усилению одышки. При этом больной может жаловаться на ночные пароксизмы одышки, сопровождающиеся свистящим дыханием. Кашель и отхаркивание мокроты облегчают состояние.
Многолетняя одышка при физическом напряжении, переходящая в одышку в покое, характерна для пациентов с обширной эмфиземой легких. Будучи паренхиматозным заболеванием по определению, эмфизема, как правило, сопровождается обструкцией дыхательных путей.
Диффузные паренхиматозные заболевания легких (также гл. 209). Эта категория включает целый ряд заболеваний от острой пневмонии до таких хронических поражений легких, как саркоидоз и различные формы пневмокониоза. Данные анамнеза, физикального обследования и изменения, выявленные рентгенологически, часто позволяют поставить диагноз. У таких больных часто отмечается тахипноэ, а уровни Рсоа и Ро, артериальной крови ниже нормальных величин. Физическая активность часто приводит к дальнейшему снижению Ро 2 . Легочные объемы уменьшены; легкие становятся более, жестки ми, чем в норме, т. е. теряют эластичность.
Окклюзирующие заболевания сосудов легких (также гл. 211). Повторные эпизоды одышки, возникающие в покое, часто встречаются при рецидивирующих эмболиях сосудов легких. Наличие такого источника эмболии, как флебит нижней конечности или тазовых сплетений, во многом помогает врачу заподозрить этот диагноз. При этом газовый состав артериальной крови практически всегда отклонен от нормы, в то время как легочные объемы, как правило, нормальны или лишь минимально изменены.
Заболевания грудной клетки или дыхательных мышц (также гл. 215). Физикальное обследование позволяет обнаружить такие нарушения, как тяжелый кифосколиоз, воронкообразная грудная клетка или спондилит. Хотя при каждой из этих деформаций грудной клетки можно наблюдать появление одышки, как правило, только тяжелый кифосколиоз приводит к нарушению вентиляции легких, настолько выраженной, что развивается хроническое легочное сердце и дыхательная недостаточность. Даже если при воронкообразной грудной клетке не нарушаются жизненная емкость и другие объемы легких, а также прохождение воздуха по дыхательным путям, тем не менее всегда имеются признаки сдавления сердца смещенной кзади грудиной, что препятствует нормальному диастолическому заполнению желудочков, особенно при физической нагрузке, предъявляющей повышенные требования к кровообращению. Следовательно, при этом заболевании одышка может иметь определенный кардиогенный компонент.
Как слабость, так и паралич дыхательной мускулатуры могут привести к дыхательной недостаточности и одышке (гл. 215), однако чаще всего признаки и симптомы неврологических или мышечных расстройств при этом в большей степени затрагивают другие системы организма.
Заболевания сердца. У пациентов с заболеванием сердца одышка при физическом напряжении наиболее часто является следствием повышенного давления в легочных капиллярах. Помимо таких редких заболеваний, как обструктивное поражение легочных вен (гл. 185), гипертензия в системе легочных капилляров возникает в ответ на повышение давления в левом предсердии, которая в свою очередь может быть результатом нарушения функции левого желудочка (гл. 181, 182), уменьшения податливости левого желудочка и митрального стеноза. Повышение гидростатического давления в сосудистом русле легких приводит к нарушению равновесия Старлинга (раздел «Отек легких»), в результате чего происходит транссудация жидкости в интерстициальное пространство, уменьшается податливость легочной ткани, активируются юкстакапиллярные рецепторы, расположенные в альвеолярном интерстициальном пространстве. При длительной легочной венозной гипертензии утолщается стенка сосудов легких, пролиферируют периваскулярные клетки и фиброзная ткань, вызывая дальнейшее уменьшение податливости легких. Накопление жидкости в интерстиции нарушает пространственные соотношения между сосудами и дыхательными путями. Сдавление мелких дыхательных путей сопровождается уменьшением их просвета, в результате чего повышается сопротивление дыхательных путей. Уменьшение податливости и повышение сопротивления дыхательных путей увеличивают работу дыхания. Уменьшение дыхательного объема и компенсаторное увеличение частоты дыхания до определенной степени уравновешивают эти изменения. При тяжелых заболеваниях сердца, при которых обычно происходит повышение как легочного, так и системного венозного давления, может развиться гидроторакс, усугубляющий нарушения функции легких и усиливающий одышку. У больных с сердечной недостаточностью, с выраженным уменьшением сердечного выброса одышка может быть также обусловлена утомлением дыхательной мускулатуры вследствие снижения ее перфузии. Этому также способствует метаболический ацидоз, являющийся характерным признаком тяжелой сердечной недостаточности. Наряду, с вышеуказанными факторами причиной одышки может быть тяжелая системная и церебральная аноксия, развивающаяся, например, при физической работе у пациентов с врожденными заболеваниями сердца и при наличии шунтов справа налево.
Поначалу одышка сердечного происхождения воспринимается больным, как чувство удушья, возникающее при повышении физической нагрузки, но затем, с течением времени, она прогрессирует, так что через несколько месяцев или лет чувство нехватки воздуха появляется уже в покое. В некоторых случаях первой жалобой пациента может быть непродуктивный кашель, возникающий в положении лежа, особенно в ночное время.
Ортoпноэ, т. е. одышка, развивающаяся в положении лежа, и пароксизмальная ночная одышка, т. е. птупы чувства нехватки воздуха, появляющиеся обычно ночью и приводящие к пробуждению больного, считаются характерными признаками далеко зашедших форм сердечной недостаточности, при которых повышено венозное и капиллярное давление в легких. Эти формы одышки подробно обсуждаются в гл. 182. Ортопноэ является результатом перераспределения гравитационных сил, когда больной занимает горизонтальное положение. Увеличение внутригрудного объема крови сопровождается повышением легочного венозного и капиллярного объема, что в свою очередь повышает объем закрытия (гл. 200) и уменьшает жизненную емкость легких. Дополнительным фактором, способствующим возникновению одышки в горизонтальном положении, является повышение уровня стояния диафрагмы, что приводит к уменьшению остаточного объема легких. Одновременное уменьшение остаточного объема и объема закрытия легких приводит к выраженному нарушению газообмена между альвеолами и капиллярами.
Пароксизмальная (ночная) одышка. Известное также под названием сердечная астма, это состояние характеризуется тяжелыми птупами удушья, возникающими, как правило, ночью и приводящими к пробуждению больного. Приступ пароксизмальной одышки Может быть спровоцирован любым фактором, усугубляющим уже имеющийся застой в легких. В ночное время общий объем крови чаще всего увеличивается за счет реабсорбции отеков, чему способствует горизонтальное положение тела. Происходящее перераспределение объема крови приводит к повышению внутригрудного объема крови, что и усугубляет застойные изменения в легких. Во сне человек может перенести достаточно массивное заполнение легких кровью. Пробуждение наступает только в том случае, когда развиваются истинный отек легких или бронхоспазм, вызывающие у больного чувство удушья и тяжелое хрипящее дыхание.
Дыхание Чейна- Стокса. гл. 182.
Диагноз. Диагноз сердечной одышки ставится при выявлении у пациента при сборе анамнеза и физикальном обследовании заболевания сердца. Так, у больного в анамнезе могут быть указания на перенесенный инфаркт миокарда, при аускультации слышны III и IV тоны сердца, возможны признаки увеличения левого желудочка, набухание яремных вен шеи, периферические отеки. Часто можно увидеть рентгенологические признаки сердечной недостаточности, интерстициального отека легких, перераспределения сосудистого унка легких, накопления жидкости в междолевых промежутках и плевральной полости. Нередко встречается кардиомегалия, хотя общие размеры сердца могут оставаться в норме, в частности у пациентов, у которых одышка является результатом острого инфаркта миокарда или митрального стеноза. Левое предсердие расширяется обычно в более поздние сроки заболевания. Электрокардиографические данные (гл. 178) не всегда бывают специфичными для того или иного заболевания сердца и поэтому не могут однозначно указывать на кардиальное происхождение одышки. В то же время у больного с сердечной одышкой электрокардиограмма редко остается нормальной.
Дифференциальный диагноз между сердечной и легочной одышкой. У боль шинства больных с одышкой имеются очевидные клинические признаки заболевания сердца или легких. Одышка при хроническом обструктивном поражении легких, как правило, прогрессирует более постепенно, чем при заболеваниях сердца. Исключением, конечно же, служат те случаи, когда обструктивное поражение легких осложняется инфекционным бронхитом, пневмонией, пневмотораксом или обострением астмы. Как и больные с кардиальной одышкой, больные с обструктивным поражением легких могут также просыпаться ночью с чувством нехватки воздуха, которое, однако, обычно вызвано накоплением мокроты. Больной испытывает облегчение после откашливаний.
Трудности при выяснении происхождения одышки могут еще больше возрастать при наличии у больного заболевания, поражающего как сердце, так и легкие. Больные с длительным анамнезом хронического бронхита или астмы, у которых развивается левожелудочковая недостаточность, нередко страдают от повторяющихся птупов бронхоспазмов и затруднения дыхания, осложняющихся эпизодами пароксизмальной ночной одышки и отека легких. Подобное состояние, а именно сердечная астма, обычно возникает у больных с явной клинической картиной заболевания сердца. Острый птуп сердечной астмы отличается от обострения бронхиальной астмы наличием обильного потоотделения, разнокалиберных пузырчатых хрипов в дыхательных путях и более частым развитием цианоза.
У больных с неясной этиологией одышки желательно выполнить исследование функции легких. В ряде случаев они помогают определить, чем вызвана. одышка: заболеванием сердца, легких, патологией грудной клетки или нервным возбуждением. В дополнение к обычным методам обследования кардиологических больных (гл. 176) определение фракции выброса в покое и во время физической нагрузки с помощью радиоизотопной вентрикулографии (гл. 179) позволяет провести дифференциальную диагностику одышки. Фракция левого желудочка снижена при левожелудочковой недостаточности, в то время как малые величины фракции выброса правого желудочка в покое и дальнейшее их снижение при физической нагрузке могут указывать на наличие тяжелого заболевания легких. Нормальные значения фракции выброса обоих желудочков как в покое, так и при физической нагрузке могут быть зарегистрированы в случае, если одышка является следствием беспокойства или симуляции. Внимательное наблюдение за пациентом, выполняющим тест на тредмиле, часто помогает разобраться в ситуации. В подобных обстоятельствах пациенты обычно жалуются на сильную нехватку воздуха, однако дыхание при этом не затруднено или абсолютно неритмично.
Невроз страха. Диагноз одышки при неврозе страха поставить бывает довольно трудно. Признаки и симптомы острой или хронической гипервентиляции не всегда позволяют провести грань между неврозом страха и другими заболеваниями, например рецидивирующей эмболией сосудов легких. Не менее сложная ситуация возникает, когда гипервентиляционный синдром сочетается с загрудинными болями и электрокардиографическими изменениями. Подобное сочетание обычно рассматривают как нейроциркуляторную астению (гл. 4). При этом загрудинные боли, как правило, острые, кратковременные, не имеют постоянной локализации, а электрокардиографические изменения возникают наиболее часто во время реполяризации желудочков. Тем не менее периодически может быть зарегистрирована и эктопическая активность желудочков сердца. Для того чтобы быть уверенным, что причиной одышки является действительно беспокойство, может потребоваться выполнение довольно многочисленных исследований функции легких и сердца. Заподозрить психогенную природу одышки позволяют такие характерные признаки, как частые глубокие вдохи, а также своеобразный неритмичный тип дыхания. Часто при этом дыхание нормализуется во сне.
Отек легких Кардиогенный отек легкихЧаще всего первичной причиной одышки, сочетающейся с застойной сердечной недостаточностью, является переполнение кровью сосудистой системы легких вследствие повышения легочного венозного давления. Легкие становятся менее эластичными, повышается сопротивление мелких дыхательных путей, отмечается также усиление притока лимфы, которое, видимо, направлено на поддержание на постоянном уровне внесосудистого объема жидкости. Эта ранняя стадия заболевания проявляется обычно умеренным тахипноэ, а при исследовании газового состава артериальной крови выявляется снижение как Ро 2 , так и Рсо 2 , что сочетается с повышением альвеолоартериальной разницы по кислороду. Тахипноэ, являющееся, вероятно, результатом стимуляции рецепторов легочной интерстициальной ткани, само по себе может усиливать лимфатический приток, так как при этом активируется пасывающая функция грудной клетки. Описанные изменения легко можно выявить при динамической аускультации и рентгенографии, что указывает на наличие застойной сердечной недостаточности. Если повышение внутосудистого давления достигает определенной величины и сохраняется достаточное время, то в результате, несмотря на активный отток лимфы, происходит накопление жидкости во внесосудистом пространстве. Именно в этот момент наступает ухудшение состояния больного: усиливается тахипноэ, прогрессирует нарушение газообмена, появляются такие рентгенологические признаки, как линии Керли и потеря четкости сосудистого унка. Уже на этой промежуточной стадии заболевания наблюдается увеличение расстояния между эндотелиальными клетками капилляров, что позволяет макромолекулам выходить в интерстициальное пространство. Вплоть до этой стадии отек легких является исключительно интерстициальным. Дальнейшее повышение внутосудистого давления приводит к разрыву плотных соединений между клетками, выстилающими альвеолы, вслед за этим развивается альвеолярный отек, характеризующийся заполнением альвеол жидкостью, содержащей эритроциты и макромолекулы. Если раньше рентгенологические признаки перераспределения легочного кровотока рассматривали как первые и слабые признаки интерстициального отека легких, то последние данные свидетельствуют о том, что эти признаки возникают уже после развития альвеолярного отека. При углублении разрыва альвеолярно-капиллярной мембраны жидкость затапливает альвеолы и дыхательные пути. С этого момента развивается яркая клиническая картина отека легких с двустронними влажными хрипами и хрипящим дыханием, диффузным затемнением легочных полей преимущественно в проксимальных областях ворот легких при рентгенографии грудной клетки. В типичных случаях больной беспокоен, отмечается обильное потоотделение, выделяется пенистая мокрота с прожилками крови. Усугубляется нарушение газообмена, нарастает гипоксия, а возможно, и гиперкапния. При отсутствии эффективного лечения (гл. 182) прогрессируют ацидемия, гипоксия, наступает остановка дыхания.
Описанные выше ранние следствия накопления жидкости в легких подчиняются закону Старлинга об обмене жидкости между капиллярами и интерстициальным пространством:
Накопление жидкости = К[(Рс-p if)- s ( p рl - p IF )]-Q,
где К - коэффициент проницаемости;
Рc -- среднее внутрикапиллярное давление;
p IF - онкотическое давление интерстициальной жидкости;
Р - среднее давление интерстициальной жидкости;
s- коэффициент отражения макромолекул;
p pl - онкотическое давление плазмы;
Q - величина лимфотока.
Силами, заставляющими жидкость покинуть сосуд, являются Рс и p IF . Как правило, они превышают силы, стремящиеся вернуть жидкость в сосудистое русло, - алгебраическую сумму p if и p pl . Приведенное выше уравнение подразумевает, что в случае изменения равновесия сил лимфоток увеличивается, что предотвращает накопление интерстициальной жидкости. Однако на поздних стадиях заболевания, когда разрываются соединения сначала между эндотелиальными, а затем и между альвеолярными клетками, проницаемость и рефлексивный коэффициент значительно меняются. Таким образом, на начальных этапах отек легких представляет собой гемодинамический процесс фильтрации и клиренса жидкости. При прогрессировании патологического состояния происходит структурная и функциональная поломка альвеолярно-капиллярной мембраны.
Некардиогенный отек легкихОтек легких вследствие нарушения равновесия сил, включенных в уравнение Старлинга, вызываемого причинами, первично не связанными с повышением давления в легочных капиллярах, может развиться в нескольких клинических ситуациях. Несмотря на то что снижение онкотического давления плазмы при таких гипоальбуминемических состояниях, как выраженная недостаточность, нефротический синдром, энтеропатия, сопровождающаяся потерей белка, может в целом привести к отеку легких, баланс сил обычно направлен в сторону резорбции жидкости. Поэтому даже при указанных выше гипоальбуминемических состояниях для развития интерстициального отека требуется определенное повышение капиллярного давления. В развитии одностороннего отека легких после быстрой эвакуации обширного пневмоторакса не последнюю роль играет формирование отрицательного давления в интерстициальном пространстве. В подобной ситуации признаки отека легкого могут быть выявлены только при рентгенографии. В последние годы было высказано предположение о том, что выраженное отрицательное внутриплевральное давление во время острого птупа тяжелой астмы может сочетаться с развитием интерстициального отека. Если бы это предположение могло быть подтверждено достоверными клиническими данными, то астма могла бы быть еще одним примером заболевания, приводящего к отеку легких вследствие повышения отрицательного давления в интерстициальном пространстве. К интерстициальному отеку может приводить нарушение лимфатического оттока, возникающее при соединительнотканных или воспалительных заболеваниях или карциноматозе, сопровождающемся воспалением лимфатических сосудов. В подобных случаях клинические и рентгенологические проявления отека легких преобладают над другими симптомами основного патологического процесса.
Существуют и другие заболевания, характеризующиеся повышением содержания жидкости в интерстициальном пространстве легких, к которому приводит не нарушение равновесия между внутосудистыми и интерстициальными силами или изменение лимфоциркуляции, а прежде всего повреждение альвеолярно-капиллярной мембраны. Экспериментальным прототипом подобных состояний служит отек легких, вызванный введением аллоксана. Любое повреждение этой мембраны, возникающее самостоятельно или под действием внешнего токсического агента, включая распространенный легочный инфекционный процесс, аспирацию, шок, в особенности вследствие грамотрицательной септицемии и геморрагического панкреатита или после проведения сердечно-легочного шунтирования, приводит к диффузному отеку легких, природа которого, очевидно, негемодинамическая. Эти состояния, которые могут приводить к формированию респираторного дистресс-синдрома у взрослых, обсуждаются в гл. 216.
Другие формы отека легких. Существует три варианта отека легких, которые не связаны непосредственно с повышением проницаемости, неадекватным лимфооттоком или дисбалансом сил в уравнении Старлинга. Другими словами, их механизм остается неясным. Передозировка наркотиков считается одним из факторов, предрасполагающих к отеку легких. Хотя наиболее частой причиной является незаконное парентеральное введение героина, отек легких нередко развивается и при передозировке таких разрешенных к парентеральному или пероральному приему препаратов, как морфина гидрохлорид, фенадон, декстропропоксифен. В связи с этим высказывавшаяся ранее мысль о том, что к подобному расстройству приводит введение в организм лишь неочищенных препаратов, не получила подтверждения. Имеющиеся данные позволяют предположить, что нарушение проницаемости альвеолярной и капиллярной мембран в большей степени является причиной развивающегося отека легких, чем повышение давления в легочных капиллярах.
Подъем на большую высоту в сочетании с интенсивной физической нагрузкой считается частой предпосылкой к развитию отека легких у здоровых, но не прошедших акклиматизацию лиц. Данные, полученные в последнее время, показывают, что у местных жителей, хорошо акклиматизировавшихся к высокогорью, также может развиться этот синдром при подъеме на высоту после даже относительно кратковременного пребывания на низко расположенной местности. Этот синдром наиболее часто встречается у лиц моложе 25 лет. Механизм высотного отека легких остается неясным, а результаты проведенных исследований противоречивыми. Некоторые исследователи в качестве первичного фактора рассматривают констрикцию легочных вен, другие-легочных артериол. Участие гипоксии в патогенезе отека подтверждается тем фактом, что состояние больного улучшается при ингаляции кислорода и (или) возвращении пострадавшего на более низкую высоту. Сама по себе гипоксия не изменяет проницаемости альвеолярно-капиллярной мембраны. Следовательно, причиной предартериолярного высотного отека легких может явиться сочетание повышения сердечного выброса и давления в легочной артерии, вызванного физической нагрузкой, с гипоксической констрикцией легочных артериол, которая наиболее выражена у молодых.
Нейрогенный отек легких может быть заподозрен у больных с заболеваниями ЦНС и без явных признаков предшествующей дисфункции левого желудочка. Хотя большинство экспериментальных моделей основывается на изменении активности симпатической нервной системы, механизм, при котором причиной отека легких могла бы быть эфферентная симпатическая активность, является лишь предметом теоретических предположений. Известно, что массивная адренергическая импульсация приводит к периферической вазоконстрикции с последующим подъемом артериального давления и накоплением крови в центральных отделах кровеносного русла. Кроме того, возможно, что при этом уменьшается также податливость левого желудочка. Оба эти фактора могут повысить давление в левом предсердии на величину, достаточную для того, чтобы вызвать гемодинамический отек легких. Последние экспериментальные исследования позволяют предположить, что стимуляция адренергических рецепторов непосредственным образом способствует повышению капиллярной проницаемости. Однако этот эффект менее значим в сравнении с нарушением равновесия сил Старлинга. Лечение отека легких гл. 182.



