Бронхит – это острый или хронический воспалительный процесс в бронхиальном дереве, который сопровождается общей интоксикацией организма продуктами жизнедеятельности вирусной или бактериальной флоры, являющейся основной причиной заболевания и симптомами поражения бронхолегочной системы.Заболевание проявляется общим недомоганием, слабостью, апатией, вялостью, снижением аппетита и тошнотой. Для поражения непосредственно бронхиального дерева характерны такие симптомы, как кашель, одышка, мокрота и хрипы.
Одышка – это чувство нехватки воздуха, которое развивается при бронхите вследствие невозможности сделать полноценный вдох или выдох.
Симптом сопровождается учащенным дыханием, изменением глубины вдоха и выдоха на более поверхностные, также при возникновении одышки наблюдаются хрипы. Хрипы могут быть сухими и влажными – это определяется при аускультации (выслушивании) легочных полей при помощи фонендоскопа.
Одышка сопровождает все виды бронхита (острый, хронический, обструктивный) и может развиваться как в покое, так и при средней физической нагрузке.
У детей данный симптом встречается чаще, нежели у взрослых, такое явление связано с анатомическим строением детской дыхательной системы (просвет бронхов намного уже и количество слизи больше, а при воспалительном процессе подслизистый слой отекает и это дополнительно ведет к сужению просвета бронхов среднего и мелкого калибра).
Одышка при бронхите может носить приступообразный характер, такое проявление симптома характерно при возникновении обструктивного бронхита. Приступ начинается с резкого учащения дыхания, а иногда с невозможности сделать вдох, затем возникают дистантные хрипы – шумы в легких, которые слышны на расстоянии комнаты. Приступ длится 3 – 7 минут и оканчивается выделением небольшого количества мокроты и нормализацией глубины дыхания, хрипы в легких при аускультации носят влажный характер.
Симптом развивается вследствие сужения просвета бронхов, к которому приводят:
- Отек слизистого и подслизистого слоя бронхиального дерева вследствие воспалительного процесса.
- Образование большого количества мокроты, которое практически закупоривает просвет бронхов мелкого калибра.
- Спазм гладкомышечных клеток, расположенных в стенке бронхов, который дополнительно приводит к уменьшению просвета. Данный механизм наиболее характерен для обструктивного бронхита и простого острого бронхита у детей.
Классификация одышки
В зависимости от того, затруднен вдох или выдох при диспноэ выделяют:
- Экспираторная одышка – пациенту легко вдохнуть и тяжело выдохнуть, от этого длина выдоха значительно удлинена и человек напрягает всю дополнительную дыхательную мускулатуру (диафрагму, межреберные мышцы и мышцы верхнего плечевого пояса), чтобы выдохнуть воздух из легких.
- Инспираторная одышка – возникает при вдохе. Вдох длинный, поверхностный и тяжелый, выдох – не затруднен и быстр.
- Смешанное диспноэ.
 Степени тяжести:
Степени тяжести:
- 0 степень – одышка начинается в случаях особо интенсивной физической нагрузки на организм.
- 1 степень – диспноэ появляется вследствие быстрой ходьбы или при подъеме на крутую гору или по лестнице через 5 минут после начала. Хрипы не появляются.
- 2 степень – одышка начинается при обычной ходьбе, тогда, когда в состоянии полного здоровья, данная физическая нагрузка подобных симптомов у этого человека не вызывала. Хрипы влажные в небольшом количестве.
- 3 степень – одышка заставляет пациента делать остановки при медленной ходьбе каждые 2 – 3 минуты или после прохождения расстояния менее, чем 100 м. Хрипы сухие над всеми легкими.
- 4 степень – симптом появляется при употреблении пищи, переодевании или при повороте в постели. Такие больные способны передвигаться только по комнате. Дистантные хрипы.
Как заподозрить одышку у ребенка:
Терапия одышки
Лечить одышку, появившуюся во время бронхита нужно комплексно с применением медикаментозных средств и методов народной медицины. После исчезновения симптомов интоксикации можно начать физиотерапевтическое лечение.
Медикаментозная терапия
- Бронхорасширяющие препараты.
Ипратропия бромид (Атровент, Иправент) обладают узконаправленным бронхолитическим эффектом, который реализуется через 10 – 20 минут после введения препарата внутрь. Ипратропия бромид блокирует М-холинорецепторы в гладкомышечном слое клеток, что приводит к расслаблению мышц. Назначается по 20 – 40 мкг (1 – 2 вдоха) 6 раз в сутки. Лечение осуществляется 5 – 7 дней.
Сальбутамол (Волмакс, Вентолин) — бронходилатирующее лекарственное средство короткого действия. После приема внутрь препарат начинает действовать незамедлительно, но полностью выводится из организма спустя несколько часов. Сальбутамол стимулирует бета2-адренорецепторы, находящиеся в стенке бронхов и тем самым способствует расслаблению мышечных волокон и соответственно увеличению просвета бронхиального дерева. Назначается в виде аэрозоля по 2 – 4 мг (1 – 2 вдоха) по требованию, но не более 6 раз в сутки. Лечить препаратом необходимо до 10 дней. Данный препарат также назначается как средство скорой медицинской помощи для того, чтобы снять приступ удушья и дистантные хрипы.
Формотерол (Форадил, Атимос) оказывают бронходилатирующий эффект также за счет стимуляции бета2-адренорецепторов, но обладают более продолжительным действием – около 12 часов, но относительно долго накапливаются в организме – около 2 часов, что исключает их использование в скорой помощи, а дает возможность использовать только в базовой терапии. Назначается в виде аэрозоля по 1 – 2 вдоха 2 раза в сутки (утром и вечером). Лечение проводится 7 – 10 дней, в случае наличия хронического бронхита может назначаться на пожизненный прием.
- Глюкокортикостероиды.
Флутиказон (Фликсотид, Небуфлюзон) – гормональный препарат в аэрозоле или небулах для использования посредством небулайзера, обладает выраженным противовоспалительным и противоотечным действием. В аэрозоле препарат назначается по 1 вдоху 2 раза в день. Лечение проводят до 10 дней. В небулах – по 1 небуле 2 раза в день, дышать через небулайзер не менее 10 – 15 минут. Лечение осуществляют до 7 – 10 дней. После использования препарата необходимо тщательно полоскать ротовую полость, так как данное действующее вещество провоцирует развитие кандидоза (грибкового поражения) слизистой оболочки ротовой полости.
Дексаметазон – гормональный препарат скорой помощи. Вводится внутривенно или внутримышечно по 4 мг – 1,0 мл (1 ампула) при развитии приступа удушья. Действовать начинает сразу же после введения внутрь, эффект непродолжительный. Диспноэ и сухие хрипы проходят через 2 – 3 минуты. Лечить таким препаратом запрещено, так как он переносится довольно тяжело, и требуются значительные дозы для поддержания максимальной (лечебной) концентрации в крови.
- Муколитические препараты.
Бромгексин (Бронхостоп, Солвин) обладает муколитическим и отхаркивающим действием. Препарат убирает чрезмерное скопление мокроты в бронхах и тем самым улучшает их проходимость. Назначается по 8 – 16 мг 3 – 4 раза в сутки. Лечение продолжается до 10 – 15 дней.
Ацетилцистеин (Флуимуцил, АЦЦ) обладает муколитическим действием за счет разжижения мокроты, что ведет к ее быстрому выведению из легких и уменьшает степень одышки. Назначается по 200 – 800 мг 1 – 4 раза в сутки. Лечение осуществляется до 10 дней. При возникновении изжоги или боли в эпигастральной области препарат следует заменить.
- Препараты, снимающие воспаление в бронхах.
Инспирон, Эреспал обладают выраженным противовоспалительным эффектом, который достигается в стенке бронха и способствует увеличению просвета и, соответственно, влияет на степень одышки в положительную сторону. Назначается по 1 таблетке 2 раза в день. Лечение препаратом осуществляется до 10 дней. Предупреждение – препарат может вызвать учащенное сердцебиение и назначается детям, которые достигли 12 лет.
Народная терапия

Физиотерапия
- массаж грудной клетки;
- электрофорез;
- плавание;
- прогревание груди;
- ингаляции.
Видео: В халате врача. Кашель и одышка
Одышка при бронхите относится к симптоматике воспалительных процессов, которые протекают в легких и бронхах, вследствие чего пациенту не хватает кислорода.
Она может проявляться при малейших физических нагрузках, в моменты обострения заболевания при хроническом и обструктивном бронхите.
При хронической форме заболевания, одышка присутствует постоянно, имеет тенденцию к усилению и прогрессированию.
Лечение ориентировано на устранение приступов удушья, облегчения дыхания путем применения комплексной терапии – медикаментозные препараты, ингаляции с лекарственными травами.
Виды одышки
Одышка имеет свои особенности – учащенное дыхание, вдохи и выдохи воздуха меняют свою глубину. Помимо этого подвержено преобразованию и соотношение длительности вдохов и выдохов.
В современной медицине различается 3 основные разновидности одышки:
- Экспираторная – удлиняются только вдохи.
- Инспираторная – затруднены только вдохи воздуха.
- Смешанная – у пациента проблемы с вдохами и выдохами воздуха, вследствие чего, его дыхание существенно затрудняется.
При такой болезни как бронхит, одышка появляется, потому, что пути дыхания сужаются. При хроническом течении болезни дыхание усложняется не только в моменты обострения недуга, но и в моменты ослабления.
При хроническом бронхите обычно одышка смешанная. При обструктивном течении заболевания при вдохах возникает боль в грудной клетке.
Одышка в наиболее частых случаях выявляется при более тяжелом протекании болезни. При остром бронхите она возникает довольно-таки редко.
Как правило, ее появление свидетельствует о том, что развиваются осложнения (плеврит, пневмония). Помимо этого, появление одышки может говорить о том, что происходит переход в хроническую форму.
При хроническом протекании заболевания одышка появляется у большей части пациентов. Она может возникать как эпизодически, так и присутствовать постоянно.
В некоторых ситуациях пациенты ощущают умеренные болезненные ощущения в области груди (почувствовать можно при глубоких вдохах воздуха).
Чем чаще происходит обострение недуга, тем чаще у пациента возникает нехватка воздуха. С течение болезни могут возникнуть приступы удушья, нарушается полноценное дыхание.
При просвет бронхов перекрывается вязким секретом (мокротой). У больного можно выявить симптомы стеноза и повреждения бронхиального древа. Именно такие симптомы вызывают тяжелую одышку.
Помимо этого, осуществляется сужение путей дыхания, возникает отечность стенок бронхов. Все это происходит под воздействием спазмов мышечного слоя и образовавшейся воспалительной реакции.
Выдохи становятся более продолжительными, и, они приобретают свистящий звук. Хрипы пациента можно услышать даже на немалом расстоянии.
Как правило, одышка появляется в утреннее время, и имеет тенденцию к уменьшению после приступов кашля, с которым вышло какое-то количество мокроты.
Чем сильнее распространяется воспалительный процесс по организму больного, тем сильнее будет прогрессировать одышка.
Опасные признаки одышки
Существует такие симптомы, характеризующие одышку, при которых незамедлительно необходима экстренная помощь:
- Резкое возникновение одышки, быстро нарастает и прогрессирует, пациент жалуется на резкие боли в грудине.
- Приступы удушья становятся все более частыми и длительными.
С такой симптоматикой, пациенту нужно только стационарное лечение. Если у больного проявились такие признаки, необходимо как можно скорее обратиться к доктору. Чем скорее начать лечить, тем больше допустимость избегания пагубных последствий.
Приступы удушья опасны тем, что вследствие них возникает нехватка воздуха, поэтому пациенту незамедлительно требуется медикаментозная терапия.
Первая помощь
Что делать если у больного не прекращается одышка? Необходимо действовать незамедлительно, чтобы предотвратить приступы удушья. Итак, после того как у пациента обнаружена сильная одышка, нужно:
- Вызвать экстренную медицинскую помощь.
- Если приступы аллергической природы, нужно исключить аллерген.
- Если больной лежит, усадить его, под спину подложить подушку.
- После расстегнуть одежду, затрудняющую приток воздуха.
- Проветрить комнату, больному нужен свежий воздух.
- Обратить внимание на частоту вдохов и выдохов, а также, на их длительность.
- Если больной пользуется ингалятором, который рекомендовал доктор, необходимо его использовать.
После того как доктор приехал, ему нужно сообщить вероятные причины приступа, какая длительность одышки, описать дополнительную симптоматику (меняется цвет кожного покрова, боль в грудине и прочее). Озвучить меры, которые принимались в отношении пациента, и после рассказать про лекарство, принимаемое больным.
Если удушье длилось до приезда скорой помощи, то потенциальные действия медицинских работников такие:
- Кислородная терапия. Для этого докторами используется воздушная смесь, содержащая кислород.
- Если бронхиальные спазмы, то скорое лечение состоит в использовании ингаляции Фенотеролом, который помогает снять приступ. В некоторых ситуациях, врачи могут использовать небулайзер с лекарственным веществом.
- Если случай тяжелый, и указанные меры не приносят больному облегчения, внутривенно вводится Преднизолон около 100 мг.
- Если удушье протекает с болевым синдромом в грудине, дальнейшее лечение осуществляется в стационарных условиях и больного госпитализируют. Чтобы установить верный диагноз, и прописать последующее лечение.
Лечение
Лечение заболевание осуществляется комплексными методами, и включает в себя такие мероприятия, которые направлены на борьбу с причинами болезни и на устранение симптоматики, которая сопровождает воспалительный процесс в бронхах.
Лечение также включает в себя отказ от курения, исключение контактов с установленными аллергенами.
Если бронхит имеет бактериальную природу, лечение проводится с антибиотиками. Чтобы улучшить отделение бронхиального секрета, используются медикаментозные средства:
- Рефлекторного действия, как Мукалтин. Они направлены на стимулирование выделения бронхиального секрета, способствуют разжижению мокроты, усиливают спазмы мускулатуры бронхов и усиливают активность эпителия в путях дыхания.
- Муколитики воздействуют на химические особенности секрета, и делают его более жидким. Лечение назначается Амброксолом и Ацетилцистеином.
- Регидрататоры мокроты, к которым относится минеральная вода. Своим действием они увеличивают содержание воды в бронхиальном секрете, что помогает ее более легком отхождению.
Если есть обструкции путей дыхания, лечить помогают бронхорасширяющие препараты:
- β-адреномиметики – Саламол, Арубендол, Партусистен.
- Метилксантины – Дурофилин, Теобиолонг.
- М-холинолитики – Арутропид, Иправент.
Нетрадиционная медицина
С помощью народной медицины можно облегчить приступы удушья и сделать их менее выраженными. При использовании рецептов природной медицины, пагубное влияние на другие внутренние органы сводится к нулю. Итак, рецепты народной медицины, помогающие лечить удушье:
- Понадобится 8 грамм цветков боярышника, которые необходимо заварить в 200 мл крутого кипятка. Поставить все на водяную баню, продержать не менее 20 минут, после оставить под крышкой на час. Лечить больного таким отваром необходимо в течение 10 дней. Принимать 3 раза в день по 50 мл настоя.
- Взять 20 грамм мелиссы и всыпать в 800 мл горячей воды, после закупорить крышкой и дать настояться 3 часа. Перед едой пить по 50 мл в течение 5 раз в день. Чтобы эффективность лечения повысилась, в настой можно добавлять мед.
- 150 грамм овсянки залить горячим молоком, после отправить на два часа в духовку. Есть в день по 200 грамм каши перед сном.
Стоит помнить, что одышка является серьезным симптомом, который может привести к дыхательной недостаточности. Только оперативное лечение поможет исключить серьезные осложнения и повысит шансы на успешное излечение.
Одышка при бронхите возникает у пациента на фоне острого или хронического ощущения недостатка воздуха. Больные начинают жаловаться на затрудненное дыхание, которое сопровождается значительной частотой вдохов и выдохов. Также пациенты говорят, что им становится довольно тяжело дышать.
Одышка имеет и другое название - диспноэ. Отметим, что одышка является симптомом не только бронхита, но и множества других заболеваний (например, болезнях дыхательной системы). Одышка при бронхите характеризуется тем, что дыхание заметно учащается, вдохи и выдохи меняют свою глубину. Также изменяется и соотношение продолжительности вдохов к выдохам.
В настоящее время врачи различают три основные разновидности диспноэ, а именно:
- экспираторную - у пациента значительно удлинены выдохи, он часто жалуется именно на затруднительные выдохи;
- инспираторную - при этой разновидности, у больного вызывают затруднения исключительно вдохи;
- смешанную - больной сталкивается с проблематичными вдохами и выдохами, следовательно, его дыхание существенно затрудняется.
То есть, разделение на виды происходит в зависимости от того, какая именно проблемная фаза дыхания наблюдается у больного в данный момент.
При таком заболевание как бронхит, развития одышки происходит из-за сужения дыхательных путей.
Дыхание при хроническом протекании заболевания бывает усложнено, как в период обострения болезни, так и в течении ремиссионной стадии. Хронический бронхит характерен именно смешанной разновидностью диспноэ. А вот острый бронхит имеет такие основные признаки одышки, как скопление мокроты именно в дыхательных путях, бронхиальные спазмы, . При остром протекании болезни, поверхностное дыхание может быть вызвано болезненными ощущениями в груди (при вдохах).
Особенности диспноэ от вида бронхита
Разные формы заболевания проходят с различной симптоматикой. Одышка чаще всего появляется при более тяжелом развитии болезни.
Острый бронхит
Диспноэ довольно редко появляется при простом остром течении болезни. Возникновение одышки обычно указывает на вероятность развития осложнений (например, образования плеврита или воспаления легких). Также это может говорить и о перерастании болезненного процесса в хроническую стадию. А вот у маленького ребенка диспноэ появляется довольно быстро. Стоит малышу лишь , как ему уже становится тяжело дышать.
Хроническая форма заболевания
 При хроническом протекании болезни, большинство пациентов подвержены одышке. Диспноэ может проявляться как временно, так и постоянно. Иногда больные ощущают присутствие умеренных болезненных проявлений в области груди (это чувствуется только при глубоком дыхании). Чем чаще случались обострения болезни, тем чаще пациенту сложнее дышать.
При хроническом протекании болезни, большинство пациентов подвержены одышке. Диспноэ может проявляться как временно, так и постоянно. Иногда больные ощущают присутствие умеренных болезненных проявлений в области груди (это чувствуется только при глубоком дыхании). Чем чаще случались обострения болезни, тем чаще пациенту сложнее дышать.
Время от времени у больного могут образовываться приступы удушья. После стадии обострения болезни, вероятно нарушение полноценного дыхания.
Обструктивный бронхит
При обструктивной форме заболевания просвет бронхов начинает закупориваться вязковатым веществом (мокротой). У пациента появляются признаки стеноза и деформации бронхиального дерева. Именно это вызывает тяжелую одышку у больных . Кроме того происходит сужение дыхательных путей, а бронхиальные стенки начинают отекать. Это происходит под воздействием спазмов мышечного слоя и образовавшейся воспалительной реакции. Выдохи становятся более удлиненными, и сопровождаются характерными свистящими звуками. Бронхиальные хрипы больного можно расслышать даже на небольшом расстоянии.
Диспноэ проявляется более явно в утренние периоды суток, и значительно уменьшается после кашля, который сопровождается выходом мокроты. Чем шире распространение патологического процесса у больного, тем сильнее может прогрессировать одышка. При обструктивной форме болезни у ребенка, диспноэ начинает развиваться достаточно быстро и часто носит экспираторный характер.
Аллергический вид заболевания
Возникновение диспноэ активизируется после контакта больного с провоцирующим болезнь аллергеном. Приступы бывают разных форм тяжести, начиная от совсем слабой одышки и до удушья. Чтобы лечение было результативным, необходимо устранить воздействие аллергена.
Бронхит с астматическим компонентом
При диагностировании у больного этой разновидности заболевания, нужно быть сразу готовым к появлению диспноэ. Ведь основным механизмом его развития является бронхиальный спазм. Бронхиальный просвет значительно уменьшается, что ведет к затрудненным выдохам, следовательно, это может перерасти в приступы удушья. Усиление диспноэ, особенно у ребенка, чревато перерастанием болезни в бронхиальную астму. Именно поэтому так необходимо своевременное лечение.
Особенности проявления у детей
Бронхиальная одышка развивается значительно быстрее у ребенка, чем у взрослого человека.
Причина заключается в более узком просвете бронхов у ребенка. Поэтому, даже минимальное количество мокроты, может вызвать у ребенка проблемы с дыханием. Большая вероятность появления одышки у ребенка, при наличии у него бронхиальной обструкции или бронхиальных спазмов. Также отметим, что чем меньше возрастная группа ребенка, тем более опасна для него одышка. Так как не примененное вовремя лечение, приводит к очень тяжелым осложнениям.
Опасные признаки
Существует несколько опасных признаков одышки, на которые следует обратить особое внимание, так как при них нужна уже экстренная помощь:
- диспноэ возникло довольно резко, имеет быстро нарастающий темп, больной жалуется на болезненные ощущения в области груди;
- приступы становятся все более частыми и продолжительными;
- характер, у пациента возникает удушье.
Внезапная и тяжелая одышка чаще всего указывает на развитие осложнений таких заболеваний, как например, плеврит.
Диспноэ могут сопровождать боли в районе груди. Больным с такими симптомами необходимо исключительно стационарное лечение. Что делать, если приступы одышки у пациента участились или стали более продолжительными? Вам необходимо срочно обратиться к врачу. Чем быстрее специалист назначит лечение, тем больше вероятность избежать негативных последствий. Удушье опасно возникновением кислородного голодания, поэтому больному нужно обязательное медикаментозное лечение. После первых признаков проявления одышки у ребенка нужно сразу вызывать доктора.
Первоначальная помощь
Что делать, если у больного (особенно ребенка) развился острый приступ одышки? Нужно действовать достаточно быстро, чтобы избежать удушья. Запомните, что проведенное вовремя лечение убережет вас от различных осложнений. Итак, после обнаружения приступа, ваши действия должны быть следующими:
- наберите номер телефона скорой помощи, и вызовите врача на дом;
- при аллергическом характере приступа, постарайтесь быстро устранить аллерген;
- усадите пациента или создайте более возвышенное положение, если пациент лежит, сделать это можно с помощью обычных подушек или скрученного одеяла;
- расстегните больному одежду, которая ограничивает его дыхательные возможности;
- пациенту необходим свежий воздух – откройте окно в комнате;
- внимательно следите за частотой и продолжительностью вдохов и выдохов;
- если у пациента уже есть ингалятор (назначенный врачом) – примените его.
 После того, как врач скорой помощи приехал, вы должны сразу сообщить ему следующие данные:
После того, как врач скорой помощи приехал, вы должны сразу сообщить ему следующие данные:
- вероятная причина приступа;
- продолжительность диспноэ;
- сопутствующие симптомы: изменение цвета кожи, болезненные ощущения в области грудной клетки, потеря сознания и другие;
- частота вдохов и выдохов;
- меры, которые были предприняты вами самостоятельно;
- лекарственные препараты, которые в последнее время принимал больной.
Действия врачей скорой помощи
Если приступ продолжался до момента приезда врачей скорой помощи, то их вероятные действия будут заключаться в следующем:
- проведение кислородной терапии - для этого врачи используют воздушную смесь, которая содержит кислород (от сорока до шестидесяти процентов);
- при бронхиальных спазмах экстренное лечение заключается в применении ингаляции фенотеролом, также доктора используют небулайзер и иногда приходится повторять процедуру еще раз, делают это с перерывом в несколько минут;
- в особо сложных случаях, врачи внутривенно вводят преднизолон, обычная доза составляет примерно 100 мг;
- если одышка сопровождается болями в груди, больного госпитализируют, это необходимо сделать для определения точного диагноза, в этом случае, лечение пациента проводится в больничных условиях.
Излечение остаточных проявлений
Что нужно делать, если одышка сохранилась, а основная симптоматика бронхита почти прошла? Диспноэ иногда влияет на усугубление болезненных ощущений в груди при дыхании. Это часто вызвано восстановительным процессом в бронхах, после перенесенного заболевания. Восстановительный процесс может занимать довольно продолжительный период времени. Чтобы лечение больного протекало намного эффективнее и быстрее выполняйте следующие несложные рекомендации:
- пациент должен заниматься посильными физическими упражнениями, только следите за тем, чтобы физическая активность не приводила к затруднению дыхания;
- курение пациенту строго противопоказано;
- больной должен соблюдать полноценный пищевой рацион;
- массаж;
- физиотерапевтические мероприятия.
Основной целью лечебных процедур служит улучшение кровообращения в бронхах, и выведение мокроты из организма пациента. Запомните, что лечебный процесс должен проходить исключительно по назначению врача, а также под его непосредственным контролем.
При бронхите одышка – явный клинический признак болезни . Симптом недостатка кислорода встречается у взрослых и детей. Известны случаи, когда затруднение дыхания во время бронхита возникало даже у грудничков. Во многих случаях, пока проходит лечение бронхита, одышку можно облегчить ингаляциями. Но бывают экстренные случаи, когда врачебная помощь нужна незамедлительно.
Причины
– один из характерных признаков бронхита. Он развивается по типу воспалительного процесса и сопровождается нехваткой дыхания. Появление одышки в начальных стадиях болезни не всегда заметно. Усиливаясь, неполадки с дыханием становятся сигналом для обращения к лечащему врачу. Если вовремя не начать лечение, недуг может привести к полному прекращению дыхания.Местами локализации одышки являются бронхи, альвеолы и альвеолярные ходы. Основная этиологическая причина – болезни этих органов воспалительного и не воспалительного характера. Во время одышки бронхи сужаются, вследствие чего кислород не поступает в необходимом количестве.
Другие причины возникновения заболевания:
- спазмолитическое состояние гладких мышц бронхов;
- отёк слизистого и подслизистого слоёв бронхиального дерева;
- мокрота, которая скапливается в бронхах и закупоривает альвеолярные ходы, препятствуя поступлению кислорода в легкие.
Симптомы одышки при различных формах бронхита
Бронхит, в зависимости от клинических признаков, бывает:- хронический;
- острый;
- диффузный;
- аллергический;
- астматический.
При хроническом бронхите нехватка воздуха проявляется часто. Возникает не сразу в начале заболевания, а через какое-то время. Несвоевременное лечение приводит к обострению болезни и возникновению удушья.
Самый опасный вид одышки возникает во время диффузного бронхита . Присутствие мокроты в бронхах вызывает тяжелеющую форму затруднения дыхания. Усиливается нехватка воздуха утром и проходит после кашля. Одышка может развиваться по мере распространения воспалительного процесса на отдельных частях лёгких и альвеол.
: приступы одышки нарастают от лёгкого недостатка кислорода до полного удушья.

Во время астматического бронхита происходит спазм бронхов, возникает затруднение при выдыхании воздуха. Позже это может перерасти в удушье.
Неожиданное появление одышки может сигнализировать о воспалительном процессе или осложнении. Внезапное затруднение дыхания свидетельствует о развитии осложнения после перенесённого бронхита. Боли в груди, удлинение приступов нехватки дыхания – при таких признаках нужно срочно вызвать врача и пройти лечение в условиях стационара. Возникновение кислородного голодания может привести к полному прекращению дыхания и летальному исходу.
Одышка при бронхите у ребёнка: первая помощь
Возникновение бронхита у ребёнка носит опасный характер. Одышка, которая сопровождает его, может привести к удушью. Просвет бронхов сужается, кислороду сложно попасть в лёгкие, и ребёнок задыхается.Еще один фактор опасности – скорое развитие недуга. Недостаток кислорода усиливается гораздо быстрее в детском возрасте, чем во взрослом. Быстрая помощь ребёнку в результате нехватки дыхания становится первостепенной задачей родителей.
Самым опасным видом одышки для ребёнка является затруднение дыхания при диффузном бронхите . Чем младше ребёнок, тем опаснее приступы для него, есть риск возникновения осложнений.
Не менее опасно протекает одышка при бронхите у грудничков. Возникает обычно при диффузной форме. Такое заболевание занимает второе место по распространенности среди всех болезней дыхательной системы.

Груднички в основном болеют бронхитом с первого года жизни, одышка у них проявляется ярко. Отклонение от лечения может привести к развитию астмы на основе недостатка кислорода.
Причины одышки совершенно разные. Сюда относятся грипп, ангина, бактериальные инфекции. Вызвать диффузный бронхит может попадание в дыхательные пути ребёнка мелких предметов.
Возникновение одышки у ребёнка требует незамедлительной помощи:
- самым первым действием должен быть вызов скорой помощи;
- ребёнка надо положить или усадить;
- расстегнуть одежду и освободить шею малыша от воротника;
- открыть окна, двери для попадания свежего воздуха;
- применить ингалятор.
- Появление внезапной одышки и нарастание всё с большей силой.
- Учащение приступов нехватки кислорода.
- Появление удушья.
Лечение: медикаментозные средства, физиотерапия и народная медицина
Одышка при бронхите – один из симптомов. Поэтому излечение трудностей с дыханием сводится к избавлению от основной болезни. При бронхите применяют медикаменты, аэрозоли, ингаляторы и народные методы лечения.Диффузный бронхит (обструктивный)
Такой вид заболевания лечится не только препаратами, но и изменением рациона питания. Среди большого числа медикаментов применяют препараты, устраняющие спазм бронхов : Сальбутомол и другие.Средства, расслабляющие гладкую мускулатуру бронхов : Папаверин, Но-шпа.
Отхаркивающие средства : Лазолван, Эвкабал, Ацетилцестиин.
Антибиотики: Макропен, Цефазолин.
Массаж и . Ингаляционную терапию применяют в тяжёлых случаях, для этого используют препараты, устраняющие причины бронхита и одышки. Массаж применяют для удаления мокроты, облегчения дыхания, снятия спазма с бронхов. Массажируя, захватывают грудную клетку, спину и холку.
Из видео вы узнаете, при каких симптомах следует делать массаж детям, как правильно выполнять лечебный массаж при бронхите у ребенка, а также что нужно делать для облегчения дыхания и отхождения мокроты, как массировать малыша в домашних условиях с помощью банок.
Известны случаи применения препаратов, разжижающих мокроту. Такие медикаменты выполняют дренажную функцию, бывают прямого и непрямого действия. Чаще всего применяют средства растительного сырья: корень солодки, корень алтея, чабрец, термопсис.
Маленькие дети не умеют сами удалять слизь, поэтому для них созданы сосудосуживающие медикаменты или особенные баночки – аспираторы. Бывают случаи, когда у малыша поднимается температура. В этом случае необходимо обильное питьё: фруктовые и овощные соки.
Хронический бронхит
Лечение имеет сходство с диффузным. Применяют препараты широкого спектра действия. Полностью избавиться от такого недуга не всегда удаётся, но можно стабилизировать состояние и остановить прогрессирование. Для лечения хронического бронхита применяют:- Антибактериальные средства: Аументин, Амоксиклав, Макропен.
- Отхаркивающие средства: АЦЦ, Лазолван, Флавомед, Бромгексин.
- Бронхолитики, противовоспалительные и антигистаминные средства: Эуфелин, Ипратропия бромид, Сальбутомол, Флутиказон, Сембикорт.
- Ингаляции: Диоксидин, Лазолван, Беротек.
- Физиотерапию.
Тепловые процедуры включают лечение грязью, парафином, озокеритом. Электрические импульсы применяют для расширения просветов бронхов и расслабления гладкой мускулатуры. В основе метода заложено действие электрических сигналов.
Для лечения бронхита применяют разные препараты. Средства могут обладать быстрым и длительным действием. Например, АЦЦ Лонг, Амбробене и Халиксол.

АЦЦ Лонг – распространённое средство от бронхита, применяется взрослыми и детьми, которые страдают одышкой. Препарат разжижает мокроту, удаляет её и способствует расширению просвета альвеол.
Амбробене – препарат, применяемый для лечения бронхита и одышки, так же, как и АЦЦ, способствует удалению мокроты и предотвращает нехватку дыхания.
Халиксол – применяется для лечения бронхита, одышки, удаления мокроты. Препарат начинает своё действие сразу, эффективность падает через сутки.
Препараты быстрого действия – это Амброксол, Лазолван и Халиксол. Эффект наступает сразу после приёма медикамента, и действие продолжается сутки.
Бронхит лечат не только медикаментами, но и народными средствами , травяными настоями, сборами или таблетками на травах. Прибегают к изготовлению средств от бронхита на дому: сироп подорожника, настой чеснока на молоке и т.д.
Одышка после бронхита
После лечения бронхита приступы нехватки воздуха могут сохраняться некоторое время. Причинами этого могут быть восстановительные процессы в лёгких и бронхах, которые идут медленно, а также боль в груди во время дыхания.
Лечение должно быть осторожным, оно проводится под контролем докторов, так как одышка может означать не только выздоровление и восстановление работы бронхов, но и осложнения после болезни. В качестве терапии применяют дренажный массаж, процедуры физиотерапии, ионизацию воздуха.
Своевременное выявление и лечение одышки, возникающей во время бронхита, позволит сохранить здоровье Вам и Вашим близким! Будьте здоровы!
При бронхите тяжело дышать, сдавливание в грудное клетке, частый кашель, затрудненное дыхание – все это является симптомом одышки. Такая симптоматика говорит о множестве патологий начиная с сердечно-сосудистой системы, заканчивая проблемами с органами дыхания.
Все может сопровождать такой опасный симптом, мешающий больному нормально жить. Что делать в таком случае? Как облегчить больному его состояние? Чем лечить и как оказывать первую помощь в экстренных случаях?
Механизм развития
Одышка или диспноэ – это яркий симптом, отображающий проблемы с той или иной системой, в нашем случае при воспалительном процессе в бронхах. Проявляется очень просто, больной испытывает зажатие или боли в грудине, кашель, ощущается острая нехватка воздуха.
Такие показатели состояния могут резко перейти в приступ удушья, поэтому следует очень внимательно наблюдать за такими пациентами и вовремя оказать необходимую помощь. Если вы заметили у больного учащенное дыхание, а также нарушения при вдохе или выдохе, появились свистящие хрипы – бейте тревогу, такое состояние может плохо закончиться, особенно без проведения необходимого лечения.
Причины такого процесса следующие:
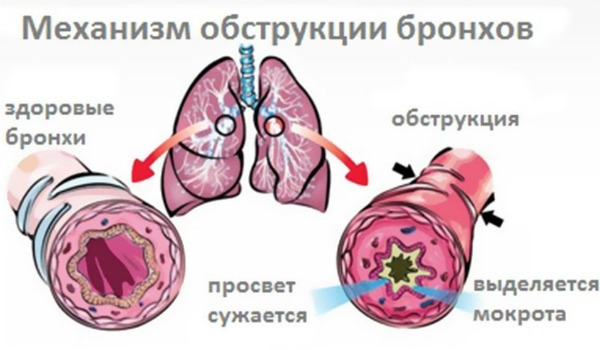
- При остром воспалении бронхов и их отеке, просвет уменьшается и, как следствие, может наступить диспноэ.
- Закупорка просвета слизью или мокротой.
- Мышечные клетки могут зажаться, из-за чего просвет также уменьшается.
При бронхите важно бороться с накопившейся в просветах мокротой и смягчать мышечные спазмы, подбор комплексного лечения не позволит развиться одышке.
Разновидности утрудненного дыхания
Существует четыре основных вида бронхита, симптомы, которых редко бывают одинаковыми. Так и диспноэ возникает не во всех случаях, чаще всего при тяжелых хронических формах.
Давайте рассмотрим характерные черты утрудненного дыхания при каждом виде бронхита:
- Острый – в таком случае проблемы с дыханием не возникают, а если одышка все-таки имеет место для развития, следует пересмотреть терапию. Это, скорее всего, говорит о переходе болезни в хроническое течение.
- Хронический – в таком периоде проблем с дыханием не обойтись, чем чаще повторяются рецидивы, тем тяжелее течение одышки. Больной может испытывать боли в грудине, при неправильном лечении будут развиваться приступы удушья.
- Аллергический – проблема с затрудненным дыханием возникает при контакте с аллергеном. По степени тяжести, могут быть как легкими, так и с развитием удушья. Все зависит, как долго больной контактирует с веществом, вызывающим аллергическую реакцию.
- Обструктивный – для данного вида бронхита диспноэ является характерным симптомом, который развивается из-за сужения и деформации бронхиального дерева скоплением вязкой мокроты и слизи. Из-за такого изменения воздухоносные пути также сужаются, не позволяя нормально сделать вдох. Лечение обструктивного воспаления должно быть незамедлительным, уклон делается на выведение из бронхов лишнего патологического материала. У детей такой процесс стремительно прогрессирует, поэтому родителям необходимо знать оказание первой помощи или что делать при одышке у детей.
Каждый вид имеет не только свои особенности в течение болезни, но и в подходе подбора лечения или оказания помощи. Бронхит может оказаться опасным заболеванием, ведь у каждого человека организм особенный, индивидуальный, и никто не знает, чем обернется не вовремя подобранное или неправильное лечение.
В таких случаях самолечение должно исключаться, чтобы не ухудшить свое состояние, ведь болезнь быстро прогрессирует.
Первая помощь деткам
Если ребенок резко почувствовал слабость, стал бледным, вялым, с учащенным дыханием и хрипами в грудной клетке, сразу можно заподозрить развитие одышки. Почему это происходит?

С детьми всегда надо быть предельно осторожными и внимательными, особенно, когда дело касается отдышки
Проблемы с дыханием во время бронхита связаны с закупоркой мелких бронхов слизью и мокротой. Деткам вообще сложно переносить такие приступы, они могут начать паниковать, что только усугубит состояние. Поэтому первая помощь особенно необходима, жизненно важно знать, что предпринять в такой ситуации.
Как только вы заметили у малыша симптомы нехватки кислорода, вызовите врача, а до этого стоит провести ряд таких мероприятий:
- Крошку стоит посадить на кровать, без подушки сидеть нежелательно, поэтому нужно подложить ее под спину или использовать скрученное в несколько раз одеяло.
- Необходимо отвлечь ребенка, иначе паника сделает только хуже.
- Снять все вещи мешающие свободно дышать.
- Открыть форточки, окна или двери на балкон, чтобы обеспечить приток свежего кислорода, только не допустите переохлаждения.
- По возможности увлажнить воздух, если у вас нет специального увлажнителя, смочите полотенца и развесьте по дверям и мебели, можете включить чайник.
- Можно применить ингаляции увлажненным кислородом, что значительно облегчит состояние ребенка.
Помните: больного нельзя полошить, показывать свой страх, ведь это заставляет сердце биться сильнее и, как следствие, приведет к усиленной нехватке воздуха – гипоксии.
Чтобы предотвратить развитие приступа, врачи назначают препараты, такие как Сальбутамол, Беротек, помогающие снять приступ. Эффективным считается проведение ингаляций с небулайзером, дышать следует до тех пор, пока дыхание не нормализуется или не приедет скорая помощь.
Оказание помощи взрослым
У взрослых проблемы с развитием приступа возникают только в случае хронического обструктивного бронхита. Так как спазм бронхов может перекрыть прохождение кислорода, помощь в таком случае крайне необходима.
Итак, при первых симптомах одышки необходимо:
- В первую очередь вызвать карету скорой помощи.
- Если больной, лежа на кровати, сильно кашляет и не может сделать вдох, поднимите его, а под спину подложите подушку.
- Освободите от лишних вещей, мешающих свободно дышать.
- Проветрите помещение, чтобы увеличилось количество кислорода.
- Следует внимательно следить за темпами вдохов и выдохов.
- Если у больного есть в наличии ингалятор, назначенный врачом ранее, его следует незамедлительно применить.
Как только прибудет врач, ему следует сообщить возможные причины приступа, длительность одышки, рассказать все меры, которые вы использовали, чтобы помочь пострадавшему.
Медикаментозная терапия

Проводить лечение и профилактику приступов можно как в домашних условиях, так и в стационаре. Однако подбор терапии осуществляется лечащим врачом и позволительно применять его дома, но если состояние тяжелое — лучше остаться под строгим присмотром врачей. Лекарства и методы должны быть направлены на устранение причины и облегчения симптоматики.
В редких случаях возбудителем может быть бактерии, поэтому врачи прописывают антибиотик. Также есть и другие важные лекарства:
- Мукалтин – средство помогает быстрее вывести из бронхов весь секрет, разжижает мокроту, больному становится легче дышать.
- Муколитики воздействуют непременно на химическую структуру мокроты, размягчая ее, и, как следствие, она становится более жидкой. Чаще всего назначают Амброксол.
- Регидраторы мокроты – к ним относится и минеральная вода. Из-за ее полезных свойств, бронхиальный секрет становится более водянистым, что облегчает его выход.
Врачи в обязательном порядке назначают медикаменты, но также существует и нетрадиционная народная медицина. Конечно, она не излечит саму причину, но может после процедур с лекарствами, облегчить симптоматику и общее состояние больного.
Нетрадиционная медицина
Чтобы облегчить симптомы одышки или удушья, лекарственные травы отлично помогут в этом деле.
Вот несколько основных рецептов народной медицины от приступов удушья:
- Возьмите 10 г цветков боярышника и залейте стаканом горячей воды. Чтобы настой заварился как положено, его некоторое время следует подержать на водяной бане, затем оставить под крышкой на пару часов. Курс лечения составляет две недели, петь нужно три раза в день по столовой ложке.
- Нагрейте 800 мл воды и всыпьте туда столовую ложку сухой измельченной мелиссы. Затем накройте крышкой и пусть отвар настоится в течение трех часов. Для большей эффективности добавьте пару ложечек меда и принимайте четыре раза в день по 50 мл.
Такое простое лечение поможет снизить появление приступов и облегчить вам жизнь. Помните когда идешь в больницу, важно брать с собой специальные ингаляторы, если они были вам прописаны заранее.
Избежать приступа возможно, главное всегда прислушиваться к рекомендациям специалистов и заботиться о своем здоровье.



