В 1979 году почти одновременно и независимо друг от друга Монтанье во Франции и Галло в США выделили вирус, вызывающий синдром приобретенного иммунодефицита или СПИД. Этот вирус, проникающий в организм человека, вызывает нарушение иммунной системы путем подавления и уничтожения Т-лимфоцитов, что в конечном итоге приводит к полному разрушению защитных механизмов от инфекции. В результате возникают условия для "вольготной" жизни возбудителей многих инфекционных заболеваний человека и так называемая оппортунистическая инфекция становится патогенной. Период от инфицирования вирусом иммунодефицита человека (ВИЧ) до проявления полной клинической картины СПИДа длится в основном от 2-х до 5-ти лет, в редких случаях до 10 лет. Человек, инфицированный ВИЧ может заразить других людей при половых контактах. Вирус переносится в основном через сперму. Второй путь заражения - через кровь. Содержание вируса в других биологических жидкостях - слюне, слезе, женском молоке - абсолютно не доказано, хотя отдельные сообщения по этому вопросу имеются.
При нынешнем дефиците и дороговизне диагностических систем и средств на выявление ВИЧ-инфекции наиболее реальной является постоянная бдительность врача, основанная на знаниях клинических проявлений заболевания. Известно, что слизистая оболочка рта, в силу своей иммунологической особенности, является местом первых, начальных клинических проявлений ВИЧ-инфекции.
Симптомы ВИЧ инфекции в полости рта
Для диагностики поражения слизистой оболочки рта у ВИЧ-инфицированных больных принята рабочая классификация, утвержденная в Лондоне, в сентябре 1992 года. Все поражения разделены на 3 группы:
1-ая группа - поражения, четко связанные с ВИЧ-инфекцией. В эту группу включены следующие нозологические формы:
- кандидозы (эритематозный, псевдомембранозный, гиперпластический);
- волосистая лейкоплакия;
- маргинальный гингивит;
- язвенно-некротический гингивит;
- деструктивный пародонтит;
- саркома Капоши;
- Нон-Ходжкинская лимфома.
2-ая группа - поражения, менее четко связанные с ВИЧ-инфекцией:
- бактериальные инфекции;
- болезни слюнных желез;
- вирусные инфекции;
- тромбоцитопеническая пурпура.
3-я группа
- поражения, которые могут быть при ВИЧ-инфекции, но не связанные с нею.
Наибольший интерес вызывают и наиболее часто встречаются поражения, относящиеся к 1-ой группе.
Кандидозы
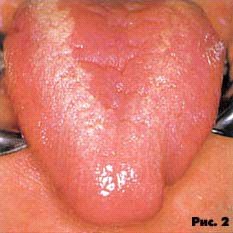
Эритематозный или атрофический, характеризуется гиперемированными участками слизистой без налета с локализацией чаще на твердом нёбе, спинке языка и слизистой щек (рис. 1, 2). При локализации на языке отмечается атрофия сосочков.
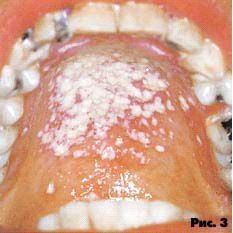
Псевдомембранозный - наличие беловато-желтоватых снимающихся бляшек либо налета. Локализация - любой отдел слизистой оболочки (рис. 3).
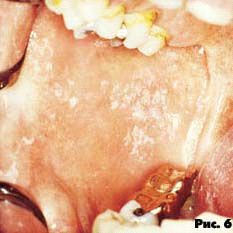
Гиперпластический - налет плотно соединен с подлежащей тканью (рис. 6).
Встречаются формы, сочетающие атрофический тип вместе с псевдомембранозным (рис. 7).
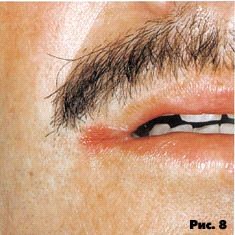
Ангулярный хейлит - гиперемированные поражения, трещины с эрозированием в области углов рта. Наблюдается на ранних и прогрессирующих стадиях болезни, иногда сочетается с ксеростомией (рис. 8).

Волосистая лейкоплакия (ВЛ) - встречается у 98% инфицированных ВИЧ-инфекцией.
Причину связывают с вирусом Эпштейна-Бара, но окончательно она не выяснена. По клиническим проявлениям ВЛ выглядит в виде выступающих над поверхностью складок или выступов белого цвета, которые по форме напоминают волосы.
Излюбленная локализация - боковая и нижне-боковая поверхность языка.
Иногда проявления ВЛ могут быть на губе или дне полости рта.
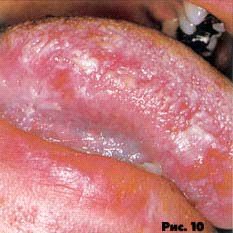
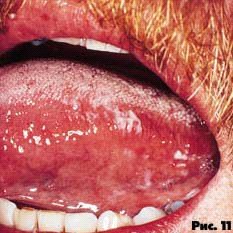
Характерной особенностью волосистой лейкоплакии является плотное прикрепление к основанию и отсутствие воспалительной реакции, что подтверждено гистологическими исследованиями. В большинстве случаев течение волосистой лейкоплакии бессимптомно, поэтому осмотр полости рта должен быть очень тщательным (рис. 10-11).
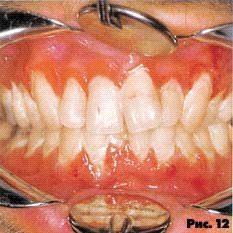
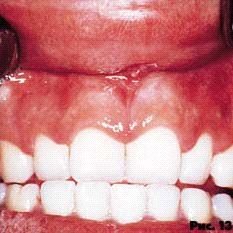
Гингивит возникает в результате обострения бактериальной инфекции. Выделяют маргинальный гингивит или так называемую краевую гингивальную эритему, которая возникает остро, внезапно. Признаки заболевания могут исчезнуть через 3-4 недели, но затем обострения рецидивируют (рис. 12-13).
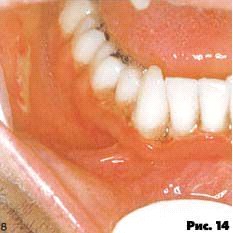
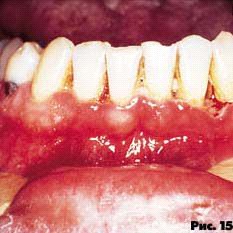
Язвенно-некротический гингивит характеризуется прогрессированием процесса с изъязвлением и некрозом десневых сосочков и маргинальной десны. Возможны спонтанные кровотечения. Это состояние отмечается у пациентов с высокой иммунной супрессией (рис. 14, 15).
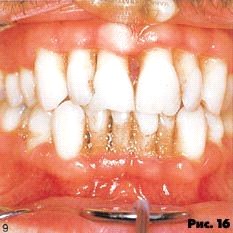
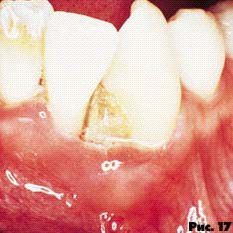
Пародонтит характеризуется быстро протекающей деструкцией альвеолярной кости и периодонтальной ткани, сопровождающейся болезненностью и спонтанным десневым кровотечением. Иногда выявляется наличие секвестра. Это состояние связывают с глубокой иммунной супрессией (рис. 16, 17).
Вирусная инфекция у ВИЧ-инфицированных больных проявляется в виде вирусных папиллом и рецидивирующего герпетического стоматита .
Клиника: появляются круглые или овальные мелкие множественные резко-болезненные язвочки.
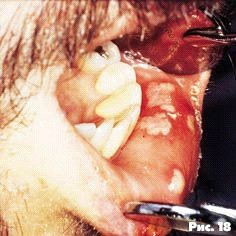
Локализация - губы, твердое или мягкое нёбо, щеки. Язвочки могут сливаться и образовывать обширные кровоточащие изъязвления, покрытые желтоватым псевдомембранозным налетом. Частые рецидивы и обширные сливные поражения появляются на поздних стадиях ВИЧ-инфекции (рис. 18).
Саркома Капоши - все случаи были описаны с локализацией на небе.
Клинические проявления характеризуются наличием пятен различной окраски - красные, синеватые, фиолетовые - и различной интенсивности. Позднее пятна темнеют, увеличиваются в размерах, могут изъязвляться. Поражения болезненны. При локализации на десне необходимо дифференцировать с эпулисом. Оральные проявления могут быть первыми признаками Саркомы Капоши. Чаще встречаются у гомосексуалистов.
Нон-Ходжкинская лимфома - поражение, относящееся к новообразованиям, может быть у ВИЧ-инфицированных больных. Локализация - твердое небо и слизистая оболочка альвеолярного отростка.
Стоматологическая помощь больным ВИЧ-инфекцией оказывается в полном объеме с соблюдением всех мер безопасности. Медицинский персонал должен быть осведомлен об этиологии, патогенезе, лечении ВИЧ-инфекции, а также об оральных и системных проявлениях, законах, этических нормах,правовых и психологических проблемах.
И.М. Рабинович, Г.В. Банченко
Москва, ЦНИИС, отдел терапевтической стоматологии.
Патологические изменения органов полости рта, наблюдающиеся у инфицированных вирусом иммунодефицита пациентов. При вторичном иммунодефиците начинается активное размножение условно-патогенной и патогенной флоры. Это приводит к развитию инфекционно-воспалительных, дегенеративных и онкологических процессов в полости рта: гингивита, пародонтита, хейлита, вирусных и грибковых поражений, саркомы Капоши и др. Диагностика ВИЧ осуществляется лабораторными методами и направлена на обнаружение в крови самого вируса, антител к нему и оценку состояния клеточного звена иммунной системы. Эффективное лечение на сегодняшний день не разработано, основой терапии являются антиретровирусные препараты.
Если при осмотре выявляется сыпь с болезненными розовыми, фиолетовыми, красными пятнами или узелками на слизистой оболочке твердого неба, можно думать о саркоме Капоши. Она представляет собой злокачественную лимфангиому. Благодаря достижениям современной терапии сейчас в клинической практике саркома Капоши встречается гораздо реже. Помимо этого, существует целый ряд патологических процессов со стороны органов полости рта, указывающих на наличие вируса ВИЧ (хейлит , глоссит , язвы, телеангиэктазии и др.), но их распространенность менее велика.
Диагностика и лечение ВИЧ-инфекции полости рта
Главным диагностическим инструментом ВИЧ-инфекции являются лабораторные данные. С момента инфицирования и до появления клинически значимых симптомов может пройти несколько лет, но даже при отсутствии жалоб пациент является потенциально опасным и служит источником заражения для других людей. При лабораторной диагностике используют реакцию ПЦР для выявления РНК вируса, метод иммунного блоттинга для обнаружения антител к отдельным антигенам, обнаружение антител к ВИЧ методом иммуноферментного анализа и исследование иммунного статуса . При необходимости исследуют кровь пациента на наличие антител к вирусу простого герпеса, цитомегаловирусной инфекции , токсоплазме и т. д.
При подозрении на ВИЧ необходимо проводить дифференциальную диагностику с такими заболеваниями как истинная лейкоплакия , лейкоплакия курильщика, контактные аллергические реакции, гиперпластический кандидоз, красный плоский лишай . При изучении анамнеза важно выявить причины, которые могли бы повлиять на работу иммунной системы, например, прием цитостатиков и кортикостероидов. Необходимо учитывать профессиональные и социальные особенности пациента, его образ жизни.
Терапия ВИЧ базируется на комплексной программе, основой которой являются антиретровирусные препараты: ингибиторы обратной транскриптазы (ламивудин, диданозин, зидовудин) и ингибиторы протеазы ВИЧ (саквинавир, нелфинавир, индинавир). Для лечения сопутствующих ВИЧ-ассоциированных состояний, вызванных размножением условно-патогенной и патогенной флоры, используются антибиотики широкого спектра действия, противогрибковые и противовирусные препараты, средства, подавляющие рост анаэробной флоры и противоопухолевые препараты (циклофосфан, метотрексат). Важным звеном терапии ВИЧ является специфическая иммунотерапия для укрепления Т-клеточного иммунитета (ВИЧ-1-специфический иммуноглобулин, смесь моноклональных антител).
Прогноз и профилактика ВИЧ-инфекции полости рта
При обнаружении заболевания на ранней стадии и своевременном начале терапии прогноз относительно благоприятный. Комплексные меры, замедляющие размножение вируса, позволяют поддерживать нормальный иммунный ответ и противостоять оппортунистическим заболеваниям.
Профилактика ВИЧ-инфекции сводится к тщательному контролю трех путей передачи вируса. Чаще всего возбудитель передается половым путем, поэтому при любых контактах необходимо пользоваться качественными барьерными методами контрацепции. Для профилактики парентеральной передачи возбудителя в медицинских учреждениях и организациях, оказывающих косметологические и эстетические услуги, должны тщательно соблюдаться все санитарно-эпидемические требования к асептике и антисептике. Для предотвращения вертикального пути передачи (от матери к ребенку) необходимо тщательное обследование беременных женщин на ВИЧ и, при наличии положительного результата, тщательное наблюдение за будущей мамой.
В настоящее время ВИЧ является остросоциальной проблемой и серьезной угрозой здоровью населения. Осведомленность стоматологов о симптомах ВИЧ в полости рта помогает заподозрить заболевание на ранней стадии и направить пациента на обследования для уточнения диагноза.
Состояние языка и всей ротовой полости при ВИЧ заметно меняется.
ВИЧ заболевание - следствие снижения резистентности пациентов к патогенным вирусам, склонности к развитию онкологии. При появлении вич в полости рта развивается, гингивит, пародонтит, стоматит вследствие передачи инфекции через кровь. Чаще диагноз выявляется у гомосексуалистов, наркоманов. Нередко обнаруживается язвочка во рту у детей и женщин как признак развития ротавируса, внедрения ДНК вируса в структуры клеток, воздействия на клетки хеппера.
Заражение ВИЧ во рту может произойти от больного с диагнозом СПИД или вирусоносителя. Источником заражения становится:
- разного рода биологическая жидкость: сперма, слюна, грудное молоко, слеза, секрет,
- кровь при передаче через зараженную иглу, шприцы, иные инструменты в результате проведения стоматологических процедур.
Передается ВИЧ энтеральным, перинатальным или половым путем.
- Энтеральный путем передачи инфекции вследствие переливания зараженной крови, через препараты и пробирки, загрязненные кровью вич-инфицированного.
- Перинатальный путем передачи от женщины к плоду при внутриутробном заражении, в период прохождения через родовые пути или при кормлении грудью через грудное молоко, также слюну, слезную жидкость.
- Половой как самый распространенный при случайных сексуальных контактах у гомосексуалистов.
Теоретически вирус может находиться в слюне и слезной жидкости, хотя факты заражения респираторным, контактным или пищевым путём выявлены не были. При попадании в рот иной вирусной, бактериальной инфекции может произойти развитие пурпуры тромбоцитопенической, воспаление слюнных желез.
Известно, что слизистая оболочка полости рта, в силу своей иммунологической особенности, является местом первых, начальных клинических проявлений ВИЧ-инфекции человека.
Вирус приводит к:
- поражению клеток хелперов,
- разрушению иммунной системы на клеточном уровне,
- резистентности тканей во рту,
- поражению кандидой, вирусом герпеса, Энштейна-барра, папилломавирусом, стрептококками, анаэробной палочкой с рецидивирующим течением.
Вич инфекция то быстро прогрессирует, то сменяется ремиссией. Когда присоединяется вторичный иммунодефицит (СПИД), то летальный исход неизбежен. Стоматологи различают 3 степени развития вируса рта вич:
- как патологии, связанной с грибком кандида, приводя к иммунодефициту, разлитому гингивиту, хроническому пародонтиту во рту,
- как патологии, приводящей к атипичным язвочкам во рту, развитию саркомы Капоши, тромбоцитопенической пурпуре,
- как патологии, приводящей к поражению тканей и слизистой во рту.
Как распознать инфекцию во рту?
Инфекционный инкубационный период доходит до 3 месяцев, бывает дольше - до 7- 8 месяцев. Уже на начальном этапе заражение способно привести к:
- поражению слизистой оболочки во рту,
- развитию кандидозного стоматита,
- появлению красной каймы с серым налетом творожистой массы на щеках, языке, мягком небе с дальнейшим переходом на кайму губ,
- образованию болезненной корочки с плотным прикреплением к небу, языку, уголкам рта в виде ангулярного хейлита, глоссита кандидозного,
- появлению трещинок в структурах полости рта на фоне развития гиперплазии, кандидозного стоматита,
- появлению спида в полости рта при рецидивирующем течении вируса.
Последствия заражения инфекцией специфичны и клинические симптомы разнятся. Например, по типу мононуклеозаа, миелопатии, серозного менингита. вич инфекция быстро прогрессирует в полости рта, переходит в хроническую форму с началом течения генерализованной лимфаденопатии.
Морфологически вич приводит к:
- инволюции фолликулов,
- уменьшению лимфоузлов в размерах,
- клиническим проявления иммунной недостаточности как ассоциации с со СПИДом,
- развитию бактериального стоматита, синусита, фарингита, орального генитального герпеса, зостера, перианального кандидоза, волосистой лейкоплакии по мере расселения инфекции на языке.
Несмотря на то, вирус на начальном этапе что быстро поддается диагностике и лечению, при локализации на слизистой оболочке рта объем лимфоцитов заметно снижается. Уже через 5 - 6 лет с момента заражения у больных диагностируется СПИД в 60% случаев, а через 10 лет - в 90% случаев.
Именно вич-инфицированный человек становится незащищенным перед развитием СПИДа. По мере развития генерализованной или септической формы приводит к поражению кожных покровов вокруг рта, слизистой оболочки и тканей во рту.
Спровоцировать развитие вируса может:

Грибковое заражение во рту приводит к:
- желтоватому налету, затруднительному к соскабливанию, удалению,
- кровоточащим ранкам при пальпации при локализации вируса на губах, языке, твердом небе,
- красным пятнам при развитии атрофического рецидивирующего кандидоза,
- неравномерным эрозивным участкам в виде нитевидных сосочков при поражении спинки языка, неба.
Вич инфекция быстро в полости рта создает целые колонии во рту, когда в ходе проведения диагностики на покровах кожи или слизистой обнаруживается мицелий в большом количестве или расселение кандид при грибковом поражении. Необходимо проведение биопсии, взятие ткани для исследования.
Начинаются проявления спида в полости рта в виде:
- кровотечений десен,
- искажения вкуса,
- болезненности при дотрагивании к язвочкам,
- появления желтого налета в виде некротической пленки на деснах, межзубных сосочках, гиперемии, отечности и напряженности слизистой оболочки в районе десны.
Симптомы могут рецидивировать при затяжном течении вич, привести к появлению глубоких язвочек, некрозу тканей и межзубной перегородки, развитию генерализованного пародонтита. При этом наблюдается стоматит при вич во рту, деструкция костной ткани, хотя при локализации на губах схожа с обычным герпесом.
Именно стоматит на фоне заражения вич вирусом нередко наблюдается у детей, подростков. Заболевание нужно немедленно лечить, поскольку шансы малигнизации вируса, перехода кандилом в злокачественную форму высоки.
Распознается вич инфекция в части полости рта в случае рецидивирующего течения с:
- повышением температуры, лихорадочным состоянием,
- увеличением лимфоузлов,
- герпетических высыпаний с локализацией практически на любом участке челюстно-лицевой области: во рту, на губах, деснах, твердом небе с образованием пузырьков, превращающихся со временем в крупные очаги поражения с отхождением изъявлений из рта, также незаживающих разлитым язвочек, красной сухой каймы на губах,
- появлению грязно желтой корки,
- изъявлениям из эрозивной поверхности.
Это часто наблюдается у детей, когда язык при вич покрывается серым налетом, а высыпания (язвы) на губах сначала схожи с обычным герпесом, далее начинают лопаться, приводя к язвенным поражениям на слизистой во рту. Спровоцировать высыпания может обычная простуда, стресс, респираторное заболевание на фоне сниженного иммунитета. Вич вируса при присоединении ничего не препятствует для дальнейшего развития.
Возможно образование опоясывающего лишая во рту с появлением несимметричных пузырьков близ тройничного нерва. Остроконечные кондиломы в виде нитевидных разрастаний локализуют уголки губ, десны, твердое небо, полость зубов, приводя к пульпиту, эпителиальной гиперплазии, образованию струпной корочки на кайме губ или волосистой лейкоплакии с локализацией на языке в виде уплотнений, шанкра, одиночных язвочек красного или фиолетового цвета.
При вовлечении в инфекционный процесс слизистой оболочки десен развивается ангинозный стоматит. Десны начинают некротировать, кровоточить например, при чистке зубов. Симптомы могут внезапно исчезнуть на время, далее через несколько недель повториться вновь. Наиболее опасен язвенный некротический стоматит с прогрессирующим течением. вич инфекция приводит в полости рта к утрате мягких тканей и костных структур, секвестрации вследствие диссимиляции вирусом. У больных появляется:
- озноб, повышение температуры до 39 гр,
- болезненные высыпания и покалывания во рту,
- головная боль,
- жжение, отечность и эритема на слизистой,
- помутнение прозрачных пузырьков,
- вскрытие везикул,
- образование круглых эрозивных сочящихся участков с фестончатыми краями,
- сухость во рту при гиперемии слюнных желез,
- развитие афтозного стоматита, идиопатической пурпуры, глоссита при поражении неба.
Проявления вич и далее - СПИДа могут быть различным. Всё зависит от этапа развития, факторов – провокаторов, приведших к вич, места локализации папиллом или кондилом. При подсоединении грибковой вирусной инфекции Кандида во рту развивается стоматит по причине быстрого размножения вируса и образования колоний. Гепатоциты в молекулах ДНК приводят к деструкции костной ткани зубного аппарата. Если сначала у заболевших выявляется стоматит, как признак, вызванный вирусом герпеса, то отсутствие лечения приведет далее к герпетическому энцефалиту, появлению красной каймы на губах, сливанию пузырьков, нагноению, в частности внутри полости рта при вич. В случае присоединения вторичной инфекции – к:
- появлению грязно - эрозивной каймы вокруг губ,
- развитию внутриротовой карциномы, незаживающей язвы во рту,
- опухоли саркоме капоши при малигнизации клеток,
- появлению на небе, губах черный плоских пятен с изъявлениями, деформацией десен.
Как проводится диагностика?

Главным диагностическим инструментом ВИЧ-инфекции являются лабораторные данные.
Назначается бактериологическое исследование с целью утверждения диагноза кандидоза, также дифференциальная диагностика на предмет отличий папиллом от лейкоплакии, плоского лишая, гиперпластического кандидоза, проявлений гальванизма, иных метаболических реакций во рту при заражении контактно-бытовым путем.
Если вич инфекция выявлена в полости рта, то больным присуждается иммунологический статус – вич инфицированный. При этом в ходе проведения тестов и исследований явно занижено количество лимфоцитов в крови и наоборот, повышено содержание иммуноглобулинов класса А и G.
Профилактика от ВИЧ инфекции
В целях профилактики имеет большое значение дезинфекция и стерилизация всех приборов, бормашин в кабинете стоматологии, контактирующих с кровью. Врачам нужно беречься, тщательно проводить обеззараживающие процедуры буквально после посещения каждого потенциального заразного человека.
Инфекционные агенты, равно как и вирус гепатита В, способны передаваться с кровью. Борьба должна быть направлена на соблюдение мер предосторожности при контактах не только с кровью, но и иными жидкими средами: слюной, слезной жидкостью при использовании инъекций, проведении процедур по прокалыванию кожи. Что также стоит учитывать работникам салонов по тату, проведению маникюра.
Важно проводить стерилизацию и дезинфекцию всех приборов после проведения стоматологических процедур, приводящих к кровотечениям у пациента. Кроме того, сотрудникам носить защитные маски, очки, перчатки респираторы во избежание случайного попадания в рот, частиц крови, слезы, слюны. Дезинфицировать каждый раз инструменты, стоматологический инвентарь раствором перекиси водорода глутаральдегида (2%), или йода, гипохлорида, натрия кальция, хлорамина.
При выявлении и лечении вичинфекции на ранней стадии прогноз благоприятный. Комплексное лечение замедлит размножение вирусов, поддержит иммунную систему, противостоит развитию оппортунистических заболеваний. Большое значение имеет профилактика ВИЧ инфекции, контроль за всеми путями передачи, соблюдение всех мер безопасности при контактах с кровью, в частности в стоматологическом кабинете.
Именно стоматологи входят в группу риска, поэтому при подозрении на болезнь лучше не медлить с обследованием для уточнения диагноза: кандидоза, саркомы, язвенного пародонтита.
Важно вовремя искоренять кариес, пародонтит, синдром ломких зубов, иные заболевания слюнных желез.
Медработники должны быть защищены от ВИЧ вируса гепатита, поэтому рассматривать каждого пациента как потенциально инфицированного в момент проведения стоматологических услуг. Соблюдать крайнюю осторожность при обработке полости рта в случае контактов с кровью и биологической жидкость.
ВИЧ инфекция связана с ослаблением иммунной реакции всего организма. Часто возникают инфекции и обострение хронических заболеваний. Стоматит - заболевание ротовой полости. При этом заболевании быстро поражается слизистая оболочка рта, языка, десен.Стоматит часто проявлен при ВИЧ инфекции. Вылечить стоматит возможно при правильной диагностике заболевания и назначении эффективного лечения.
ВИЧ инфекция не является первостепенной причиной появления заболевания. ВИЧ инфекция делает иммунитет человека неспособным переносить инфекцию, у человека нет иммунных клеток. От чего появляется и как передается стоматит?
- несоблюдение гигиены ротовой полости;
- употребление грязных продуктов немытыми руками;
- в случае бактериологической и вирусной природы заражение быстро происходит через слюну больного;
- заболевание зубов, кариес, гнойные воспаления, некачественные протезы;
- химиотерапия. Побочные явления при лечении онко заболеваний;
- курение;
- употребление наркотических веществ.
Заболевание, связанное с воспалением слизистой, может быть вызван эндокринными нарушениями в организме.Часто стоматит наблюдается у женщин во время гормонального дисбаланса и во время беременности. В последнем случае врач назначает препараты, которые безопасны для будущей матери.
Некоторые виды стоматита вызваны употреблением медикаментов. Например мочегонных средств. Они вызывают уменьшение слюноотделения и как следствие обезвоживание при постоянном приеме.
Установление причины поможет вылечить стоматит.
Проявление симптомов заболевания, диагностика
Врач обязан изучить медицинскую карту пациента перед лечением заболевания. В медицинской карте будет указано, что этот больной имеет ВИЧ. Врач должен учесть данный диагноз при назначении лечения. Стоматит можно вылечить. Проявиться заболевание может в появлении язв на слизистой и опухании десен. Часто десны могут кровоточить, употребление пищи затруднено. Пациент испытывает дискомфорт при жевании. Если возникают язвочки на языке, они могут передаваться и на десны.
Некоторые формы стоматита сопровождаются повышением температуры. Герпетический вид болезни сопровождается высыпанием на деснах, быстро образуются пузырьки, которые потом лопаются. Заболевание можно передать через слюну больного и через поцелуй. Симптомы заболевания проявляются стремительно.Часто у ВИЧ инфицированных возникает кандидозный стоматит.
Травматический стоматит может быть вызвать повреждением слизистой и с последующим занесением инфекции немытыми руками. Аллергические формы заболевания сопровождаются проявлением дополнительных симптомов: чиханием, выделением из носа и высыпаниями.
Некоторые виды инфекций обусловлены падением иммунитета. Причины падения иммунитета - ВИЧ инфекции, перенесенные инфекции, грипп, ангина. Не стоит забывать о том, что грипп, перенесенный на ногах, вызывает различные осложнения. Гормональный дисбаланс тоже вызывает заболевания десен и слизистой ротовой полости.
Кроме высыпаний на слизистой и образования пузырьков, больного беспокоит неприятный запах изо рта, кровоточивость десен, повышенное слюноотделение. Проявляется боль и неспособность к приему пищи. Быстро нарастает слабость, сонливость.
Лечение поражения слизистой ротовой полости
Вылечить стоматит несложно, если это не запущенная стадия заболевания. Обычно используют полоскание ротовой полости отварами ромашки, которая успокаивает слизистую. Можно использовать отвар шалфея. Он помогает снять воспалительный процесс. Не стоит забывать о том, что воспаление передается через слюну больного в некоторых случаях.Целоваться с больным нежелательно, если иммунитет ослаблен.
Вылечить стоматит помогают антисептические лосьоны, полоскания. Хорошо зарекомендовали себя стоматологические гели. Например Холисал, Метрогил Дента. На воспаленные десны следует наносить эти гели. Они помогают быстро избавится от боли, охлаждают воспаленные участки. Стоматит у взрослых легко лечится полосканиями ротовой полости.Не стоит пренебрегать и полосканиями отваров трав и настойками. Например календула.Она считается прекрасным природным антисептиком.
Лечение болезни должно сопровождаться поднятием иммунитета. Употребление витаминов обязательно. Часто заболевание связано с нехваткой витамина С.
Лечение кандидозного стоматита должно сопровождаться принятием антибактериальных средств, противогрибковых. Кандидозный стоматит проявлен в виде творожистого налета на языке и деснах, а также пациента беспокоит чувство жжения в ротовой полости.
Лечение стоматита антибактериальными и противовирусными препаратами
Когда полоскание ротовой полости не эффективно, проводят лечение приемом лекарств внутрь. Вылечить стоматит можно приемом трихопола, если стоматит вызван заражением полости бактериями. Хорошее воздействие оказывает рассасывание подъязычных таблеток Галавит. Они убирают воспаления ротовой полости. Их необходимо рассасывать трижды в день. С каждым днем симптомы заболевания должны становиться меньше.
Для лечения стоматита используют противовирусные препараты. Особенно они будут эффективны при лечении герпетического стоматита. Например, Циклоферон, Ацикловир.
В случае когда проявляется температура, назначают прием антибиотиков. Антибиотики применяют только по назначению врача.Они имеют противопоказания. Снятию болевых симптомов поможет прием противовоспалительных и болеутоляющих препаратов. Это может быть Кеторол, Немисил, Найз.

Профилактика заболевания
Необходимо соблюдать гигиену ротовой полости. Дважды в день чистить зубы. Своевременно снимать зубные отложения. Причины появления зубного камня - бактерии в ротовой полости. Также необходимо использовать зубную нить для удаления пищи из промежутков между зубами. Своевременные визиты к стоматологу, раз в пол года, помогут предотвратить образование кариеса.От нездоровых зубов передаются бактерии в слизистую ротовой полости. После лечение болезни надо заботиться о здоровье своих десен. Необходимо включить в рацион фрукты и овощи.
После лечения пациент должен соблюдать диету. В некоторых случаях исключается прием молочных продуктов, быстрых углеводов, сладостей.Заболевание ротовой полости может возникать самостоятельно, а может быть проявлением какого-либо внутреннего заболевания.В таком случае необходима консультация не только стоматолога, но и терапевта.
ЧТО БУДЕТ, ЕСЛИ ПОЦЕЛОВАТЬ НЕЗНАКОМЦА
ПРИЧИНЫ МОЛОЧНИЦЫ. СИМПТОМЫ КАНДИДОЗА
Пути передачи ВИЧ - Школа доктора Комаровского
▼Лечение Стоматита у Детей в Домашних Условиях▼|▼Lechenie Stomatita u Detej v Domashnih Uslovijah▼
Стоматология. Кариес- профилактика и лечение.
Проявления в полости рта СПИДаБелорусская медицинская академия последипломного образования
Кафедра терапевтической стоматологии
И.К. Луцкая
ОБЩАЯ ХАРАКТЕРИСТИКА ВИЧ-ИНФЕКЦИИ
Инфекционный процесс в организме человека (от момента заражения вирусом иммунодефицита человека до смерти больного) характеризуется длительным инкубационным периодом (от нескольких месяцев до 5 и более лет), медленным течением, избирательным поражением Т-лимфоцитов и клеток нейроглии.
ЭПИДЕМИОЛОГИЯ
Единственным источником заражения является человек, инфицированный данным вирусом. Наиболее опасны лица, у которых нет никаких клинических проявлений: вирусоносители - основной источник распространения ВИЧ-инфекции среди населения.
На приеме у стоматолога заражение может произойти в следующих случаях:
При использовании загрязненного кровью или другой биологической жидкостью медицинского инструментария, не прошедшего дезобработку (различные аппараты, диски, боры, зонды, иглы, шприцы, режуще-колющий инструментарий и т.д.);
При наличии раневых поверхностей и изъязвлений в полости рта;
При обширном загрязнении кожных покровов медработников кровью, попадании крови в глаза;
Известны примеры инфицирования при лечении иглоукалыванием.
(Воздушно-капельный путь передачи инфекции отсутствует.)
Вирус иммунодефицита в наибольшей концентрации содержится в крови. Далее по убывающей градации следует сперма, вагинальные и цервикальные секреты желез, грудное молоко, слюна. Кровь и другие указанные биологические жидкости являются факторами передачи ВИЧ от зараженного другим лицам.
Вирус обладает средней устойчивостью вне организма человека. Во внешней среде (биосубстратах) заражающее его действие сохраняется до 2 недель, в высушенном состоянии (выделения на белье, предметах и пр.) до 1 недели. Радиационное облучение и ультрафиолетовые лучи на него не действуют. При кипячении вирус погибает в течение 5 минут, при нагревании до 56° инактивация наступает через 30 минут. Применяющиеся в практике медучреждений дезинфектанты (хлорамин, гипохлорид кальция, перекись водорода, спирт и др.) в концентрациях, предусмотренных для обеззараживания вирусов гепатита, гарантированно уничтожают ВИЧ при непосредственном контакте дезинфектанта с загрязненной кровью или другой биожидкостью человека поверхностью предмета, в том числе полого (внутренние поверхности шприца, игл, капилляров, зондов и т.д.).
КЛИНИКА
Инкубационный период при ВИЧ-инфекции составляет 1-3 месяца, но может быть и большим. После этого развивается начальный этап болезни, называемый острой ВИЧ-инфекцией.
Только у 20% инфицированных при этом появляются клинические признаки в виде общеинфекционного синдрома недифференцированного характера (мононуклеозоподобных проявлений, серозного менингита, энцефалопатии, миелопатии или невропатии).
Клинически благополучный исход острой стадии болезни не означает ни приобретения иммунитета, ни выздоровления, несмотря на сероконверсию. Болезнь переходит в хроническую стадию, которая протекает либо субклинически, либо в виде персистирующей генерализованной лимфаденопатии с постоянным, малозаметным переходом в СПИД-ассоциированный синдром.
Больные сохраняют активность, работоспособность и удовлетворительное самочувствие. Признаков иммуносупрессии еще нет.
Прогностически неблагоприятным является уменьшение размеров лимфоузлов, что означает инволюцию фолликулов - морфологический признак иммунодепрессии.
Клинические симптомы СПИД-ассоциированного этапа болезни состоят из признаков начальной иммунной недостаточности. Они проявляются локальными инфекциями кожи и слизистых оболочек, вызываемых малопатогенными представителями микрофлоры оппортунистического характера (вирусные и бактериальные стоматиты, фарингиты, синуситы, оральный, генитальный, перианальный герпес, рецидивирующий герпес зостер, кандидозный стоматит, генитальный и перианальный кандидоз, дерматомикоз стоп, голеней, импетиго, угревидный фолликулит, волосистая лейкоплакия языка и др.).
Поражения кожи и слизистых оболочек вначале легко поддаются обычной терапии, но быстро рецидивируют и постепенно приобретают хронически рецидивирующий характер. Важнейшая особенность клинической картины СПИД-ассоциированного комплекса - неуклонное нарастание симптомов с усугублением уже имеющихся и появлением новых поражений.
Хронический этап болезни постепенно переходит в ее последнюю стадию - СПИД. К этому времени функции иммунитета угнетаются и расстраиваются максимально (СД-4-лимфоциты снижаются до 100 в 1мм 3).
По имеющимся наблюдениям, через 5 лет после заражения заболевают СПИДом от 25 до 50% человек, через 7 лет - до 75%, через 10 лет (наблюдения с 1981г.) - несколько более 90% зараженных. Могут ли не заболеть остальные 10%? Могут, если латентный период болезни окажется длиннее оставшихся лет их жизни.
Инфекции - наиболее частое и опасное проявление СПИДа - развиваются в виде локализованных, генерализованных и септических форм. Поражаются кожа, слизистые оболочки, внутренние органы.
Клиническими особенностями инфекционных процессов при СПИДе являются их нарастающий характер, распространенность, тяжесть, атипичность симптоматики и множественность локализаций.
Основные заболевания, проявляющиеся при СПИДе на слизистой оболочке ротовой полости , в зависимости от этиотропного фактора группируются следующим образом.
1. Грибковые инфекции:
Кандидоз (псевдомембранозный; эритематозный; гиперпластический - в виде бляшки или узлов; ангулярный хейлит);
Гистоплазмоз.
2. Бактериальные инфекции:
Фузоспирохетоз (язвенно-некротический гингивит);
Неспецифические инфекции (хронический пародонтит);
Микобактерии, энтеробактерии.
3. Вирусные инфекции:
Герпетический стоматит;
Волосистая лейкоплакия;
Герпес зостер (опоясывающий лишай);
Ксеростомия, вызванная цитомегаловирусом.
4. Новообразования:
Саркома Капоши в полости рта;
Плоскоклеточный рак;
Лимфома Нон-Ходжкинса.
5. Поражения невыясненной этиологии:
Рецидивирующие изъязвляющиеся афты;
Идиопатическая тромбоцитопетическая пурпура (экхимозы);
Поражения слюнных желез.
Грибковые поражения
Кандидозный стоматит диагностируется у подавляющего большинства больных СПИДом (до 75%) и проявляется в нескольких клинических формах.
Псевдомембранозный кандидоз чаще начинается как острый, однако, при СПИДе он может продолжаться или рецидивировать, поэтому рассматривается уже как хронический процесс. Грибковое поражение характеризуется наличием желтоватого налета на слизистой оболочке рта, которая может быть гиперемирована либо не изменена в цвете. Налет плотно удерживается на поверхности эпителия, удаляется с трудом. При этом обнажаются кровоточащие участки слизистой. Излюбленная локализация налета - щеки, губы, язык, твердое и мягкое нёбо (рис. 1).
Рис. 1. Псевдомембранозный кандидоз. Налёт на нёбе.
Эритематозный, или атрофический, кандидоз развивается в виде ярко-красных пятен или диффузной гиперемии, при СПИДе имеет хроническое течение. Чаще поражается нёбо, которое приобретает неравномерную ярко-красную окраску. Эпителий истончается, могут появляться эрозии. Локализация очагов поражения на спинке языка приводит к атрофии нитевидных сосочков вдоль средней линии (в отличие от данной картины возрастные изменения языка характеризуются диффузной атрофией, при сифилисе атрофия нитевидной сосочкой приобретает вид очагов скошенного луга) (рис. 2).
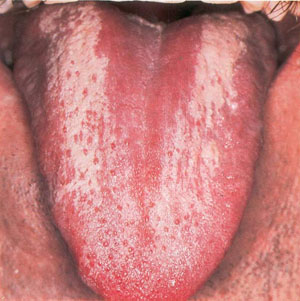
Рис. 2. Эриматозный кандидозный глоссит.
Хронический гиперпластический кандидоз характеризуется расположением элементов симметрично на слизистой оболочке щек в виде полигональных возвышающихся очагов гиперплазии, покрытых желто-белым, кремовым, желтовато-коричневым налетом. Гиперпластическая форма кандидоза встречается значительно реже. Исследователи связывают такое проявление с воздействием никотина при курении (рис. 3).
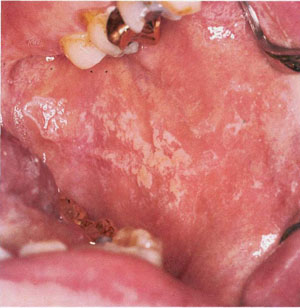
Рис. 3. Гиперпластический кандидоз.
Грибковые поражения слизистой оболочки полости рта могут сочетаться с кандидозом углов рта - ангулярным хейлитом , что является признаком генерализации процесса.
Диагноз, который ставится на основании клинических проявлений, в обязательном порядке должен подтверждаться лабораторными исследованиями. Активный рост большого числа колоний (сотни) на питательной среде, обнаружение мицелия при микроскопии образцов свидетельствует о патогенности гриба кандида. В ряде случаев необходима биопсия.
Лечение кандидоза может быть системным или местным, что зависит от обширности распространения процесса. Этиотропное воздействие обязательно, симптоматическое зависит от клинических проявлений.
Бактериальные инфекции
Язвенно-некротический гингивит развивается у ВИЧ-инфицированных лиц, как в различные периоды клинических проявлений СПИДа, так и без них при наличии антител против вируса. Пациенты жалуются на боль и кровоточивость десен во время чистки зубов, приема пищи; неприятный запах изо рта. При осмотре обнаруживается серо-желтый налет (некротическая пленка), покрывающий десневой край и межзубные сосочки. Слизистая оболочка в области десны гиперемирована, отечна, напряжена.
После проведения лечения симптомы исчезают, однако отмечается склонность к рецидивам. Затяжное течение может приводить к глубоким язвам с поражением костных структур, некротизацией межзубной перегородки (рис. 4).
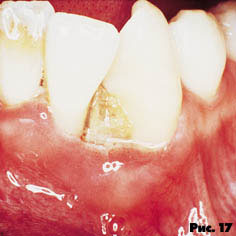
Рис. 4. Некроз межзубного сосочка.
Следствием гингивита является периодонтит (пародонтит) с иррегулярной генерализованной деструкцией костной ткани и опорно-удерживающего аппарата зуба. Лечение больных не обеспечивает стойкого результата.
Вирусные инфекции
У ВИЧ-инфицированных людей наиболее часто встречаются проявления стоматита , вызванного вирусом простого герпеса. Первичное инфицирование вирусом герпеса бывает у детей, подростков, реже - молодых людей. Поскольку инфекция имеет латентный характер, отмечается склонность к рецидивированию, причем проявления бывают как общими (лихорадка, боль при глотании, увеличение лимфатических узлов), так и местными. Острые герпетические высыпания могут локализоваться на любых участках челюстно-лицевой области. Излюбленные места - губы, десна, твердое нёбо. Образующиеся вначале, небольшого размера пузырьки затем сливаются в более крупные. После разрушения покрышки подлежащие ткани проявляют склонность к изъязвлению. В полости рта пузырьки лопаются очень быстро, и обычно сразу обнаруживается эрозия. На красной кайме губ покрышки пузырей ссыхаются, образуя сухие или мокнущие корки.
Вирус герпеса может вызывать генерализованные поражения вплоть до герпетического энцефалита.
Рецидивирующий герпетический стоматит наиболее часто локализуется на красной кайме губ с вовлечением окружающих участков кожи. Пузырьки быстро увеличиваются, сливаются, присоединяется вторичная инфекция. Содержимое пузырей нагнаивается, в результате образуются корки грязно-желтого цвета, после их отделения обнажается эрозированная или изъязвленная поверхность (рис. 5).
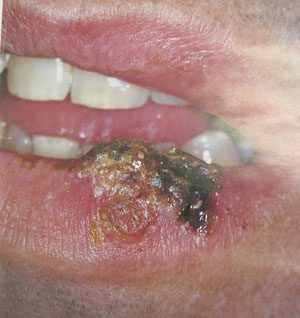
Рис. 5. Простой герпес на губе.
Элементы поражения на твердом небе и деснах представлены мелкими пузырьками, которые быстро лопаются, приводя к язвенному поражению слизистой оболочки. Клинические проявления могут быть спровоцированы простудой, стрессом, респираторной инфекцией (рис. 6).
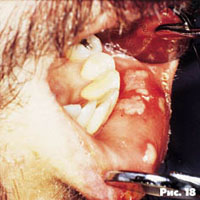
Рис. 6. Герпетический стоматит.
Опоясывающий лишай (герпес зостер) в полости рта и на лице характеризуется несимметричностью поражения соответственно области иннервации одной из ветвей тройничного нерва. Возможно также вовлечение двух или трех ветвей тригеминус, когда на слизистой оболочке появляются элементы в виде мелких пузырьков, а затем изъязвляющейся поверхности. Высыпаниям предшествуют жгучие боли, симулирующие пульпит интактных зубов, иррадиирущие по ходу верхне- или нижнечелюстной ветви V пары нервов. Эти боли могут сохраняться даже после инволюции очагов поражения (до 1-2 месяцев).
Вирусные разрастания бывают в виде бородавки, папилломы, остроконечной кондиломы и фронтальной эпителиальной гиперплазии (папулы или узелкового поражения с нитевидными разрастаниями).
Бородавчатые образования локализуются в углах рта. Они могут иметь вид папилломы, гребня, выступов (рис. 7).
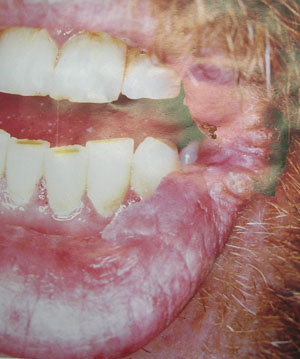
Рис. 7. Вирусная бородавка.
Остроконечные кондиломы . В зависимости от локализации элементы поражения могут иметь различный вид: множественных остроконечных выступов либо округлых слегка возвышающихся участков с плоской поверхностью. При локализации на десне или твердом небе очаги представляют собой множественные остроконечные выступы. При расположении на щеках, губах элементы имеют картину, сходную с фокальной эпителиальной гиперплазией: округлые, слегка возвышающиеся участки диаметром около 5мм с уплощенной поверхностью.
Волосистая лейкоплакия . Очаг поражения локализуется, как правило, на языке, имея различные размеры и внешний вид. Обнаруживается на ограниченных участках боковой, дорсальной, вентральной поверхности или покрывает весь язык. Слизистая оболочка приобретает белесоватый вид, однако гиперкератоз не развивается. При пальпации уплотнения не определяются, что послужило основанием для обозначения данной формы поражения - мягкая лейкоплакия (рис. 8).
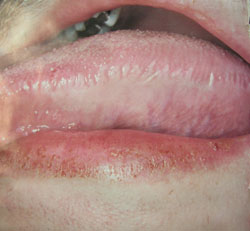
Рис. 8. Волосистая лейкоплакия на боковой поверхности языка.
На боковой поверхности языка элементы могут располагаться билатерально или односторонне (рис. 9).
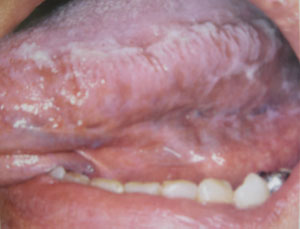
Рис. 9. Волосистая лейкоплакия вентральной и дорсальной поверхности языка.
Слизистая оболочка на ограниченной или распространенной площади становится иррегулярной и возвышается в виде складок («гофрированная») или выступов над окружающей поверхностью, которые по внешнему виду могут напоминать волосы. Отсюда название - волосистая лейкоплакия.
На нижней поверхности языка очаг помутнения эпителиального покрова может быть гладким или слегка складчатым. Значительно реже мягкая лейкоплакия встречается на щеках, дне полости рта, нёбе.
Субъективных ощущений, кроме дискомфорта, не возникает.
Волосистая лейкоплакия может сочетаться с кандидозным глосситом, подтверждаемым лабораторными методами. При этом лечение кандидоза не влияет на внешний вид очага поражения.
Гистологические, вирусологические, в том числе серологические исследования дают основание полагать, что причиной возникновения мягкой волосистой лейкоплакии является вирус Эпштейна-Барра.
Мягкую лейкоплакию необходимо дифференцировать с лейкоплакией, красным плоским лишаем, химическим или электрическим ожогом, хроническим гиперпластическим кандидозом.
Проявления в полости рта новообразований
Саркома Капоши - сосудистая опухоль (лимфо- и гемоваскулярная), которая в отсутствие ВИЧ-инфицирования характеризуется малозло-качественным течением, встречаясь у жителей Африканских стран. При СПИДе саркома Капоши может возникать у молодых людей в виде красных, быстро буреющих пятен, которые вначале обнаруживаются на голенях, однако проявляют тенденцию к распространению. От классического варианта отличаются повышенной злокачественностью и диссеминацией на коже, слизистых, внутренних органах.
Характерные бурые пятна саркомы Капоши на лице являются «визитной карточкой» больных СПИДом, встречаясь у 30% ВИЧ-инфицированных лиц, независимо от страны проживания. Элементы поражения вначале бывают представлены одиночными, а чаще множественными, пятнистыми, папулезными (узелковыми) образованиями розового, красного, фиолетового цвета на коже (рис. 10).
В условиях потенциальной пандэмии СПИДа каждый больной должен рассматриваться как возможный носитель инфекции. Используемые для его обследования и лечения инструменты, аппараты, лабораторная посуда и прочее должны подвергаться обработке в соответствии с требованиями инструктивно-методических документов по дезинфекции и стерилизации. За основу следует брать требования, предъявляемые к профилактике вирусных гепатитов.
Любое повреждение кожи, слизистых, забрызгивание их кровью или другой биологической жидкостью при оказании пациентам медицинской помощи должно квалифицироваться как возможный контакт с материалом, содержащим ВИЧ или другой агент инфекционного заболевания.
Если контакт с кровью или прочими жидкостями произошел с нарушением целостности кожных покровов (укол, порез), медицинский работник должен:
Быстро снять перчатку рабочей поверхностью внутрь;
Полости носа - закапать30% раствор альбуцида из тюбик-капельницы;
Глаза - промыть водой (чистыми руками), закапать несколько капель 30% раствора альбуцида из тюбик-капельницы.



