По информации ВОЗ, ежегодно в мире около 5 млн детей погибают в результате острых кишечных инфекций (ОКИ). При этом более 10% из них умирают в результате ротавирусной инфекции — так называемого «кишечного гриппа».
ОКИ — это инфекционные заболевания с энтеральным механизмом передачи, характеризующиеся диареей, рвотой, обезвоживанием организма пациента и общей интоксикацией. Возбудителями острых кишечных инфекций у детей являются бактерии, вирусы или простейшие микроорганизмы.
Заражение кишечными инфекциями связано с употреблением некачественных или неправильно хранящихся продуктов, некипяченой воды, нарушениями правил личной гигиены. Некоторые возбудители ОКИ, например, ротавирус, обладают высокой контагиозностью, поэтому заразиться «кишечным гриппом» можно даже при соблюдении санитарных норм.
Обратите внимание, ОКИ представляют угрозу для детей из-за особенностей их организма, поэтому лечение кишечных инфекций должен осуществлять врач. Ниже вы найдете информацию о первой помощи, которую вы можете оказать ребенку до приезда доктора, а также о терапевтических мероприятиях, которые можно выполнять в домашних условиях по врачебному назначению.
ОКИ: симптомы
Диарея (понос) является наиболее распространенным специфическим признаком кишечных инфекций у детей. Жидкий стул более трех раз в сутки, отмеченный у ребенка, должен заставить родителей заподозрить ОКИ.
Обратите внимание, у младенцев на грудном вскармливании частота стула более высокая по сравнению с детьми старшего возраста.
Кроме увеличения частоты стула и его жидкой консистенции, о кишечной инфекции могут говорить изменения его цвета. Например, при вирусном гепатите A наблюдается обесцвечивание кала, а при дизентерии в нем могут появляться примеси крови, слизи и зелени.
Рвота — еще один специфический признак ОКИ. Даже однократная рвота у ребенка может говорить о развитии заболевания.
В большинстве случаев у детей с ОКИ повышается температура тела. В зависимости от возбудителя и тяжести течения заболевания, она может достигать 41 °C или оставаться субфебрильной. Также у ребенка могут наблюдаться следующие признаки интоксикации и поражения желудочно-кишечного тракта — тошнота, общая слабость, адинамия, боли в животе, болезненные позывы к дефекации (тенезмы).
Дегидратация (обезвоживание), развивающаяся в результате диареи, рвоты и повышения температуры, является основной опасностью при ОКИ у детей. Коррекция выраженной дегидратации возможна только в условиях медицинского стационара, поэтому немедленно обратитесь к врачу, если подозреваете у малыша кишечную инфекцию.
Лечение острых кишечных инфекций у детей
Как отмечалось выше, при ОКИ у ребенка вам следует немедленно обратиться к врачу. Это связано с угрозой дегидратации, которая может развиваться у маленьких детей в течение нескольких часов после начала заболевания. До приезда врача вам следует оказать ребенку помощь самостоятельно.
Терапия ОКИ включает этиологические, патогенетические и симптоматические методы. Первые направлены на уничтожение возбудителя заболевания. Вторые воздействуют на механизм развития болезни, а третьи устраняют ее отдельные симптомы. Обратите внимание, первую помощь при кишечных инфекциях у детей следует оказывать, используя патогенетические методы терапии.
Патогенетическое лечение ОКИ
Как отмечалось выше, тяжесть состояния ребенка при ОКИ обычно обусловлена дегидратацией — потерей жидкости в результате диареи, рвоты и ускоренного испарения через легкие при повышенной температуре. Кроме этого, организм страдает в результате скопления токсинов в желудочно-кишечном тракте, образующихся в результате воспалительного повреждения стенок кишечника, нарушения переваривания и распада бактерий.
Таким образом, основными задачами патогенетической терапии являются:
- Регидратация организма — восполнение жидкости и минералов, потерянных в результате диареи и рвоты.
- Удаление токсинов из желудочно-кишечного тракта.
- Удаление токсинов из крови ребенка.
Борьба с дегидратацией организма является наиболее важной задачей при ОКИ у детей. Ребенок должен пить как можно больше, чтобы избежать тяжелой степени обезвоживания, которая является угрожаемым для жизни состоянием. В первые часы заболевания поите ребенка кипяченой водой и специальными препаратами для оральной регидратации — «Оралит», «Регидрон» и другие.
Вы можете самостоятельно сделать раствор для оральной регидратации в домашних условиях. Для этого возьмите 1 литр холодной кипяченой воды, добавьте в нее полторы столовых ложки сахара, пол чайной ложки соли и четверть чайной ложки пищевой соды. Тщательно перемешайте — раствор готов.
?>Из-за повышенного температурного режима окружающей среды на руках, в воде и продуктах быстро размножаются микробы, вызывающие заболевание. Проникая в кишечник, микроорганизмы поражают как отдельные его участки, так и целиком. Летняя жара – наиболее подходящая пора для размножения и экстремального развития указанных болезнетворных организмов.
Попадая в благоприятные условия для развития, возбудители кишечных заболеваний выделяют яд – энтеротоксин, нарушающий жизнедеятельность всего желудочно-кишечного тракта, вызывающий интоксикацию всего организма.
Основные виды заболеваний кишечной инфекции:
- холера;
- дизентерия;
- сальмонеллез;
- пищевое отравление;
- ботулизм;
- брюшной тиф.
Симптомы инфекции
В начальной стадии заболевания проявляются симптомы обыкновенного ОРЗ. Заболевший ощущает слабость и вялость, снижается аппетит и возникает тошнота, появляются головные боли с легким головокружением.От момента попадания болезнетворного микроорганизма в организм человека до появления первых признаков заболевания проходит разное время: от нескольких часов до двух суток.
Медицинская наука выделяет 2 вида совокупности симптомов, характеризующих развитие кишечной инфекции:
1. Инфекционно-токсические.
Как правило, повышение температуры до запредельно высоких показателей (выше 38,9°С) является первым признаком внедрения в организм человека микробных или пищевых токсинов. Повышение температуры сопровождается признаками отравления: головокружение на фоне общей слабости, незначительная тошнота, иногда рвота.
При некоторых заболеваниях (холера), пищевых отравлениях (стафилококк) повышение температуры не наблюдается.
Такие характерные признаки являются предшественниками второго вида синдромов – кишечного.
2. Кишечная симптоматика.
Расстройство работы всего пищеварительного тракта после заражения болезнетворными микроорганизмами имеет характерные признаки:
В период обострения заболевания настоятельно рекомендуется исключить полностью употребление молока и молочных продуктов, лука, чеснока, алкоголя и газированных напитков. Воздержаться в полной мере от употребления жирного, жаренного, копченостей, макаронных изделий, всех видов консервов, пряностей и острых приправ.
Пищу следует варить или готовить на пару, употреблять как пюре или в протертом виде. В этот период рекомендуется употреблять:
- легкие бульоны (телятина, индейка, мясо куриное);
- сваренные на воде жидкие каши (манная, рисовая, гречневая, овсяная);
- суп без зажарки и острых приправ;
- нежирное мясо, приготовленное на пару, или варенное, измельченное в блендере;
- паровую рыбу нежирных сортов (судак, окунь);
- белок 1 яйца, приготовленный в виде парового омлета;
- ягодные кисели, яблочное пюре из запеченного яблока без кожуры, некислые фруктовые морсы;
- отварные овощи только в протертом виде;
- чай: черный, зеленый, травяной, разбавленные соки некислых ягод;
- сухари из белого хлеба;
- галетное печенье.
Фармакологическая терапия. В начале текущего столетия медицинскими научными работниками пересмотрен принцип фармакологического лечения кишечных инфекций, выразившийся в значительном сокращении применения антибиотиков. Наукой доказано, что человеческий организм сам может уничтожить болезнетворные микроорганизмы. Иммунная система человека самостоятельно вырабатывает необходимое количество антител, пагубно влияющих на микроорганизмы, проникшие в кишечник.
Вот поэтому лекарственные препараты для лечения кишечных инфекций не применяются. Необходимо строго придерживаться описанных выше мероприятий по поддержанию водно-солевого баланса организма и неукоснительно соблюдать диету.
Но в медицинской практике установлены случаи, при которых госпитализация больного и применение интенсивной фармакологической терапии в стационарных условиях просто необходима:
- дети в возрасте до 1 года, взрослые – старше 65 лет;
- наличие крови в фекалиях;
- увеличивается рвота после прекращения диареи с резким повышением температуры и болями в животе;
- из-за постоянной рвоты невозможно пить водно-солевые растворы;
- сильное ослабление организма на фоне постоянно возникающей жажды.
Во всех остальных случаях возможно лечение в амбулаторных условиях.
Для сохранения естественной микрофлоры кишечника применение , пребиотиков и сорбентов не обязательно. Не рекомендуется принимать и обезболивающие препараты, которые снимают болевые спазмы. Прием обезболивающих лекарств и препаратов притупляет внимание заболевшего, тяжелее определить момент развития осложнения, что приводит к необратимым последствиям.
Сорбенты и пребиотики не приносят вреда организму, но и медицинской наукой не доказана их высокая эффективность. Принимать их рекомендуется по собственному желанию.
К сорбентам относятся:
- «Энтеросгель». Способствует выводу токсинов, бактерий, возбудителей заболевания. Уменьшает болевые спазмы. Фармакологическая форма – паста.
- Активированный уголь. Сверхактивное употребление при расстройстве способствует образованию запоров, снижению темпа вывода токсинов из организма.
- «Полисорб». Не раздражает слизистую оболочку желудка, связывает ядовитые вещества, выделяемые некоторыми видами бактерий. Применяется для уменьшения интоксикации организма при кишечных инфекциях.
- «Смекта». Снижает болевые ощущения в желудке. Образовывает пленку в кишечнике и желудке.
- «Линекс»
- «Бификол»
- «Лактобактерин»
- «Нормофлорин-Д»
- «Лактобактерин»
По усмотрению лечащего доктора, могут назначаться средства для профилактики инфекций, поддержания работоспособности пищеварительного тракта и снижения температуры тела:
- ферменты («Мезим», «Креон», «Панкреатин», «Микразим»);
- кишечные антисептики («Фуразолидон», «Интетрикс», «Интестопан», «Энтерофурил»);
- жаропонижающее на основе «Парацетамола», «Ибупрофена», «Нимесулида»;
- обезболивающие на основе анальгетика или «Но-шпу».
- примеси крови в фекалиях;
- тяжелой форме холеры;
- длительном поносе, вызванном попаданием в кишечник бактерии лямблиоза.
Применять в лечебных целях фармакологические препараты при кишечной инфекции без консультации с врачом категорически запрещается.
Чего нельзя делать при лечении?
Не все методы лечения кишечной инфекции и медицинские препараты оказывают положительное воздействие. Некоторые полезные советы при лечении:- Неконтролируемое употребление различных растворов с марганцовкой, пищевой содой усугубляет ситуацию с прогрессом заболевания.
- Использовать лекарственные препараты «Мотилиум» и «Имодиум» для прекращения диареи и рвоты в начальной стадии развития заболевания категорически не рекомендуется. При их применении происходит накопление токсических веществ в ЖКТ, замедляющих выздоровление.
- Фармакологические препараты типа «Альмагель» не используются для лечения кишечных инфекций, эффективность их применения равна 0.
- Избыточное употребление сорбентов затрудняет естественную функцию организма самостоятельного вывода токсических веществ.
- Лекарственные препараты, содержащие ферменты, не позволяют специалистам установить точный диагноз.
- Самостоятельно не стоит делать клизму с теплой и горячей водой.
- Не нужно прикладывать тепло любого вида в области живота. Тепло способствует воспалительному процессу.
При вирусном поражении организма наиболее часто бывает ротавирусная, норавирусная, энтеровирусная, которые отличаются только родом поражающего вируса.

Бактериальная кишечная инфекция вызывается попаданием бактерий в желудочно-кишечный тракт. Характерные инфекционные заболевания: холера, сальмонеллёз, паратиф, тиф, дизентерия, эшерихиоз.
Главная характерная черта такого вида заболевания – воспаление одного из отделов кишечника, вызванного бактериями или вирусами. Каждый их них поражает «свой» отдел.
Инкубационный период такого заболевания составляет от нескольких часов до нескольких суток (период «поиска» возбудителем «своего» отдела пищеварительной системы).
Обычно такое поражение организма происходит через попадание микроорганизма через рот человека с продуктом питания.
Симптомы заболевания мало чем отличаются от любой кишечной инфекции: ухудшение самочувствия, появление диареи и рвоты на фоне повышения температуры и тошноты, болей и скопления газов в животе.
Принципиального расхождения лечения от описанного выше нет.
При появлении первых симптомов заболевания лучше обратиться к врачу, не предпринимая самостоятельных шагов лечения.
В народной медицине существует множество разных рецептов применения трав для лечения любого заболевания. Не исключение и кишечные инфекции.1. Восстановление водно-солевого баланса:
В 1 000 г очищенной (возможно – предварительно прокипяченной) воды растворить 80 г рафинада, 10 г поваренной соли, 5 г пищевой соды, 200 г свежеприготовленного апельсинового сока. Употребить без ограничений за день.
2. Отвары:
- 50 г мелко измельченных стеблей и цветов зверобоя залить 500 г «крутого» кипятка. Полученную смесь выдержать 30 мин. на водяной бане. Профильтровать через 4 слоя марли, отжать. Полученный отвар привести к первоначальному количеству добавлением кипяченой воды. Дать остыть. Употреблять за 20 мин. до приема пищи по 150 г. Использовать отвар за день.
- 25 г измельченных сухих корней синюхи голубой прокипятить 30 мин. на медленном огне в 250 г воды. Остудить. Процедить через чайное ситечко. Принимать отвар по 1столовой ложке после приема пищи не менее 4 раз в день.
- 50 г сухого растения сушеницы болотной кипятят 2 ч. на медленном огне в 250 г воды. Принимают полученный отвар по полстакана перед приемом пищи не менее 4 раз в день.
- 45 г коры дуба залить 1 000 г «крутого» кипятка, проварить 15 мин. на медленном огне. Дать остыть и процедить. Принимать по 150 г полученного отвара не меньше 6 раз в течение суток.
- 40 г сухих листьев ежевики заливают «крутым» кипятком в термосе на 30 мин. Принимать по 100 г 4 раза в день.
- 40 г высушенных цветков пижмы настаивают в термосе с 1 л «крутого» кипятка не менее 6 час. Принимать настой 3 раза в день перед едой по 150 г.
- По 50 г плодов черники, измельченных корней кровохлебки и горца настоять 60 мин. в 1 л «крутого» кипятка, тщательно обмотав емкость теплым пледом. Полученный настой выпивают в течение дня равными пропорциями.
Кишечная инфекция у детей
Неокрепший детский иммунитет, слабая бактерицидная способность слюны и желудочного сока ребенка, несоблюдение правил личной гигиены маленькими детьми – первопричины детской заболеваемости кишечной инфекцией. Как и у взрослых, возбудителями болезни у детей могут быть бактерии, вирусы.В представленном видео показаны профилактические меры заболевания детей кишечной инфекцией, а также первые признаки, которые обязывают родителей показать ребенка врачу, и способы лечения.
Диагностика
Качественно проведенная диагностика позволяет с большой точностью выявить возбудителя заболевания и назначить правильное лечение. Вот почему так важно сдать .Виды диагностики:
- Бактериологический посев – лабораторное исследование, предусматривающее посев отобранных образцов биоматериала больного ребенка на питательные среды, выдержки их при определенном температурном режиме с целью определения болезнетворных микроорганизмов. Одновременно проводится изучение чувствительности выявленных микроорганизмов к бактериофагам и антибактериальным препаратам.
- Анализ на антитела – определяется общий уровень состояния иммунной системы ребенка, выявляются отклонения от нормы.
- Иммуноферментный анализ – проведение специальных биохимических реакций в лабораторных условиях с целью определения наличия или отсутствия антител, установление их числового порядка.
- Лабораторное копрологическое исследование кала ребенка – определяет состояние ЖКТ по перевариванию пищи, эффективность всасывания питательных веществ.
Особенности лечения кишечной инфекции у детей
Характерные приметы и симптомы, способы проникновения в организм ребенка кишечной инфекции мало чем отличаются от взрослых.Высокая температура. В случае поражения кишечной инфекцией понижать завышенную температуру до нормальной ребенку просто необходимо. Высокая температура способствует потере организмом большого количества жидкости, наступает обезвоживание, влияние токсинов прогрессирует.
Обезвоживание детского организма. Обильное питье ребенком снижает риск наступления обезвоживания. В первое время детская иммунная система не имеет достаточного количества антител, которые подавляют болезнетворные микробы и вирусы. Постоянное восполнение физиологических водных потерь – основная задача родителей. Для этих целей применяют такие же фармакологические препараты, как и для взрослых.
Такой раствор можно приготовить самостоятельно в домашних условиях. На 1 л воды добавить:
- 15 г кухонной поваренной соли;
- 10 г пищевой соды;
- 50 г сахара-рафинада.
Сорбенты против кишечной инфекции. Фармакологические препараты, поглощающие яды, вырабатываемые микроорганизмами, токсины внутри пищеварительной системы, имеет смысл применять при лечении ребенка. Применять их необходимо строго в соответствии с инструкцией, прилагаемой к препарату.
Применение позволяет уберечь детский организм от отравления ядами и снизить обезвоживание.
Антибиотики. Ни одно учреждение здравоохранения не рекомендует самостоятельно, по инициативе родителей, без квалифицированного осмотра и обследования специалистом принимать решение об употреблении ребенком антибиотиков для излечения кишечной инфекции. Ребенка необходимо показать врачу, и только специалист назначает такое лечение.
Подробнее о том, что такое кишечная инфекция и чем может помочь родитель при возникновении у его ребенка такой инфекции, рассказывает в следующем видео врач-педиатр Комаровский Е.О.:
Малейшее подозрение на заболевание ребенка кишечной инфекцией – повод обратиться к доктору.
Острая кишечная инфекция у детей
Острые вирусные инфекции часто появляются в раннем детском возрасте. Тяжелой формой болеют только грудные дети.Повышение температуры тела (до 38-39°С), общее недомогание ребенка, снижение двигательной активности, апатия к окружающему, появление рвотных симптомов (6–9 раз в сутки) – первые признаки ротавирусной инфекции. Вскоре появляется жидкий стул желтого цвета с кислым запахом, сопровождаемый болевыми ощущениями в кишечнике. Не исключение – воспаление дыхательных путей.
Неспециалисту сложнее отличить от других заболеваний из-за схожести симптомов.
Одновременно с признаками ротавирусной инфекции у больного ребенка наблюдаются судороги, лихорадка, боли в области сердца, воспалительный процесс верхних дыхательных путей, учащенный пульс. Такой вид инфекции часто дает осложнения на центральную нервную систему, способствует возникновению сердечных заболеваний. Поэтому лучше не избегать в положенные сроки.
Насморк, конъюнктивит, отсутствие аппетита и частый жидкий стул – основные признаки попадания ребенку энтеровирусной инфекции.

Поражение организма малыша бактериальной инфекцией во многом схоже с вирусной. Рвота при бактериальном поражении, в отличие от вирусного, проявляется не всегда. Фекалии различаются цветом (зеленый), при запущенной форме наблюдаются вкрапления крови и слизи.
Первое подозрение на острую кишечную инфекцию – повод пригласить педиатра на дом, который назначит лечение или направит в стационарное отделение медицинского заведения.
Родители могу самостоятельно, не дожидаясь прихода врача, проводить восполнение водно-солевого баланса организма через увеличение потребления жидкости.
Рацион питания не отличается от питания взрослого человека при таком заболевании. Особое питание и обильное водопотребление – залог успешного лечения.
Лечебные фармакологические препараты, особенно антибиотики, для лечения ребенка применять только по назначению доктора, не проявлять самостоятельность.
Меры профилактики
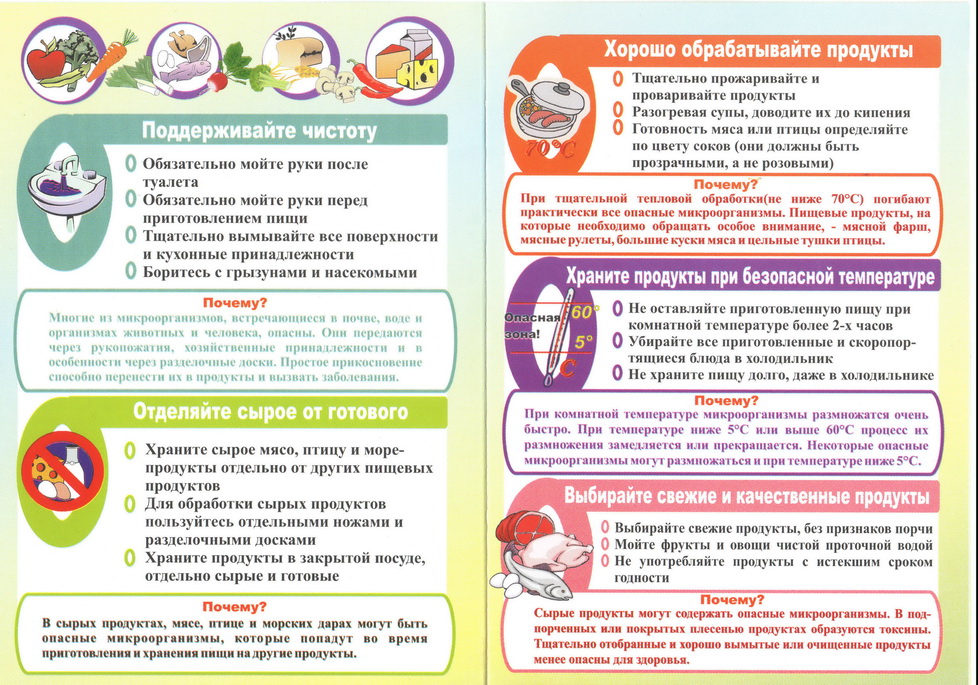
Упредить легче, чем вылечить – правило, известное всем. Постоянно соблюдая простые санитарные правила, не нарушая нормы питания и потребления продуктов, появляется возможность избежать заражения кишечной инфекцией:- приучиться мыть руки перед едой, после туалетных процедур;
- пить некипяченую воду с незнакомых источников категорически запрещено;
- обильно мыть в проточной воде фрукты и овощи, предназначенные для употребления;
- потреблять мясо и рыбу только после достаточной (до полной готовности) термической обработки;
- хранить только в холодильнике скоропортящиеся продукты, не употреблять их после окончания срока хранения;
- не кушать блюда и изделия неизвестного приготовления.
Соблюдая этот простой порядок, объективная возможность заболевания кишечной инфекцией снижается в разы.
Любая кишечная инфекция является острой. Появляется внезапно, развивается стремительно, проходит в относительно короткое время. Несвоевременное принятие мер при первых же признаках, запоздалое обращение к специалистам, может привести к необратимым последствиям.
Кишечная инфекция – разновидность заболеваний инфекционного характера, что поражают желудочно-кишечный тракт. Организм взрослого человека с сильным иммунитетом справляется с недугом быстро, а вот здоровью ребенка он может нанести большой вред. При бездействии, и неоказании своевременной медицинской помощи еще несформировавшийся организм может не справиться с проблемой. В 30 % случаев причиной смертей детей до трех лет стает именно кишечная инфекция. Важно чтобы все родители знали, что поход с ребенком к врачу оттягивать нельзя и при первых признаках инфекционного заболевания следует обращаться за квалифицированной помощью.
Что может спровоцировать кишечную инфекцию?
Заразные заболевания, которые могут появляться в желудочно-кишечном тракте, могут быть вызваны отдельными разновидностями бактерий и вирусов. Все патогенные микроорганизмы имеют хорошую устойчивость к неблагоприятным факторам, могут продолжительный период сохранять свою жизнедеятельность при низких температурах. Они живут на грязных участках тела человека, на продуктах питания, так и на предметах обихода.
Занести возбудитель в пищеварительный тракт гораздо проще, чем потом избавиться от последствий его жизнедеятельности. Основная мера профилактики для любого ребенка – регулярное мытье рук, в особенности перед приемами пищи. Следует внимательно относиться также и к продуктам питания, выбирая для детского рациона только свежие ингредиенты, соблюдать условия их хранения и приготовления.
Группа кишечных инфекций включает в себя следующие заболевания:
- Протейная инфекция.
- Дизентерия. Наиболее распространенная среди детей форма заболевания, что спровоцирована бактерией шигелла.
- Вирусная диарея, которая относятся к самым лояльным и легко протекающим видам заболевания.
- Стафилококковое поражение кишечника. Наиболее часто настигает младенцев первых месяцев жизни.
- Колиэнтерит. Это очень распространенная инфекция, что спровоцирована энтероинвазивной кишечной палочкой.
Лечение кишечной инфекции усложняется тем, что для установления возбудителя заболевания требуется не менее трех суток времени. Именно за это время активируются патогенные микроорганизмы во взятых на анализы каловых массах и мазке собранного из слизистой кишечника. Биологические материалы в лаборатории помещаются в специальную, благоприятную для патогенных бактерий среду, и наблюдаются определенное время. За время исследования врачи оказывают ребенку медицинскую помощь, воздействия теми методами и средствами, что эффективны против всех возбудителей этой группы.
Как можно заразиться кишечной инфекцией
Следует понимать то, что возбудители кишечной инфекции живут повсюду, на сто процентов застраховать ребенка от болезни не представляется возможным. Но снижать степень риска заражения можно и нужно путем соблюдения элементарных правил гигиены, условий хранения и обработки пищи. Наиболее благоприятный для заболевания период – летнее время, когда возбудители наиболее часто встречаются в таких скоропортящихся продуктах, как мясо, рыба, молочные составляющие. Очень ответственно следует относиться к технологии приготовления еды для детей, пищевые ингредиенты должны поддаваться обработке предусмотренным для них температурным режимом.
Кроме того в жаркое время года человек потребляет намного больше жидкости, которая попадая в пищеварительную систему разбавляет желудочный сок, тем самым снижая его бактерицидные свойства. Слюна имеет схожее антибактериальное воздействие, поэтому при тщательном пережевывании пищи, можно добиться обильного выделения слюны, которая обеззараживает патогенные бактерии. В слизистых оболочках организма также живут полезные бактерии, что противодействуют болезнетворным микробам.
Реже бактерии попадают в организм ребенка через предметы обихода, в особенности, такие как грязная посуда, игрушки. Грязные руки – тоже прямая угроза заражения, вот почему важно тщательно мыть ребенку руки перед едой и убирать от него лишние предметы. Так как в детских садах персонал не всегда успевает проследить за каждым ребенком, то риск заражения кишечной инфекцией в этих учреждениях повышается. Кроме того в редких случаях возбудитель может попасть в организм вместе воздушным и пылевым потоками.
Но поступление в пищеварительный тракт патогенных микробов не всегда грозит развитием заболевания. Если иммунитет ребенка не ослаблен, состояние микрофлоры кишечника хорошее, а количество возбудителей не значительное, то организм может устоять перед инфекцией. Но дисбактериоз в ослабленном детском организме – прямая угроза к заражению, вызван он может быть длительным приемом антибиотиков. Нервные напряжения и истощения – факторы, что способствую развитию заболеваний данной группы.

Симптоматика кишечной инфекции у детей
Если возбудитель начал свою деятельность, а организм не в силах справиться с инфекцией, то начинается развитие заболевания. Первая его стадия проявляется недомоганием, головными болями, тяжестью в отделе желудка. Далее наступает острая форма, что сопровождается повышением температуры тела, ознобом, рвотой, диареей.
Преобладание того или иного симптома свидетельствует о зоне поражения, ведь в зависимости от пострадавшего участка, меняется и симптоматика. Патогенные вирусы и микроорганизмы, попадая в пищеварительный тракт, размножаются, их жизнедеятельность вызывает нарушения в его работе кишечника, разрушение клеток тканей желудка, провоцирует дисбаланс ценных для организма микроэлементов.
Последствия заражения инфекций проявляются в таких формах:
- Острый энтерит. Его развитие наблюдается при поражении тонкого отдела кишечника. Характерные для него симптомы - жидкий стул, учащение опорожнения кишечника. Причем течение заболевания сопровождается ярко выраженным болевым синдромом, проявлением которого у младенцев стает – поджимание ножек и плач, а у детей постарше – жалобы на боль в животе.Количество дефекаций у больного ребенка возрастает до 20 раз в сутки. Первые опорожнения – непереваренная пища, а в дальнейшем – зловонная водянистая масса с раздражающим кожу малыша эффектом. Цвет каловых масс зависит от вида бактерии, выступившей в качестве возбудителя: лимонный оттенок – признак наличия стафилококка, зеленый окрас говорит о сальмонеллезе, а прозрачнее массы – свидетельствуют о ротавирусной инфекции
- Острый гастрит. Его развитию предшествует поражение возбудителем желудка. Характерными для гастрита признаками является острое проявление тошноты, рвоты, повышения температуры тела, появлением болезненных ощущений в желудочном отделе. Данная форма инфекции – результат пищевых отравлений.
- Острый колит. Его развитие наступает при поражении толстого отдела кишечника. Первые симптомы – частый и скудный прозрачный стул, в котором присутствуют слизевые буроватые массы. В этих испражнениях могут присутствовать частицы гноя, а при сложном течении заболевания – гной в значимых количествах. У больного ребенка проявляются частые позывы к дефекации, тошнота, рвота, болевой синдром в области живота. Чаще всего колит – проявление дизентерии и сальмонеллеза.
Последствия кишечной инфекции
При любой форме течения кишечной инфекции организм малыша ослабляется, угроза обезвоживания возрастает. Острая стадия, сопровождающаяся рвотой, диареей, сильными болями, может длиться от 6-48 часов.
Обезвоживание – одно из самых неблагоприятных для ребенка последствий, чреватых летальных исходом. В условиях стационара медперсонал может справиться с обезвоживанием, если пациент попадает к ним своевременно. Пока же ребенок ждет медицинской помощи ему нужно давать больше питья, причем предпочтение следует отдать негазированной питьевой воде. Дозировать жидкость необходимо чайными ложечками и участить периодичность приема питья.
Интоксикация – неблагоприятный результат развития инфекция в кишечном тракте ребенка. Так как патогенная микрофлора продуцирует множество токсинов, то все они вместе с кровотоком попадают в жизненно важные органы малыша. Наиболее уязвимыми оказываются почки, работа которых может быть нарушена, если своевременно не очищать кровь малыша от токсинов.
Какой должна быть первая помощь
Голод. Первые симптомы инфекции должны послужить сигналом к прекращению кормления больного ребенка, так как попадающая в пораженную пищеварительную систему пища заражается и усугубляет течение заболевания. Кормить в этом случае можно только грудничков молоком матери, при условии, что она не заражена инфекцией.
Обильное питье. Частое потребление ребенком воды, в небольших количествах – мера, что относится ко всем детям. Даже грудничкам рекомендуется давать понемногу воды. При появлении рвоты от питья нужно сократить количество разового приема воды, но увеличить его частоту.
Абсорбент. Когда кишечная инфекция настигает детей старше шести месяцев, то нему следует дать Энтерос гель, активирующий уголь или другое абсорбирующее вещество. Дозировка завить от массы тела ребенка, на 10 кг массы тела требуется одна таблетка угля или чайная ложка геля.
Гораздо легче противостоять негативным последствиям заболевания, если владеть информацией о нем и не пускать болезнь на самотек. При первых явных подозрениях на кишечную инфекцию у ребенка, ему нужно оказать первую помощь и незамедлительно обращаться за медицинской помощью. Не стоит забывать и о мерах предосторожности, так как инфекция заразна, то больному ребенку нужно выдать отдельную посуду и следить, чтобы он тщательно мыл руки после похода в туалет.
Меры профилактики кишечной инфекции у детей
- Тщательное и регулярное мытье рук с мылом, перед едой – в обязательном порядке.
- Хорошая санитарная обстановка, так как грязь – первая угроза заражения.
- Воздержание от приема сладостей с кремовыми наполнителями в жаркое время года.
- Хранение мясных, рыбных сырых продуктов в специальных контейнерах или полиэтиленовой пленке, обязательно в холодильниках. Следует предотвратить контакт этих продуктов с готовой пищей, так как в еду может попасть возбудитель инфекции.
- Правильная термическая обработка мясных и рыбных блюд, при воздействии слишком высоких температур патогенные микроорганизмы погибают. Недоготовленная пища – прямой путь к заражению.
- Потребление минеральной или кипяченой воды. В сырой, неочищенной воде количество микробов, и патогенных в том числе значимое количество.
- Тщательное пережевывание еды.
Предосторожность проста, а раскаяние многосложно.
Гете
Продукты питания и вода, потребляемые человеком, весьма далеки от стерильности. Миллиарды самых разнообразных бактерий ежедневно и ежечасно попадают к нам в организм, и совершенно ничего страшного от этого не происходит — уж слишком много способов нейтрализации микробов выдумала природа. Обладающая бактерицидными свойствами слюна, ядовитый желудочный сок, множество своих, «хороших» бактерий в кишечнике — все это не дает чужакам возможности прижиться и сделать свое черное дело.
Тем не менее человека, ни разу не болевшего кишечной инфекцией, просто не существует. Не существует хотя бы потому, что имеется множество способов нейтрализации всех многочисленных защитных сил — глотать, не пережевывая, чтобы слюна не успела до микробов добраться, переедать, нейтрализовать щелочными напитками кислый желудочный сок, убивать собственных микробов антибиотиками и т. д.
Но наиглавнейшей причиной кишечных инфекций было, есть и будет несоблюдение элементарных гигиенических норм — неправильное хранение пищевых продуктов, немытые руки, снующие между обеденным столом и туалетом мухи. В конце концов, какими бы замечательными защитными силами человеческий организм ни обладал, всегда найдется такое количество микробов, нейтрализовать которое просто невозможно.
Возбудителями кишечных инфекций могут быть бактерии (дизентерийная палочка, сальмонелла, стафилококк, палочка брюшного тифа, вибрион холеры) и некоторые вирусы.
Конкретное имя конкретного возбудителя конкретной кишечной инфекции интересует, прежде всего, медицинских работников. Объем, направленность и интенсивность противоэпидемических мероприятий во многом определяется именно видом возбудителя.
Одни бактерии распространяются через воду, другие — через продукты питания, причем продукты эти не какие угодно, а совершенно определенные. В одном случае — овощи, в другом — яйца, в третьем — молочные продукты и т. д.
Одни бактерии очень(!) заразны (например возбудитель холеры), другие — поменьше.
В одном случае заболевание развивается стремительно и представляет собой реальную угрозу человеческой жизни, в другом — симптомы развиваются медленно, а сама болезнь не особенно опасна.
Микробы, возбудители кишечных инфекций, могут (как правило, так оно и происходит) поражать не весь желудочно-кишечный тракт, а определенные его отделы. Воспалительный процесс в каждом таком отделе имеет свое медицинское название: воспаление желудка — ГАСТРИТ, двенадцатиперстной кишки — ДУОДЕНИТ, тонкого кишечника — ЭНТЕРИТ, толстого кишечника — КОЛИТ.
Помните — мы уже приводили похожие слова, когда писали о поражении органов дыхания: ринит, фарингит, ларингит, трахеит, бронхит… С желудочно-кишечным трактом ситуация аналогичная, а одновременное поражение нескольких его отделов порождает использование сложных и страшных слов: гастродуоденит, гастроэнтерит, энтероколит, гастроэнтероколит. Становится понятным, что медицинский термин «энтероколит» не является именем болезни — он лишь характеризует поражение определенного участка желудочно-кишечного тракта. Этот самый «определенный участок» врачи выявляют довольно легко — по симптомам болезни и по внешнему виду каловых масс. А вот установить точное имя болезни по симптомам довольно сложно. Хотя многие кишечные инфекции имеют весьма характерные симптомы. По крайней мере, дизентерию, брюшной тиф, холеру часто удается диагностировать без дополнительных анализов.
Тем не менее как бы очевидны ни были симптомы, окончательный диагноз ставится только после микробиологического обследования (исследуют кал, рвотные массы, воду, которую собирают после промывания желудка, кровь, «подозрительные» продукты питания и напитки). Обнаружили дизентерийную палочку — значит, точно дизентерия. Обнаружили сальмонеллу — значит, точно сальмонеллез и т. д.
Но все не так однозначно. Для того чтобы поставить диагноз, следует не просто обнаружить микроб. Необходимо, чтобы обнаружение микроба сопровождалось конкретными симптомами кишечной инфекции — рвотой, поносом и т. д. При самых разнообразных профилактических обследованиях (перед тем, например, как ребенок пойдет в детский сад или школу, перед поездкой в санаторий) сплошь и рядом в кале обнаруживают нечто плохое — опасную кишечную палочку, или сальмонеллу, или палочку дизентерии. Если микроб есть, а проявлений кишечной инфекции нет, такая ситуация свидетельствует о том, что данный человек (взрослый или ребенок, не принципиально) — «жертва бактериологического обследования» — является здоровым носителем определенной бактерии. Т. е. этот человек имеет к данному возбудителю иммунитет; иными словами, заболеть он не может, но все же для общества представляет угрозу, поскольку распространяет заразу. И таким человеком медики пренепременно займутся вплотную.
После проникновения в человеческий организм возбудители кишечных инфекций начинают активно размножаться, что приводит, во-первых, к нарушениям процесса пищеварения и, во-вторых, к воспалению клеток слизистой оболочки кишечника . Типичным и наиболее характерным следствием двух указанных процессов является основной симптом любой кишечной инфекции — понос . Другие признаки болезни — тошнота, рвота, боли в животе, повышение температуры тела, отсутствие аппетита, общая слабость — встречаются часто, но обязательными спутниками кишечной инфекции не являются.
Кстати, следует отметить, что на бытовом и на медицинском уровне понятия кишечной инфекции весьма разнятся. Для обычного человека ясно: раз есть понос, значит, и кишечная инфекция есть, а для врача главное не симптомы, а путь заражения. С медицинских позиций, любая болезнь, передающаяся через рот (с пищей, водой, немытыми руками — так называемый фекально-оральный путь инфицирования), является типичной кишечной инфекцией. Наиболее показательный пример — вирусный гепатит А (болезнь Боткина). Заражение вирусом всегда происходит при его попадании в желудочно-кишечный тракт, но поражается печень, а никакого поноса в большинстве случаев нет.
Пути профилактики кишечных инфекций достаточно очевидны и сводятся к соблюдению элементарных гигиенических норм: мытью рук, особенно тщательно после посещения туалета, термической обработке пищи и воды, выполнению правил хранения пищевых продуктов, изоляции больных и, как минимум, обязательному выделению им отдельной посуды.
Всегда следует помнить, что наиболее страшным и опасным последствием любого поноса является потеря организмом жидкости и солей . Без пищи человеческий организм более или менее благополучно может просуществовать пару недель, но без адекватного обеспечения водой и солями калия, натрия, кальция человек жить не может: в этом случае счет идет на часы.
Запасы воды и солей особенно невелики в организме ребенка, и именно для детей кишечные инфекции представляют собой реальную угрозу здоровью и жизни.
Таким образом, истинная тяжесть кишечной инфекции зачастую определяется не частотой стула, не запахом и цветом испражнений, а именно степенью обезвоживания. Определить тяжесть кишечной инфекции может только врач, но вероятность того, что по поводу каждого поноса люди будут обращаться за медицинской помощью, очень невелика. Поэтому подчеркнем, что вне зависимости от того, как называется конкретная кишечная инфекция, существуют совершенно определенные правила поведения больного и его родственников.
10. Немедленно обращайтесь за медицинской помощью, если :
- наиболее волнующим симптомом кишечной инфекции является боль в животе;
- из-за упорной рвоты вы не можете ребенка напоить;
- более 6 часов нет мочи;
- сухой язы к, запавшие глаза, кожа приобрела сероватый оттенок;
- в кале имеется примесь крови;
- понос прекратился, но при этом усилилась рвота, и (или) резко поднялась температура тела, и (или) появились боли в животе.
11. При улучшении состояния не торопитесь скармливать детенышу все подряд. Чай с нежирным творожком, рисовая и овсяная кашки — пусть потерпит-поголодает сутки-двое, здоровее будет.
Следует отметить: современная терапия кишечных инфекций вовсе не предусматривает глотание всеми любимых фталазола и левомицетина хотя бы потому, что причиной каждого второго поноса являются вирусы , на которых упомянутые антибактериальные препараты не действуют вообще. Но даже если это бактерия, отношение к использованию антибактериальных препаратов неоднозначно. Так, при дизентерии антибиотики используются практически всегда, а при сальмонеллезе — значительно реже.
Парадоксальность лечения кишечных инфекций состоит прежде всего в том, что строгая диета, восполнение потерь жидкости и солей да плюс время и терпение — это почти всегда достаточные условия для выздоровления (соблюдение при этом правил гигиены подразумевается).
Что же здесь такого парадоксального? — спросите вы. Прежде всего то, что пить и голодать, в представлении наших соотечественников крайне недостаточно для «полноценного» лечения, надобно еще таблеточек, да побольше…
Потребность в вышеупомянутом «полноценном» лечении небезуспешно пытается удовлетворить медицинская наука, которая активно разрабатывает новые методы помощи кишечно пострадавшим.
Так, в качестве альтернативы антибиотикам предлагают использовать так называемые эубиотики — полезные кишечные бактерии, которых следует «запустить» в кишечник, рассчитывая на то, что они сами «выгонят» непрошеного гостя.
Еще один предлагаемый способ лечения кишечных инфекций основан на том, что почти у всех бактерий имеются естественные враги — особые вирусы, которые поражают именно бактерии. Такие вирусы называются бактериофагами , или просто фагами. Уже разработаны, активно выпускаются и используются препараты, содержащие в своем составе определенные фаги: «сальмонеллезный бактериофаг» — для лечения сальмонеллеза, «дизентерийный бактериофаг» для лечения дизентерии и т. д.
Тем не менее с грустью приходится признавать, что, несмотря на теоретическую логичность и привлекательность, практическое применение и эубиотиков, и бактериофагов вовсе не приводит к выздоровлению быстрее, нежели все те же диета да питье.
Неудивительно, что в подавляющем большинстве стран мира эти лекарственные средства не применяются (и не выпускаются, и не регистрируются), поскольку доказать их эффективность медицинская наука пока еще не в состоянии .
В стационаре основным способом оказания неотложной помощи при кишечных инфекциях является инфузионная терапия , т. е. внутривенное введение жидкости и солей для быстрого возмещения потерь.
При самой опасной кишечной инфекции — холере — инфузионная терапия вообще является наиглавнейшей. Возбудитель холеры вырабатывает экзотоксин (он называется холероген), который находится в просвете кишечника, и его в этой связи не удается нейтрализовать сывороткой. Под действием холерогена клетки слизистой оболочки кишечника как бы сморщиваются и теряют жидкость литрами! Вот и приходится в огромных количествах вводить препараты внутривенно и проводить очень активное лечение до тех пор, пока в организме не появятся антитела к токсину.
Понос (синоним — диарея) — учащенная дефекация, при которой кал имеет жидкую консистенцию (определение из «Энциклопедического словаря медицинских терминов», М.: Советская энциклопедия, 1983).
Кишечные сорбенты — многочисленная группа лекарственных препаратов, способных связывать (сорбировать) и обезвреживать яды (токсины), находящиеся в просвете кишечника. Самым известным кишечным сорбентом является знаменитый активированный уголь, хотя есть и другие препараты, в десятки и сотни раз более активные.
Самым известным вирусом, вызывающим у детей тяжелейшие кишечные инфекции, является так называемый ротавирус , чаще всего поражающий малышей первых двух лет жизни. Неудивительно в этой связи, что вакцинация от ротавирусной инфекции присутствует в календаре прививок многих стран мира.
В то же время и бактериофаги, и эубиотики — это лекарства однозначно безопасные. Безопасность в сочетании с теоретической целесообразностью, плюс способность удовлетворять потребность родителей в «полноценном» лечении — все это факторы, которые и определяют массовое использование этих препаратов в нашей стране.
Ребёнок жалуется на боли в животе, вялый, неактивный, его мучает тошнота, частый стул. Это подозрительные симптомы. Бейте в колокола – возникла вероятность кишечной инфекции.
С заболеванием сталкиваются взрослые и малыши. Кишечная инфекция у детей обусловлена бактериями, которые попадая внутрь, поражают пищевод, приводят организм к интоксикации. Интоксикация характеризуется отравлением организма, приводящего к ослаблению. Кишечник ребёнка слабее взрослого и нуждается в срочном лечении.
Выясните симптомы кишечной инфекции у детей. Признаки напрямую зависят от источников, приведших к заражению ребёнка. Варианты: дизентерия, эшерихиоз, сальмонеллёз, ротавирус.
- Дизентерия – инфекция длится до 7 дней. Характеристики болезни – диарейный синдром с острым началом, выражены стул, гной, кровь.
- Эшерихиоз – длится 5 дней. Характерен температурой при кишечной интоксикации, кашлем в мокроте, рвотой, жидким стулом, болями внизу живота. Заметно ухудшается состояние.
- Сальмонеллёз – длится до 2 недель. Болезнь сопровождается рвотой, болями в желудке, печени, селезёнке и остальных органах, размещённых в центре.
- Ротавирус – длительность 5-7 дней. Первые признаки – рвота, температура, интоксикация. Ротавирус предполагает разновидности: группы А, В и С.
Лечение кишечной инфекции у детей
Людям, больным дизентерией, важно пройти курс терапии, составляющий до недели. В идеале пациенты придерживаются постельного режима, занимаются лечебной физкультурой. Правильно питайтесь – организм восстановится. Кушайте лёгкие блюда – суп, каша, варёная курица. Не забывайте о таблетках для восстановления, принимайте Фталазол 4-5 раз в день перед приёмом пищи (до недели).
С эшерихиозом не допустимо увлекаться самолечением в домашних условиях. Требуется обратиться в больницу. Если решили лечиться самостоятельно, выбирайте курс длительностью до недели. Лечитесь антибиотиками – используйте Левомицетин. Применяйте по 0,5 грамм 4 раза в день за полчаса до еды. В тяжёлых случаях доза увеличивается до 1 грамма за раз.
Сальмонеллёз передаётся через животных – свиньи, коровы, овцы, куры. Чаще заболевание возникает, когда ребёнок употребляет в пищу молоко, яйца. Заразиться можно от больного человека, бактерионосителя. Когда дети посещают занятия в школе, детском саду, непосредственно общаются между собой. Если один ребёнок болен, другой подцепит болезнь.
С сальмонеллёзом боритесь промыванием желудка. Для восстановления работы кишечника принимайте препарат, помогающий лечению. Присмотритесь к Мотилиуму – стимулирует сокращение стенок кишечника. Применяйте 3 раза в день по 10 мг 2-3 дня.

Ротавирус
Вялость ребёнка в течение дня, низкий аппетит, боли в животе, тошнота, – вы можете не подозревать, но малыш может быть болен ротавирусом. Необходимо узнайте симптомы, методы лечения у детей.
- Начало банальное – боль в горле, кашель, признаки воспаления желудка, жидкий стул.
- Малыш жалуется на боли в желудочно-кишечном тракте – первый сигнал о развитии болезни.
- Ребёнок выглядит уставшим, сонным, отказывается от еды, держится за живот – признак ротавируса.
Пропейте курс препаратов. Для первого типа подойдут таблетки Лоперамид. Помогут выровнять стул, уменьшив частоту и объём. Второму типу лучше принимать Аципол – переваривает пищу, помогает усваиванию витаминов в организме. Третьему типу подойдёт антиген. Помогает функционированию кишечника, иммунной системе бороться с разными видами бактерий.
Во внешней среде ежедневно дети контактируют с другими малышами. Вы не можете уберечь от общения. Частые профилактики не будут лишними. Если заметите у ребёнка признаки инфекции, дайте Фосфалюгель – поможет справиться с инфекцией, предотвратит её.
Ротавирус делится на виды. Их насчитывается 9, чаще встречаются первые три вида: А, В, С. Возбудителем у детей становится ротавирус группы А. Передаётся через вещи, предметы, пищу. Чаще проявляется осенью, зимой. Инфекция стоит на 2 месте после ОРВИ. Вирус отступает через 2-3 недели, слизистая оболочка окончательно восстановит функционирование через 8 недель.
Лечение ротавируса
Придерживайтесь строгой диеты до момента полного восстановления организма. Исключите молочную продукцию, соки, напитки. Не забывайте принимать таблетки для улучшения работы кишечника. Можно употреблять Цефриаксон. Блокирует бактериальный процесс, приводящий к гибели ненужных микроорганизмов. Если не лечить заболевание, гастроэнтеритический процесс запустится до точки невозврата.
При ротавирусной инфекции лучше пройти профилактику – она начинается, как лёгкая простуда – нежели потом лечить болезнь.
- Следите, чтобы дети мыли руки. 90% заражений происходят по причине грязных рук, которые дети непременно тянут в рот.
- Регулярно посещайте педиатра.
- Делайте вакцинации. Уколы делаются детям до года или в год – не позже. Вакцинация – отличный способ защиты, помогает избежать заболевания. Не рекомендована для детей с аллергической реакцией. Причина – риск анафилактического шока. Спасти ребёнка будет труднее, чем от ротавирусной инфекции.
При ротавирусе важен правильный уход, соответствующее лечение. После полного выздоровления болезнь не несёт последствий. Главное – вовремя предупредить болезнь, правильно вылечить. Применяется аминокапроновая кислота при ротавирусной инфекции.
После ротавируса могут возникнуть проблемы с желудком, кишечником. Негативное последствие – снижение выработки ферментов пищевода. С ротавирусной инфекцией лучше не шутить – приводит к замедлению пищеварительных функций, ухудшению принятия пищи, гибели разновидности бифидобактерии. В кишечники проходит процесс брожения, гниения.
Белый кал после ротавирусной инфекции
После инфекции белый кал – неудивительное следствие. Проявляется гастроэнтерит, желудочный и кишечный грипп, ослабление иммунной системы. Проявлением гастроэнтерита служит кишечная палочка и другие вирусы.
Возникновение белого кала спровоцировано вредоносными бактериями, оставшимися в организме. Вывести их сразу невозможно. Они делают светлым кал до полной ликвидации бактерий. Сразу принимайте пробиотики – вернут калу естественный цвет, улучшат работу кишечника.

Если начали лечение, не прекращайте – бездействие приводит к летальному исходу. Сколько лечиться, чтобы достичь полного выздоровления? Период обострения длится до 5 дней. На полное выздоровление приходится два-три месяца. Рекомендуется принимать Креон. Улучшает пищеварение, помогает организму бороться с вредоносными бактериями.
Если ребёнок постоянно спит после ротавируса, не переживайте – организм перенёс стресс и на восстановление требуется время. Пройдет месяц-полтора и ребёнок вернётся к активной жизни.
Признаки кишечной инфекции у ребёнка
Распознать заболевание можно по интоксикации организма, температуре, головным болям, слизистыми выделениями с гноем и кровью. Различают виды кишечной инфекции:
- Вирусная – симптомы лёгкого характера. Характерна головная боль, температура, слабость, диарея лёгкой формы (без крови, слизи, гноя).
- Кишечная – инфекция протекает сложнее. Характерны рвота, боли в центре живота, диарея (со слизью, гноем, кровью), плохое самочувствие, потеря жидкости. При инфекции ребёнок будет слабым, вялым.
Чаще малыш заражается через воду, продукты, немытые руки, грязные игрушки, контакты с детьми. Ребёнок со слабым иммунитетом подвергается заражению. Заболевание проявляется в летний, осенний период, когда факторов для заражения много. Родители должны оберегать ребёнка, внимательно следить за его действиями, чтобы не тянул грязные руки в рот, перед приёмами пищи мыл руки, продукты, которые собирается употребить.

Острые кишечные инфекции у детей
Инфекция стоит на 2 месте после респираторного вида. Причины:
- Несоблюдение ребёнком правил личной гигиены.
- Употребление грязных, немытых продуктов.
- Продукты, производимые крупным рогатым скотом.
- Несоответствующие санитарные условия.
- Прекращение вскармливания грудью ребёнка в раннем возрасте.
- Бактерии, являющиеся возбудителями.
Острая кишечная инфекция у детей зависит от возбудителей, способа поражения кишечника, количественного состава токсинов, поступления в кровь бактериальных веществ. Симптомы у ребёнка: слабость, вялость, боли в животе, температура.
Пищеварительный тракт состоит из двенадцатиперстной кишки. Через ротовую полость в кишку попадают вредные элементы. Слюна служит защитным барьером, отделяющим полезные вещества от плохих. Но функционированности не хватает для предотвращения негативного процесса. Родителям необходимо следить за детьми. Увидели у ребёнка проявления заболевания – немедленно давайте таблетки Цефтриаксон. Если лекарства не помогают, вызывайте врача – пролечитесь в больнице.
Не забывайте о простой профилактике. Следите за гигиеной, правильно храните, обрабатывайте, употребляйте продукты.
После кишечной инфекции допускаются осложнения, сопровождающиеся отдышкой, почечной недостаточностью. Сохраняется в организме моча, способствующая недостаточному функционированию органов.
Холодные процедуры влияют на инфекции. Делайте ребёнку клизмирование – проблема будет проходить. Для результативности лечения рекомендуется применять препарат Ремантадин. Строение лекарства помогает быстрее восстановить организм. Препарат рекомендуется для профилактики. Если употребите Ремантадин на ранней стадии, может не пойти проявление заболевания.
Сколько лечится кишечная инфекция
Обострение проходит в течение 3-4 дней. Полностью зараза выводится из организма через месяц-два. Необходимо правильное лечение, соблюдение рекомендаций:
- Следите за личной гигиеной.
- Употребляйте обильное количество воды – 2 литра в день.
- Промывайте овощи, фрукты перед едой.
- Правильно питайтесь:
- Завтрак: каши рисовая или манная (на воде), чай с сухариками.
- Второй завтрак: компот или кисель с сухариками.
- Обед: нежирный суп, варёное мясо.
- Полдник: кисель или стакан отвара из шиповника.
- Ужин: овсянка на воде, котлета на пару, компот.

Противоэпидемические мероприятия в очаге:
- Госпитализация;
- Захоронение;
- Изоляция;
- Дезинфекция;
- Профилактика.
Понятие о раневых инфекциях
Инфекция проявляется, когда в рану попадают микробы. Ранка воспаляется, образуется гной с сыпью. Организм в состоянии бороться с инфекциями самостоятельно. В лёгкой форме ранения при дальнейшей стерилизации раны бактерии не образуют гной.
Появление инфекции зависит от установленных факторов. Микробы поселяются в привычной среде обитания. Если ребёнок занёс инфекцию, значит не придерживался правил личной гигиены, а вы неправильно простерилизовали рану. Дело может быть в слабом иммунитете малыша. Желательно периодически укреплять иммунитет. Помогут ребёнку витамины – через пару недель иммунитет окрепнет.

Если рука случайно побывает в воде, грязи, заражение гарантированно. Обнаружатся грибок, палочка под микроскопом. Самое страшное – риск подхватить столбняк при острой форме. Болезнь поражает нервную систему, нарушает работоспособность сердца и дыхания, история болезни может закончиться печально. Принимайте таблетки от столбняка, в дальнейшем старайтесь не допустить его появления.
Лечение кишечной инфекции
- Дети с острой кишечной инфекцией.
- Груднички.
- Дети с проблемами пищеварения.
- Дети с тифом.
- Дети с холерой.
Должна быть диета у ребёнка. Грудничкам дают некалорийные смеси. Детям постарше пюре, овощи (тыква, морковь), сухарики, суп из овощей, каши, варёное мясо, йогурт, творог, кефир, фрукты (яблоки, бананы, груши, лимон) и пить побольше воды.
Жидкости употребляйте больше – она способствует выводу из организма ненужных веществ. При плохом самочувствии желательно употребление марганцовки. При повышенной потери жидкости рекомендуется выпивать в день по 2 литра воды. Если вода не помогает очистить организм, используйте клизмирование. Если не поможет, обратитесь срочно в больницу.
Чем лечить кишечную инфекцию:
- Регидратационная терапия. Применяется при острой стадии обезвоживания. Если признаки отсутствуют, не затягивайте с профилактикой. Дети до 2 лет могут выпить 100 мл. воды, свыше 2 – 200 мл.
- Терапия антибактериальная. Предназначена для грудничков. Лечат народными средствами, растирают травками, дают настойки.
- Вспомогательная терапия. Нормализует микрофлору бактерий. Рекомендуется употреблять Бифидумбактерин.
- Диетотерапия – заключается в соблюдении ребёнком питания.
Сестринский процесс при кишечных инфекциях
Сестринский процесс – термин в медицине, направленный помощь пациенту. Процесс называют сестринским уходом.
- обследование;
- диагностика;
- планирование вмешательства;
- вмешательство;
- степень достижения, результат.
Медсестры ухаживают за пациентами, помогают, контролируют, заполняют больничный лист. Больше подвергаются заражению. Для предотвращения инфекции, осуществляется изоляция больных. Ежедневно дезинфицируется палата, персонал ходит в марлевых повязках, используется защитная одежда, стерилизуется оборудование.
При медицинском повреждении (кожи, слизистой) медсестра оказывает помощь, сообщает старшей сестре, заведующей. Для профилактики работница соблюдает меры предосторожности. Главное – надевать индивидуальные перчатки.
Медсестра заботится, чтобы пациенты с симптомами кишечной инфекции и идущие на поправку не оказались в одной палате. У людей больных на кишечные инфекции развиваются психосоматика, кровотечение. Пациент становится возбуждённым, тревожным. Явление похоже на бред в связке с галлюцинациями. Отличия между бредом и галлюцинациями: в первом случае человек спокойно лежит и разговаривает в бессознательном состоянии, во втором – к нему приходят видения, пациент становится невменяемым. Если происходит рецидив, больного приводят в чувство с помощью наркотических препаратов.
Если через 6 часов вирусная инфекция не прекращается, переходя в кровотечение, больной не ест, не пьёт, не двигается, ему делают переливание. При отсутствии осложнении через 10 дней разрешается сидеть, через 15 дней – ходить. Полностью вылечить пациента можно через месяц. Это время соблюдается постельный режим.
Долгое время после очистки и переливания больной жалуется на отсутствие аппетита. Через неделю он сможет нормально питаться. На протяжении месяца придерживайтесь специальной диеты – рекомендуются лёгкие супчики, кашки.
При нарушении режима состояние ребёнка ухудшается, появляется риск летального исхода. Если следовать перечисленным советам, можно вылечиться, уберечь малыша от проблемы.



